हैदराबाद, भारत में डिस्केक्टॉमी – डिस्केक्टॉमी सर्जरी के लिए सर्वश्रेष्ठ अस्पताल
हर्नियेटेड डिस्क के कारण पीठ या पैर में दर्द से परेशान हैं? डिस्केक्टॉमी सर्जरी से काफी राहत मिल सकती है। अनुभवी स्पाइन सर्जनों की हमारी टीम उन्नत डिस्केक्टॉमी प्रक्रियाओं को करने में माहिर है, जो कम से कम आक्रामक तकनीक है जो तेजी से रिकवरी, कम दर्द और बेहतर सर्जिकल परिणाम सुनिश्चित करती है।
जैसा कि हैदराबाद, भारत में डिस्केक्टॉमी के लिए सर्वश्रेष्ठ अस्पताल, हम असुविधा को कम करने, रिकवरी में तेजी लाने और इष्टतम परिणाम प्राप्त करने के लिए न्यूनतम आक्रामक तकनीकों का उपयोग करते हैं। हमारी अत्याधुनिक सुविधाएं और रोगी-केंद्रित दृष्टिकोण सुनिश्चित करते हैं कि आपको उच्चतम गुणवत्ता वाली देखभाल मिले। अपने हर्नियेटेड डिस्क को प्रभावी ढंग से संबोधित करने और अपनी गतिशीलता और जीवन की गुणवत्ता को पुनः प्राप्त करने के लिए PACE अस्पताल चुनें। डिस्केक्टॉमी सर्जरी के लिए आज ही अपना अपॉइंटमेंट शेड्यूल करें!
त्वरित सम्पक
• डिस्केक्टॉमी क्या है?
के लिए अपॉइंटमेंट का अनुरोध करें डिस्केक्टॉमी सर्जरी
डिस्केक्टॉमी सर्जरी नियुक्ति
हमें क्यों चुनें?

उन्नत न्यूनतम इनवेसिव सर्जिकल तकनीक
हैदराबाद में सर्वश्रेष्ठ स्पाइन सर्जन की टीम
99.9% सफलता दर के साथ सटीक उपचार
कैशलेस उपचार के लिए सभी बीमा स्वीकार किए जाते हैं
डिस्केक्टॉमी
डिस्केक्टॉमी हर्नियेटेड या क्षतिग्रस्त डिस्क को शल्य चिकित्सा द्वारा हटाने की प्रक्रिया है, और यह हर्नियेटेड डिस्क के कारण होने वाले दर्द को कम करने के लिए न्यूरोसर्जन या आर्थोपेडिक सर्जन द्वारा की जाने वाली सबसे आम शल्य प्रक्रिया है। आमतौर पर, सर्जन इस स्पाइन सर्जरी की सलाह तभी देते हैं जब गैर-सर्जिकल (रूढ़िवादी) उपचार दर्दनाक लक्षणों को दूर करने में विफल हो जाते हैं या ऐसे व्यक्ति जो विशिष्ट समस्याओं का अनुभव कर रहे हैं या जिनमें कमजोरी और सुन्नता जैसे प्रगतिशील न्यूरोलॉजिकल संकेत और लक्षण विकसित होते हैं।
यह प्रक्रिया रीढ़ की हड्डी की तंत्रिका जड़ को परेशान करने वाले भाग या पूरी डिस्क को हटाने में मदद करती है।
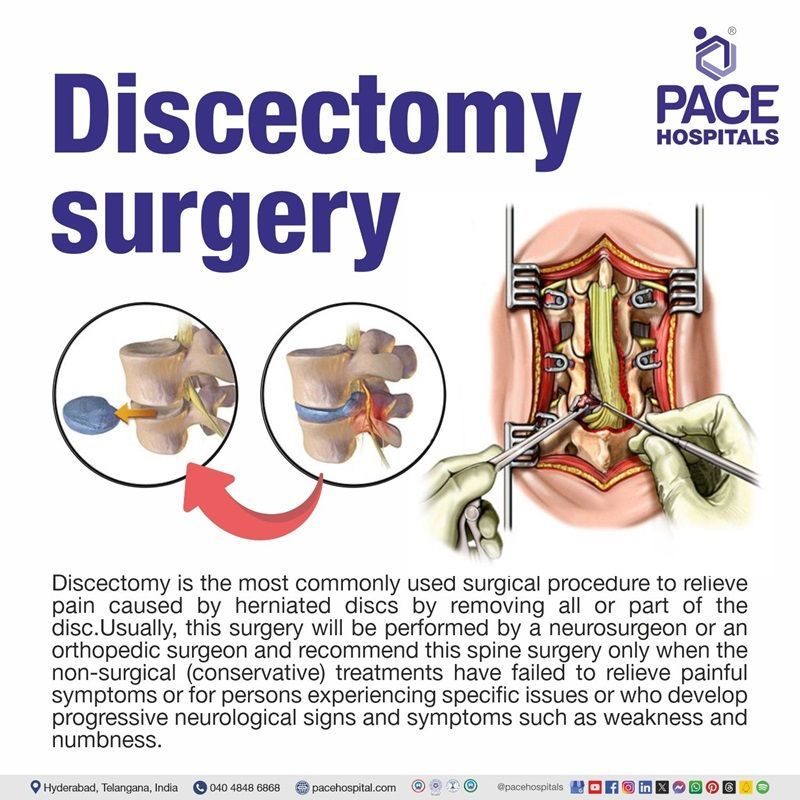
इंटरवर्टेब्रल डिस्क रीढ़ की हड्डी में कशेरुकाओं (हड्डियों) के बीच सपाट और गोल कुशन होते हैं और शॉक एब्जॉर्बर के रूप में कार्य करते हैं। प्रत्येक डिस्क में एक नरम, आंतरिक जेल जैसा केंद्र होता है जिसे न्यूक्लियस पल्पोसस कहा जाता है जो एक लचीली बाहरी रिंग से घिरा होता है जिसे एनलस कहा जाता है।
कुछ मामलों में, लगातार दबाव के कारण डिस्क फट सकती है, जिससे अंदर का कुछ जेल पदार्थ बाहर निकल सकता है। इस स्थिति को डिस्क का टूटना कहा जाता है। स्लिप्ड डिस्क (हर्नियेटेड डिस्क), आमतौर पर काठ का रीढ़ (पीठ के निचले हिस्से) में और कम आम तौर पर ग्रीवा रीढ़ (गर्दन क्षेत्र) में देखा जाता है। हालांकि, मध्य पीठ (वक्षीय रीढ़) में हर्नियेटेड डिस्क होना दुर्लभ है। ग्रीवा और वक्षीय डिस्केक्टोमी की तुलना में काठ का डिस्केक्टोमी अधिक आम है।
डिस्केक्टॉमी का अर्थ
डिस्केक्टॉमी का अर्थ डिस्क को शल्य चिकित्सा द्वारा निकालना है, जहाँ शब्द "डिस्क" लैटिन के "क्वॉइट, डिस्कस, डिस्क" और ग्रीक शब्द "डिस्क, क्वॉइट, प्लैटर" से आया है, जिसका अर्थ है "गोल, लगभग सपाट सतह।" शब्द "एक्टोमी" ग्रीक "एक्टोमिया" से आया है, जिसका अर्थ है शल्य चिकित्सा द्वारा निकालना, "काटना।"
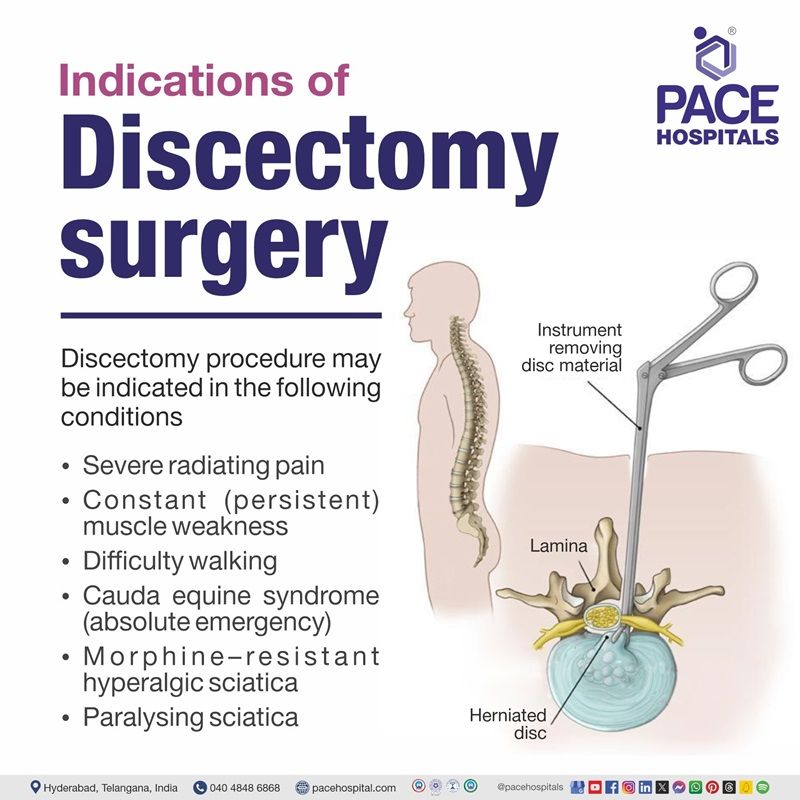
आगे बढ़ने से पहले सर्जन के लिए अपेक्षित सर्जिकल परिणामों की व्यापक समझ आवश्यक है। डिस्केक्टॉमी प्रक्रिया निम्नलिखित स्थितियों में संकेतित हो सकती है:
- गंभीर विकिरण दर्द (छह सप्ताह से अधिक समय तक रूढ़िवादी उपचार के प्रति अनुत्तरदायी)
- लगातार (लगातार) मांसपेशियों में कमज़ोरी
- चलने में कठिनाई
- कॉडा इक्वाइन सिंड्रोम (पूर्ण आपातकालीन): इसमें रीढ़ की हड्डी के तंत्रिका बंडल का संपीड़न शामिल होता है, जिसके परिणामस्वरूप संभावित पक्षाघात और आंत्र या मूत्राशय पर नियंत्रण की हानि हो सकती है।
- मॉर्फिन-प्रतिरोधी हाइपरलजिक साइटिका: गंभीर और लगातार साइटिक तंत्रिका दर्द जो मॉर्फिन-आधारित दर्द प्रबंधन के प्रति प्रतिरोधी है (प्रभावी रूप से प्रतिक्रिया नहीं करता है)।
- पक्षाघातकारी साइटिका: साइटिका तंत्रिका दर्द का एक गंभीर रूप, जो प्रभावित पैर में पक्षाघात या मोटर कार्य की महत्वपूर्ण हानि का कारण बनता है।
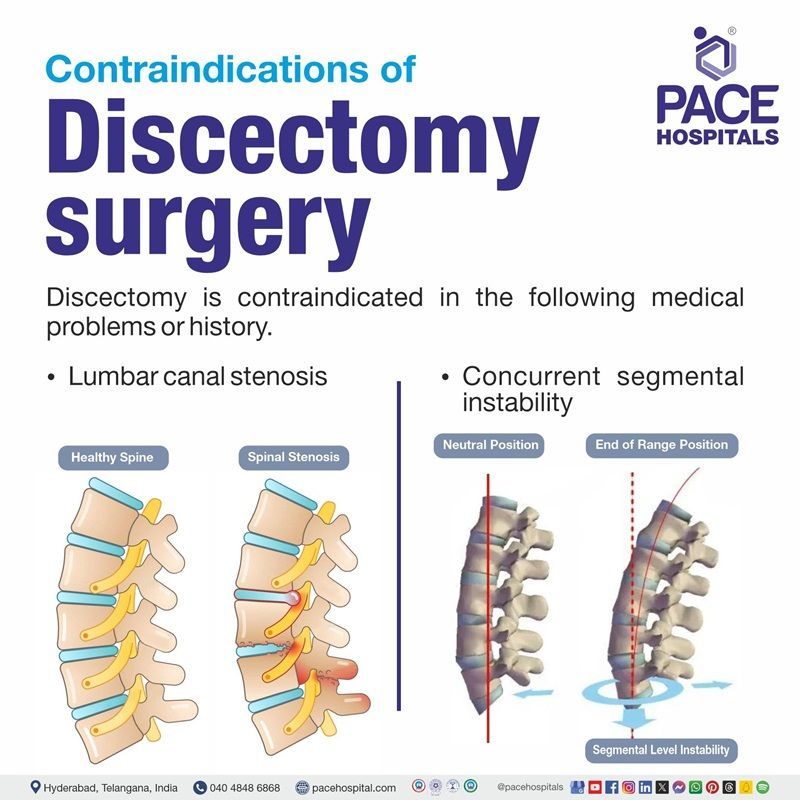
डिस्केक्टॉमी के मतभेद
निम्नलिखित चिकित्सा समस्याओं या इतिहास में डिस्केक्टॉमी का विरोध किया जाता है:
- लम्बर कैनाल स्टेनोसिस: पीठ के निचले हिस्से में स्पाइनल कैनाल का संकुचित होना
- समवर्ती खंडीय अस्थिरतायह रीढ़ की हड्डी में महत्वपूर्ण हलचल (अति गतिशीलता) को इंगित करता है।
डिस्केक्टॉमी के प्रकार
स्थान और शल्य चिकित्सा पद्धति के आधार पर डिस्केक्टोमी के विभिन्न प्रकार हैं, जिनमें शामिल हैं:
- खुला या पारंपरिक डिस्केक्टॉमी
- पूर्ववर्ती ग्रीवा डिस्केक्टॉमी और संलयन (एसीडीएफ)
- न्यूनतम इनवेसिव सर्जरी (एमआईएस) डिस्केक्टॉमी (कीहोल डिस्केक्टॉमी)
- माइक्रोडिस्केक्टॉमी
- माइक्रो-एंडोस्कोपिक डिस्केक्टॉमी (एमईडी)
- लेजर डिस्केक्टॉमी
- परक्यूटेनियस एंडोस्कोपिक लम्बर डिस्केक्टॉमी (पीईएलडी)
- ट्रांसफोरामिनल एंडोस्कोपिक डिस्केक्टॉमी
- पूर्ण एंडोस्कोपिक डिस्केक्टॉमी
- खुला या पारंपरिक डिस्केक्टॉमी: इसे मानक डिस्केक्टॉमी (एसडी) भी कहा जाता है, जहां इस प्रक्रिया में, सर्जन रोगी की पीठ पर एक बड़ा चीरा (कट) लगाता है और मांसपेशियों को बगल में ले जाता है ताकि आसानी से लक्षित क्षेत्र तक पहुंच सके और क्षेत्र को देख सके और डिस्क पर ऑपरेशन कर सके।
- पूर्ववर्ती ग्रीवा डिस्केक्टॉमी और संलयन (एसीडीएफ): ACDF मुख्य रूप से ग्रीवा डिस्क हर्नियेशन में संकेतित है। सर्जन गर्दन के अग्र भाग (सामने) से क्षतिग्रस्त डिस्क तक पहुंचता है और स्पाइनल फ्यूजन के साथ डिस्क को हटा देता है। फ्यूजन में गर्दन को स्थिरता और मजबूती प्रदान करने के लिए वास्तविक डिस्क के स्थान पर प्रत्यारोपण या हड्डी के ग्राफ्ट लगाना शामिल है। स्थिति के आधार पर, हड्डी रोग या न्यूरोसर्जन क्षतिग्रस्त डिस्क के कुछ भाग या सभी को तथा एक या अधिक डिस्क को निकाल सकता है।
- न्यूनतम इनवेसिव सर्जरी (एमआईएस) डिस्केक्टॉमी (कीहोल डिस्केक्टॉमी)इस प्रक्रिया में, न्यूरो या ऑर्थोसर्जन त्वचा पर एक छोटा सा चीरा लगाता है और फिर मांसपेशियों से गुजरने के लिए क्रमिक रूप से बड़ी नलियों (जिन्हें डाइलेटर कहा जाता है) का उपयोग करता है। सर्जन एक छोटी सी जगह में देखने और ऑपरेशन करने के लिए एंडोस्कोप (विशेष उपकरण) का उपयोग कर सकता है। इस न्यूनतम इनवेसिव सर्जरी के कुछ संस्करण हैं जिनमें माइक्रो-एंडोस्कोपिक डिस्केक्टॉमी (एमईडी), माइक्रोडिसेक्टोमी, लेजर डिस्केक्टॉमी, परक्यूटेनियस एंडोस्कोपिक लम्बर डिस्केक्टॉमी (पीईएलडी), ट्रांसफोरामिनल एंडोस्कोपिक डिस्केक्टॉमी और पूर्ण एंडोस्कोपिक डिस्केक्टॉमी शामिल हैं।
- माइक्रोडिस्केक्टॉमी: . न्यूरोसर्जन या ऑर्थोपेडिक सर्जन छोटे चीरे के माध्यम से देखने के लिए माइक्रोस्कोप का उपयोग करते हैं। डिस्क हर्निया वाली जगह के ठीक ऊपर पीठ में एक छोटा चीरा लगाया जाता है। सर्जरी का बाकी हिस्सा पारंपरिक लैमिनोटॉमी और डिस्केक्टॉमी की तरह ही किया जाता है।
- एंडोस्कोपिक डिस्केक्टॉमीयह एक कम आक्रामक प्रक्रिया है जिसमें हर्नियेटेड डिस्क के इलाज के लिए दृश्यता के लिए एंडोस्कोप का उपयोग किया जाता है। एंडोस्कोपिक लम्बर डिस्केक्टॉमी सबसे आम तौर पर की जाने वाली सर्जरी है।
- माइक्रो-एंडोस्कोपिक डिस्केक्टॉमी (एमईडी): एक छोटे चीरे के माध्यम से दृश्य और डिस्क हटाने के लिए एक माइक्रो-एंडोस्कोप का उपयोग करता है।
- लेजर डिस्केक्टॉमी: एक छोटे से चीरे या कैनुला के माध्यम से डिस्क सामग्री को वाष्पीकृत करने के लिए लेजर का उपयोग किया जाता है।
- परक्यूटेनियस एंडोस्कोपिक लम्बर डिस्केक्टॉमी (पीईएलडी)इसमें एक छोटे से चीरे के माध्यम से डिस्क सामग्री को निकालने के लिए एंडोस्कोप के साथ एक पर्क्यूटेनियस दृष्टिकोण शामिल है।
- ट्रांसफोरामिनल एंडोस्कोपिक डिस्केक्टॉमीडिस्क सामग्री को लक्षित रूप से हटाने के लिए एंडोस्कोप के साथ फोरामेन के माध्यम से डिस्क तक पहुँचता है।
- पूर्ण एंडोस्कोपिक डिस्केक्टॉमी: एक व्यापक दृश्य के लिए एंडोस्कोप का उपयोग किया जाता है और एक छोटे चीरे के माध्यम से डिस्क सामग्री को हटाया जाता है।
- डिस्केक्टॉमी गर्दन सर्जरी गर्दन में हर्नियेटेड डिस्क को ठीक करने के लिए तंत्रिका कार्य को बेहतर बनाने और दर्द से राहत देने के लिए की जाती है। गर्दन के क्षेत्र (ग्रीवा रीढ़) में, डिस्केक्टॉमी अक्सर फोरामिनोटॉमी या फ्यूजन के साथ की जा सकती है।
- पीठ के निचले हिस्से (काठ की रीढ़) में डिस्केक्टॉमी एक बड़ी सर्जरी का हिस्सा है जिसमें लैमिनेक्टॉमी, फोरामिनोटॉमी (डिस्केक्टॉमी और फोरामिनोटॉमी) या स्पाइनल फ्यूजन भी शामिल है। अध्ययनों के अनुसार, यह पाया गया कि काठ के क्षेत्र में 95% से अधिक डिस्क हर्निया L4-L5 स्तर पर हो सकते हैं। L4-L5 डिस्केक्टॉमी का उपयोग L4 और L5 कशेरुकाओं के बीच की डिस्क को हटाकर पीठ के निचले हिस्से में रीढ़ की नसों पर दबाव को कम करने के लिए किया जाता है। L5-S1 डिस्केक्टॉमी पांचवें काठ कशेरुका और पहले त्रिक कशेरुका को लक्षित करती है।
डिस्केक्टॉमी के लाभ
हर्नियेटेड डिस्क और डिजनरेटिव डिस्क रोग के लिए अन्य स्पाइन सर्जरी की तुलना में डिस्केक्टॉमी को प्राथमिकता दी जा सकती है क्योंकि इसमें अधिक आक्रामक विकल्प होते हैं और दर्द के स्रोत को सीधे संबोधित करने की क्षमता होती है। हालांकि, सर्जन मरीज की स्थिति, उम्र और समग्र स्वास्थ्य को ध्यान में रखते हुए डिस्केक्टॉमी का चयन करते हैं। डिस्केक्टॉमी के सामान्य लाभ निम्नलिखित हैं:
- पैर या हाथ के दर्द को कम करता है
- गंभीर कमजोरी
- बेहतर कार्यक्षमता
- जल्दी ठीक होना
- न्यूनतम निशान (न्यूनतम आक्रामक प्रक्रिया के मामले में)
डिस्केक्टॉमी प्रक्रिया करने से पहले न्यूरोसर्जन और ऑर्थोपेडिक सर्जनों के विचार
डिस्केक्टॉमी के निर्णय पर सावधानीपूर्वक विचार किया जाता है, जो कि रोगी के समग्र स्वास्थ्य और जीवनशैली तथा लक्षणों की गंभीरता पर आधारित होता है।
अधिकांश लोग (60% - 90%) रूढ़िवादी उपचार जैसे कि NSAIDs, एपिड्यूरल स्टेरॉयड इंजेक्शन और भौतिक चिकित्सा से ठीक हो सकते हैं। हालाँकि, कुछ लोगों में दर्द और अन्य लक्षण ठीक नहीं हो सकते हैं। सर्जन निम्नलिखित लक्षणों से राहत देने के लिए डिस्केक्टॉमी का विकल्प चुन सकता है जो गैर-सर्जिकल उपचारों से ठीक नहीं हो रहे हैं। तकनीक के प्रकार का चुनाव रोगी के चयन और विशेष रूप से डिस्क आकृति विज्ञान पर निर्भर हो सकता है।
शल्य चिकित्सक सर्जरी करने से पहले निम्नलिखित बातों पर विचार कर सकता है:
- विस्तृत न्यूरोलॉजिकल परीक्षा और इतिहास
- आदर्श रोगी का चयन (जैसे, सक्रिय और युवा रोगी)
- डिस्क हर्निया का प्राकृतिक विकास और पुनरावृत्ति का जोखिम।
- जब सभी संभावित उपचारों को आजमा लिया गया है और वे अब व्यवहार्य या प्रभावी नहीं रह गए हैं, तो सर्जरी ही एकमात्र विकल्प बचता है।
- सर्जरी के लिए लाभ/जोखिम अनुपात, जिसमें विशेष रूप से तंत्रिका मूल दर्द, पक्षाघात, बड़ी वाहिका घाव और नोसोकोमियल संक्रमण के जोखिम के संदर्भ में लाभ शामिल हैं।
- सर्जिकल दृष्टिकोण और तकनीक
रोगी की अपेक्षाओं और लक्ष्यों को जानने के लिए सर्जन रोगी के साथ निम्नलिखित कारकों पर चर्चा कर सकते हैं:
- रोग प्रक्रिया का प्राकृतिक इतिहास
- विभिन्न प्रबंधन रणनीतियाँ
- विभिन्न शल्य चिकित्सा रणनीतियाँ
- शल्य चिकित्सा प्रबंधन के जोखिम और लाभ।
डिस्केक्टॉमी प्रक्रिया
प्रक्रिया से पहले
- डिस्केक्टॉमी करने से पहले, एनेस्थेटिक्स या सर्जन सर्वोत्तम प्रकार के एनेस्थीसिया का निर्णय लेने के लिए रोगी के चिकित्सा इतिहास की समीक्षा करते हैं।
- सर्जन रोगी से उसके द्वारा ली जा रही दवाओं, जैसे ड्रग्स, सप्लीमेंट्स या जड़ी-बूटियों के बारे में पूछेगा, तथा सर्जरी से दो सप्ताह पहले सर्जन रोगी से ऐसी किसी भी दवा को लेना बंद करने के लिए कहेगा, जिससे रोगी के रक्त का थक्का बनना मुश्किल हो जाता हो।
- मरीज़ से यह भी पूछा जाएगा दमा या एलर्जी की प्रतिक्रिया खुजली, सांस लेने में कठिनाई और पित्ती जैसे लक्षणों को रोकने के लिए।
- यह अनुशंसा की जाती है कि रोगी को प्रक्रिया से कम से कम 6 घंटे पहले कोई भी भोजन नहीं करना चाहिए। प्रक्रिया से दो घंटे पहले तक थोड़ी मात्रा में साफ़ तरल पदार्थ लेने का सुझाव दिया जाएगा। प्रक्रिया से पहले, मेडिकल टीम रोगी को एंटीबायोटिक्स और तरल पदार्थ देने के लिए एक अंतःशिरा (IV) लाइन लगाएगी।
- प्रक्रिया के दौरान रोगी की महत्वपूर्ण गतिविधियों पर नजर रखने के लिए उसे निगरानी उपकरण से जोड़ा जाएगा।
प्रक्रिया के दौरान
इसमें आंतरिक जेल जैसे केंद्र (न्यूक्लियस पल्पोसस) के बड़े हिस्से या भाग को हटाना शामिल है, जबकि बाहरी परत (एनलस फाइब्रोसस) के अधिकांश हिस्से को बरकरार रखा जाता है। इसे ओपन या एंडोस्कोपिक प्रक्रिया के रूप में किया जा सकता है।
- यह प्रक्रिया बाह्य रोगी के आधार पर की जाती है और इसमें लगभग 60 मिनट लगते हैं। इसे फ्लोरोस्कोप (एक्स-रे) से सुसज्जित एक विशेष कमरे में किया जाएगा।
- मरीज को पेट के बल लिटाया जाएगा और उसकी पीठ को एंटीसेप्टिक घोल से साफ किया जाएगा। इसके बाद, इस सर्जरी को करने के लिए सामान्य एनेस्थीसिया का इस्तेमाल किया जाता है।
- एक्स-रे से पीठ के निचले हिस्से का सही पता लग जाएगा। सही स्थान का पता लगाने के बाद, सर्जन एक छोटा सा कट लगाएगा। मांसपेशियों को रीढ़ से अलग किया जाएगा, और नसों को ढकने वाले लिगामेंट और हड्डी की एक छोटी मात्रा को हटा दिया जाएगा। नसों का निरीक्षण किया जाएगा और डिस्क प्रोलैप्स तक पहुँचने के लिए उन्हें धीरे से साइड में ले जाया जाएगा।
- प्रोलैप्स्ड डिस्क को डिस्क के पीछे एक छोटा चीरा लगाकर हटाया जाता है। डिस्क का बाकी हिस्सा वहीं छोड़ दिया जाता है। प्रक्रिया के अंत में, घाव (चीरा लगाने वाली जगह) को घुलनशील टांकों का उपयोग करके बंद कर दिया जाता है और ड्रेसिंग से ढक दिया जाता है। इससे दबाव कम हो सकता है और डिस्क का उभार कम हो सकता है।
- शल्यचिकित्सक डिस्केक्टॉमी और डिकम्प्रेसन दोनों ही प्रक्रियाएँ एक साथ करते हैं, ताकि डिस्क की सामग्री को हटाया जा सके और रीढ़ की हड्डी या तंत्रिका जड़ों के चारों ओर अधिक स्थान बनाया जा सके।
डिस्केक्टॉमी पश्चात ऑपरेटिव देखभाल (प्रक्रिया के बाद)
- प्रक्रिया के बाद, रोगी को रिकवरी क्षेत्र में ले जाया जाता है। अधिकांश रोगियों को प्रक्रिया के बाद तुरंत राहत मिल सकती है; हालाँकि, प्रक्रिया स्थल पर शायद ही कभी कुछ दर्द हो सकता है और 2-3 दिनों के भीतर कम हो सकता है।
- अगर ज़रूरत हो तो मरीज़ को अस्पताल में ही रहना होगा। अस्पताल से निकलने से पहले मेडिकल टीम उसे बताएगी कि घाव की देखभाल कैसे करनी है।
- डिस्चार्ज से पहले एक फिजियोथेरेपिस्ट मरीज को देखेगा। ठीक होने के पहले छह हफ़्तों के दौरान, मरीज को भारी वजन उठाने और लंबे समय तक बैठने या खड़े रहने से बचना चाहिए। मरीज को अपनी गतिविधियों को हल्के स्ट्रेच और चलने तक ही सीमित रखना चाहिए।
- छह सप्ताह के बाद, मरीज़ अपनी सुविधानुसार अपनी गतिविधि बढ़ा सकता है। मरीज़ 12 सप्ताह के बाद सामान्य गतिविधि स्तर पर वापस आ सकता है।
- दर्द को ठीक होने में कुछ हफ़्ते लग सकते हैं। मरीज़ को सर्जन द्वारा दिए गए निर्देशों का पालन करना होगा।
मरीजों को सर्जन से निर्देश मिलेंगे जिनमें शामिल हैं:
- क्या खाना चाहिए?
- (घाव) चीरा स्थल की देखभाल कैसे करें
- किन दुष्प्रभावों पर ध्यान दें
- कौन से व्यायाम और गतिविधियाँ करना सुरक्षित है
यदि रोगी को निम्नलिखित में से कोई भी समस्या हो तो तुरंत स्वास्थ्य देखभाल चिकित्सक से परामर्श लेना चाहिए:
- सांस लेने में दिक्क्त
- अचानक सुन्नपन
- अचानक मांसपेशियों में कमजोरी
- गंभीर दर्द या बढ़ता दर्द
- पेशाब करने में कठिनाई
- चीरे पर संक्रमण के लक्षण, जैसे बुखार, सूजन, और त्वचा का रंग बदलना।
डिस्केक्टॉमी रिकवरी समय
सर्जरी के बाद रिकवरी मरीज के समग्र स्वास्थ्य, उम्र और सर्जन द्वारा किए गए उपचार के प्रकार पर निर्भर करती है। आमतौर पर, मरीज उसी दिन घर जा सकते हैं जिस दिन प्रक्रिया की गई थी या थोड़े समय के लिए अस्पताल में रहने के बाद।
- ऑपरेशन के बाद का दर्द: ऑपरेशन के बाद होने वाले दर्द का प्रबंधन दर्द निवारक दवाओं से किया जाएगा।
- काम पर लौटना: गैर-शारीरिक काम करने वाले लोग आम तौर पर 2-4 सप्ताह के बाद काम पर वापस लौट सकते हैं, हालांकि अक्सर शारीरिक गतिविधि पर कुछ प्रतिबंध के साथ। शारीरिक काम पर पूरी तरह से वापस लौटने में तीन महीने लग सकते हैं।
- फ्लाइंगसर्जरी के बाद दो सप्ताह तक उड़ान न भरने की सलाह दी जाती है।
- व्यायामव्यायाम का उद्देश्य एरोबिक फिटनेस को सुधारना और बनाए रखना है, इसलिए शल्य चिकित्सक मांसपेशियों और गति की सीमा को मजबूत करने और सुधारने के लिए कुछ भौतिक चिकित्सा या डिस्केक्टॉमी के बाद के व्यायाम की सलाह दे सकते हैं।
- धूम्रपानशल्यचिकित्सक तम्बाकू से बचने की सलाह दे सकते हैं, क्योंकि इससे दर्द बढ़ता है और रीढ़ की सर्जरी के परिणाम खराब होते हैं।
- भारी सामान उठाने से बचेंमरीजों को भारी वजन उठाने और लंबे समय तक शारीरिक श्रम करने से बचने की सलाह दी जा सकती है, क्योंकि इससे दोबारा डिस्क प्रोलैप्स या आगे की चोट हो सकती है।
- पालन करेंसर्जरी के कुछ सप्ताह बाद मरीज को प्रगति देखने के लिए अस्पताल जाना पड़ता है। प्रगति की निगरानी करने और यह सुनिश्चित करने के लिए कि आगे कोई जटिलता न हो, अनुवर्ती नियुक्तियाँ निर्धारित की जा सकती हैं।
डिस्केक्टॉमी सफलता दर
लम्बर डिस्केक्टोमी की सफलता दर उच्च है, क्रमशः 60% - 90%। हालांकि, सर्जरी की सफलता के लिए व्यक्तिगत कारकों पर विचार किया जा सकता है।
डिस्केक्टॉमी के बाद मरीजों में काफी संतुष्टि देखी गई और 80% से अधिक मरीज काम पर वापस लौट आए; इसकी तुलना में, दोबारा ऑपरेशन की दर बहुत कम है, जो केवल 15% है। हालांकि, अध्ययनों के अनुसार, संशोधन डिस्केक्टॉमी दर्द और सुन्नता से प्रभावी रूप से राहत दिलाती है।
डिस्केक्टॉमी के दुष्प्रभाव
डिस्केक्टॉमी एक सुरक्षित सर्जरी है; हालाँकि, किसी भी अन्य सर्जरी की तरह, सर्जरी के दौरान या बाद में कुछ साइड इफ़ेक्ट और जोखिम होते हैं। सर्जरी और एनेस्थीसिया के सामान्य रूप से साइड इफ़ेक्ट और जोखिम ये हैं:
- दवाओं के प्रति प्रतिक्रिया
- साँस लेने में समस्या
- रक्तस्राव, रक्त के थक्के और संक्रमण
इस प्रक्रिया में जोखिम बहुत कम हैं। हालाँकि, संभावित खतरे इस प्रकार हो सकते हैं:
- दवा या डाई से एलर्जी की प्रतिक्रिया
- डिस्काइटिस (रीढ़ की हड्डी की डिस्क में संक्रमण)
- इंजेक्शन स्थल पर रक्तस्राव और चोट लगना
- तंत्रिका क्षति (तंत्रिका जड़ और रीढ़ की हड्डी)
- संक्रमण
- लक्षणों में कोई सुधार नहीं (कुछ मामलों में दर्द बढ़ जाना)।
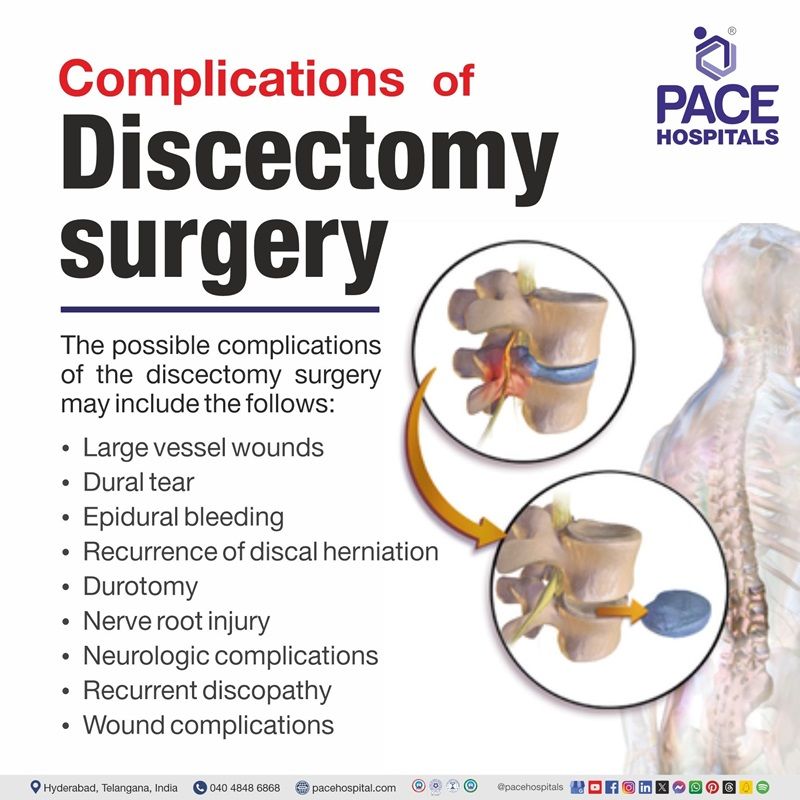
डिस्केक्टॉमी जटिलताएं
हर शल्य प्रक्रिया के अपने लाभ और जटिलताएँ होती हैं। हर सर्जरी की तरह, डिस्केक्टॉमी में भी कुछ जटिलताएँ होती हैं, जिनमें शामिल हैं:
- बड़े जहाजों के घाव: रक्तस्राव (खून बहना)
- ड्यूरल टियर: मस्तिष्कमेरु द्रव रिसाव
- एपिड्यूरल रक्तस्रावहेमेटोमा (रक्त का एक संग्रह जो खोपड़ी और ड्यूरा मेटर, मस्तिष्क को ढकने वाली सबसे बाहरी सुरक्षात्मक झिल्ली, के बीच बनता है)।
- डिस्कल हर्नियेशन की पुनरावृत्ति: पुनर्हरनीकरण
- ड्यूरोटॉमी: आंसू
- आवर्ती डिस्कोपैथी: अपकर्षक कुंडल रोग
- पुनरीक्षण सर्जरी: पुनः ऑपरेशन
- तंत्रिका जड़ की चोट
- तंत्रिका संबंधी जटिलताएं
- घाव संबंधी जटिलताएं
डिस्केक्टॉमी सर्जरी के बारे में मरीज स्वास्थ्य देखभाल टीम से क्या प्रश्न पूछ सकते हैं?
- मेरे चीरे वाले स्थान के लिए घाव की देखभाल के निर्देश क्या हैं?
- यदि मुझे प्रक्रिया के बाद कोई असामान्य लक्षण या समस्या दिखाई दे तो मुझे कितनी जल्दी स्वास्थ्य देखभाल टीम से संपर्क करना चाहिए?
- सर्जरी स्थल पर मुझे जटिलताओं या संक्रमण के किन लक्षणों पर नजर रखनी चाहिए?
- मैं अपनी सामान्य गतिविधियों पर कब वापस जा सकता हूँ?
- क्या ऐसी कोई विशेष गतिविधियां हैं जिनसे मुझे अपने रिकवरी अवधि के दौरान बचना चाहिए?
- मुझे स्वस्थ होने के लिए कौन से आहार प्रतिबंधों का पालन करना चाहिए?
- रिकवरी अवधि के दौरान मुझे क्या उम्मीद करनी चाहिए?
- मुझे अनुवर्ती अपॉइंटमेंट कब निर्धारित करना चाहिए?
- क्या सर्जरी के बाद किसी परीक्षण या मूल्यांकन की आवश्यकता होगी?
लेमिनेक्टॉमी और डिस्केक्टॉमी के बीच अंतर
लेमिनेक्टॉमी बनाम डिस्केक्टॉमी
लैमिनेक्टॉमी और डिस्केक्टॉमी दोनों ही रीढ़ की हड्डी की दो शल्य चिकित्सा प्रक्रियाएं हैं जो रीढ़ की हड्डी और नसों पर दबाव को कम करने के लिए की जा सकती हैं। हालाँकि ये समान हैं, लेकिन इनमें कुछ अंतर हैं, और वे अलग-अलग संरचनाओं को संबोधित करते हैं, जिनमें शामिल हैं:
| तत्वों | laminectomy | डिस्केक्टॉमी |
|---|---|---|
| प्रक्रिया | यह रीढ़ की हड्डी तक पहुंच प्राप्त करने के लिए रोगी की रीढ़ की हड्डी में एक शल्य चिकित्सा चीरा है। | यह एक शल्य प्रक्रिया है जो मुख्य रूप से तंत्रिका संपीड़न से राहत देने के लिए हर्नियेटेड या क्षतिग्रस्त डिस्क सामग्री को हटाने के लिए की जाती है। |
| लक्षित क्षेत्र | कशेरुकाओं के पिछले भाग में समस्याएँ। | कशेरुका डिस्क से संबंधित समस्याएं। |
| मुख्य रूप से ध्यान केंद्रित | तंत्रिकाओं के लिए स्थान बनाने हेतु आंशिक या पूर्ण कशेरुका हड्डी को हटाना। | तंत्रिका संपीड़न से राहत देने के लिए हर्नियेटेड या क्षतिग्रस्त डिस्क सामग्री को निकालना। |
| उद्देश्य | रीढ़ की हड्डी या रीढ़ की नसों पर दबाव को कम करने के लिए, हर्नियेटेड डिस्क को हटाना, नली को संकीर्ण करना, या ट्यूमर को हटाना। | हर्नियायुक्त, उभरी हुई या आगे निकली हुई डिस्क का उपचार करना, जिसके कारण लगातार रेडिकुलर दर्द, कमजोरी या सुन्नता होती है। |
| संकेत | तंत्रिका जड़ संपीड़न, ट्यूमर, गंभीर लगातार गर्दन दर्द, पीठ के निचले हिस्से में दर्द, रीढ़ की हड्डी में गठिया, और स्पाइनल स्टेनोसिस। | गंभीर विकिरण दर्द, लगातार (लगातार) मांसपेशियों में कमजोरी, चलने में कठिनाई, मूत्राशय या आंत्र नियंत्रण की हानि। |
| संभावित जटिलताएं | पैराप्लेजिया या क्वाड्रिप्लेजिया, विलंबित अस्थिरता, तथा घाव का टूटना। | बड़ी रक्त वाहिकाओं में घाव, एपिड्यूरल रक्तस्राव, डिस्कल हर्नियेशन की पुनरावृत्ति, और तंत्रिका संबंधी जटिलताएं। |
स्पाइनल फ्यूजन और डिस्केक्टॉमी के बीच अंतर
स्पाइनल फ्यूजन बनाम डिस्केक्टॉमी
स्पाइनल फ्यूजन और डिस्केक्टॉमी दोनों ही शल्य चिकित्सा प्रक्रियाएं हैं जो पीठ के निचले हिस्से में रोग प्रक्रियाओं के कारण पीठ दर्द और पैर में होने वाले दर्द के इलाज के लिए की जाती हैं। हालाँकि ये समान हैं, लेकिन इनमें कुछ अंतर हैं, जिनमें शामिल हैं:
| तत्वों | विलय | डिस्केक्टॉमी |
|---|---|---|
| प्रक्रिया | यह एक शल्य चिकित्सा तकनीक है जिसमें दो या अधिक कशेरुकाओं को एक साथ जोड़ा जाता है। | यह एक शल्य प्रक्रिया है जो मुख्य रूप से रीढ़ की हड्डी के संलयन के बिना तंत्रिका संपीड़न को दूर करने के लिए हर्नियेटेड या क्षतिग्रस्त डिस्क सामग्री को हटाने के लिए की जाती है। |
| संकेत | रीढ़ की हड्डी में ट्यूमर, संक्रमण या फ्रैक्चर, स्कोलियोसिस, स्पाइनल स्टेनोसिस, डिजनरेटिव डिस्क रोग, स्पोंडिलोलिस्थीसिस, कशेरुकाओं का फ्रैक्चर और हर्नियेटेड डिस्क। | गंभीर विकिरण दर्द, लगातार (लगातार) मांसपेशियों में कमजोरी, चलने में कठिनाई, मूत्राशय या आंत्र नियंत्रण की हानि। |
| मुख्य रूप से ध्यान केंद्रित | रीढ़ की हड्डी के कशेरुकाओं में छोटी हड्डियों की समस्याओं को ठीक करने के लिए। | तंत्रिका संपीड़न से राहत देने के लिए हर्नियेटेड या क्षतिग्रस्त डिस्क सामग्री को निकालना। |
| उद्देश्य | दो या अधिक कशेरुकाओं को एक साथ जोड़कर उन्हें ठोस हड्डी में बदलना, तथा दर्दनाक गति को समाप्त करना या रीढ़ की स्थिरता को पुनः स्थापित करना। | हर्नियायुक्त, उभरी हुई या आगे निकली हुई डिस्क का उपचार करना, जिसके कारण लगातार रेडिकुलर दर्द, कमजोरी या सुन्नता होती है। |
| जटिलताओं | बार-बार होने वाले लक्षण संक्रमण, स्यूडार्थ्रोसिस, ग्राफ्ट स्थल पर दर्द और रक्त के थक्के | बड़ी रक्त वाहिकाओं में घाव, एपिड्यूरल रक्तस्राव, डिस्कल हर्नियेशन की पुनरावृत्ति, और तंत्रिका संबंधी जटिलताएं। |
एंडोस्कोपिक डिस्केक्टॉमी और माइक्रोडिस्केक्टॉमी के बीच अंतर
एंडोस्कोपिक डिस्केक्टॉमी बनाम माइक्रोडिस्केक्टॉमी
एंडोस्कोपिक डिस्केक्टॉमी सर्जरी और माइक्रोडिसेक्टोमी विधियाँ कम आक्रामक रीढ़ की हड्डी की प्रक्रियाएँ हैं जो रीढ़ की हड्डी के सर्जनों को रीढ़ की हड्डी की समस्याओं तक आसानी से पहुँचने और उनका इलाज करने की अनुमति देती हैं, छोटे चीरे, कम ऊतक विघटन प्रदान करती हैं, और पारंपरिक खुली डिस्केक्टॉमी के विकल्प के रूप में कार्य करती हैं। हालाँकि ये समान हैं, लेकिन इनमें कुछ अंतर हैं, जिनमें शामिल हैं:
| तत्वों | एंडोस्कोपिक डिस्केक्टॉमी | माइक्रोडिस्केक्टॉमी |
|---|---|---|
| परिभाषा | यह एक न्यूनतम आक्रामक प्रक्रिया है जिसमें इंटरवर्टेब्रल डिस्क की हर्नियेटेड सामग्री के उपचार के लिए डिस्क और तंत्रिकाओं को देखने के लिए एंडोस्कोप का उपयोग किया जाता है। | यह एक शल्य प्रक्रिया है जिसमें दर्द और लक्षणों से राहत के लिए हर्नियेटेड डिस्क को हटाने के लिए माइक्रोस्कोप का उपयोग किया जाता है। |
| तकनीक | इसे माइक्रोडिसेक्टोमी की सुरक्षित, कुशल और कम आक्रामक वैकल्पिक तकनीक माना जाता है। | इसे लम्बर डिस्क हर्निया के उपचार के लिए सर्वोत्तम शल्य चिकित्सा विकल्प माना जाता है। |
| अवधि | इसे पूरा करने में औसतन एक घंटा लगता है। | आमतौर पर इस ऑपरेशन में 1 से 2 घंटे का समय लगता है। |
| फ़ायदे | छोटे चीरे, कम मांसपेशीय खिंचाव, कम हड्डी हटाना, तंत्रिका ऊतक में न्यूनतम हेरफेर, कम रक्त की हानि, कम ऑपरेशन समय, न्यूनतम ऊतक क्षति, और बेहतर रोगी संतुष्टि। | कम दर्दनाक दृष्टिकोण, बेहतर दृश्य और छोटा चीरा। |
| दर्द की तीव्रता | ऑपरेशन के बाद कमर का दर्द कम तीव्र होता है। | ऑपरेशन के बाद का काठ का दर्द एंडोस्कोपिक डिस्केक्टॉमी की तुलना में अधिक तीव्र होता है। |
डिस्केक्टॉमी पर अक्सर पूछे जाने वाले प्रश्न (एफएक्यू)
क्या डिस्केक्टॉमी एक बड़ी सर्जरी है?
हां, डिस्केक्टॉमी एक बड़ी सर्जरी हो सकती है। हालांकि, कुछ न्यूनतम इनवेसिव सर्जिकल दृष्टिकोण अस्पताल में रहने, रिकवरी और चीरे के आकार के मामले में ओपन सर्जरी से कम बड़े होते हैं। रीढ़ और रीढ़ की हड्डी की नाजुक प्रकृति के कारण, रोगी को जल्दी ठीक होने के लिए सर्जन द्वारा दिए गए निर्देशों का सख्ती से पालन करना चाहिए।
मैं अपनी सामान्य गतिविधियों पर कब लौट सकता हूँ?
सामान्य गतिविधियों को पूरा करने में 8 सप्ताह से 3 महीने तक का समय लग सकता है। डिस्केक्टॉमी के बाद रिकवरी रोगी की उम्र, समग्र स्वास्थ्य और सर्जन द्वारा किए गए दृष्टिकोण के प्रकार पर निर्भर हो सकती है। हालाँकि, डिस्केक्टॉमी के बाद, रोगी को लक्षणों से राहत मिल सकती है या कुछ दिनों या हफ़्तों में बेहतर महसूस हो सकता है।
डिस्केक्टॉमी के बाद पीठ में कितने समय तक दर्द रहता है?
डिस्केक्टॉमी के बाद, पीठ दर्द अलग-अलग हो सकता है और यह रोगी की उम्र, समग्र स्थिति और रोगी ने सर्जन के निर्देशों का कितनी प्रभावी ढंग से पालन किया है, इस पर निर्भर करता है। हालाँकि, डिस्केक्टॉमी के बाद, रोगी पीठ के निचले हिस्से में दर्द, पैर में दर्द या सुन्नता जैसे लक्षणों से राहत महसूस कर सकता है, या रोगी कुछ दिनों या हफ़्तों में ठीक हो सकता है। कुछ हफ़्तों से लेकर महीनों तक बेचैनी या दर्द का अनुभव होना सामान्य है। शल्य चिकित्सक रोगी को ऑपरेशन के बाद के दर्द से राहत दिलाने के लिए दर्द निवारक दवा लिखेंगे।
क्या मैं डिस्केक्टॉमी के बाद दौड़ सकता हूँ?
नहीं, डिस्केक्टॉमी के बाद दौड़ने की सलाह नहीं दी जाती है। धीरे-धीरे, एक-एक करके गतिविधियाँ फिर से शुरू की जा सकती हैं। लगभग दो सप्ताह के बाद ड्राइविंग और हल्की गतिविधियाँ फिर से शुरू की जा सकती हैं। सर्जन पहले छह सप्ताह के लिए अतिरिक्त गतिविधि को प्रतिबंधित कर सकते हैं। शौक, काम और स्कूल जैसी नियमित गतिविधियाँ छह सप्ताह के भीतर फिर से शुरू की जा सकती हैं। 12 सप्ताह या उससे अधिक समय के बाद ज़ोरदार शारीरिक गतिविधि या खेल की सलाह दी जा सकती है। हालाँकि, शारीरिक गतिविधियों या किसी भी खेल को शुरू करने से पहले कृपया सर्जन (न्यूरो या ऑर्थो सर्जन) से सलाह लें।
लम्बर डिस्केक्टॉमी क्या है?
लम्बर डिस्केक्टॉमी एक प्रकार की स्पाइनल सर्जरी है जो पीठ के निचले हिस्से में डिस्क को ठीक करने या निचली रीढ़ में हर्नियेटेड या डिजनरेटिव डिस्क को हटाने के लिए की जाती है। तंत्रिका पर दबाव डालने वाली डिस्क को हटाने के लिए पीठ की मांसपेशियों के माध्यम से कट को पीछे की ओर (पीठ के निचले हिस्से में) बनाया जा सकता है।
लगातार रेडिकुलर लक्षणों जैसे पीठ या पैर में दर्द के मामलों में वैकल्पिक लम्बर डिस्केक्टॉमी का संकेत दिया जा सकता है जो रूढ़िवादी उपचार तकनीकों या भौतिक चिकित्सा में विफल रहे रोगियों में हर्नियेटेड डिस्क द्वारा तंत्रिका जड़ संपीड़न के रेडियोग्राफिक सबूत के अनुरूप है। लम्बर डिस्केक्टॉमी या तो खुली या न्यूनतम इनवेसिव तकनीक का उपयोग करके की जाएगी।
डिस्केक्टॉमी प्रक्रिया क्यों की जाती है?
डिस्केक्टॉमी तब की जाती है जब इंटरवर्टेब्रल डिस्क में से एक अपनी जगह से हट जाती है (हर्निया) और अंदर का नरम जेल डिस्क की दीवार से बाहर निकल जाता है। ये उभरी हुई डिस्क रीढ़ की हड्डी से नसों और रीढ़ की हड्डी पर दबाव डाल सकती हैं।
कई लक्षण समय के साथ गैर-सर्जिकल उपचार (एंटी-इंफ्लेमेटरी दवाइयाँ, दर्द निवारक दवाइयाँ, फिजियोथेरेपी और व्यायाम) से बेहतर या बदतर हो सकते हैं। अगर व्यक्ति में लगातार लक्षण दिखाई देते हैं जैसे कि पैर या हाथ में दर्द या सुन्नता (जो दूर नहीं होती), हाथ, निचले पैर या नितंब की मांसपेशियों में गंभीर कमज़ोरी और पैरों में फैलने वाला दर्द, तो सर्जरी (डिस्केक्टॉमी) की सलाह दी जाएगी।
क्या डिस्केक्टॉमी से साइटिका का इलाज हो सकता है?
हां, डिस्केक्टॉमी प्रक्रिया लम्बर डिस्क हर्नियेशन के कारण होने वाले साइटिका को ठीक कर सकती है। शोध से पता चला है कि 86% रोगियों को माइक्रोडिसेक्टोमी सर्जरी के बाद साइटिका दर्द से राहत मिल सकती है। यह साइटिका के इलाज के लिए इस्तेमाल किया जाने वाला एक आम सर्जिकल तरीका है, जिसमें तंत्रिका जड़ के नीचे डिस्क सामग्री का एक छोटा सा हिस्सा या तंत्रिका जड़ के ऊपर की हड्डी को निकालना शामिल है। हालाँकि, रोगियों के लिए परिणाम अलग-अलग हो सकते हैं।
पूर्ववर्ती ग्रीवा डिस्केक्टॉमी और संलयन क्या है?
एंटीरियर सर्वाइकल डिस्केक्टॉमी सर्जरी और फ्यूजन हर्नियेटेड डिस्क को हटाकर दबाव को कम करने की प्रक्रिया है। यह प्रक्रिया समस्याग्रस्त डिस्क को हटाने में मदद करती है और घायल रीढ़ की हड्डियों को जोड़कर भविष्य में तंत्रिका संपीड़न से बचाती है। फ्यूजन के लिए, खाली डिस्क स्पेस में एक हड्डी डाली जाती है; डिस्क रिप्लेसमेंट के लिए डिस्क स्पेस में एक कृत्रिम डिस्क (प्लास्टिक और धातु से बनी) रखी जाती है। आम तौर पर, एंटीरियर सर्वाइकल डिस्केक्टॉमी और फ्यूजन जोखिमों में आमतौर पर रक्तस्राव, संक्रमण और रक्त के थक्के शामिल होते हैं।

