हैदराबाद में सर्वश्रेष्ठ कैंसर और ऑन्कोलॉजी अस्पताल | विशेषज्ञ कैंसर देखभाल
पेस हॉस्पिटल्स उनमें से एक है हैदराबाद, तेलंगाना, भारत में सर्वश्रेष्ठ कैंसर अस्पताल, रोगियों की आवश्यकताओं के अनुरूप व्यापक कैंसर उपचार की पेशकश करना।
मेडिकल ऑन्कोलॉजिस्ट, सर्जिकल ऑन्कोलॉजिस्ट और रेडियोलॉजिस्ट की अनुभवी और कुशल बहु-विषयक टीम, ठोस ट्यूमर से लेकर रक्त कैंसर तक, सभी प्रकार के कैंसर के प्रबंधन और उपचार के लिए कीमोथेरेपी, विकिरण चिकित्सा, हार्मोनल चिकित्सा, उपशामक देखभाल, लक्षित चिकित्सा और स्थानीय चिकित्सा जैसी बहुविध कैंसर उपचार चिकित्सा का उपयोग करती है। ऑन्कोलॉजी डॉक्टरों की विशेषज्ञ टीम के पास कैंसर के उपचार में व्यापक विशेषज्ञता है, जिसमें शामिल हैं:
- पेट का कैंसर, ग्रासनली का कैंसर, कोलोरेक्टल कैंसर
- सिर और गर्दन का कैंसर, मुंह का कैंसर, थायरॉइड कैंसर
- गर्भाशय ग्रीवा कैंसर, गर्भाशय कैंसर, डिम्बग्रंथि कैंसर, स्तन कैंसर
- फेफड़ों का कैंसर, ल्यूकेमिया, मायलोमा, लिम्फोमा
- यकृत कैंसर, अग्नाशय कैंसर, पित्ताशय कैंसर
- मूत्राशय कैंसर, प्रोस्टेट कैंसर, गुर्दे का कैंसर
कैंसर देखभाल के लिए PACE अस्पताल क्यों चुनें?
व्यापक कैंसर देखभाल
रोगी की चिकित्सा स्थिति के आधार पर ठोस सौम्य और घातक ट्यूमर से लेकर रक्त और लसीका प्रणाली कैंसर तक कैंसर की एक विस्तृत श्रृंखला के लिए कीमोथेरेपी, विकिरण चिकित्सा, लक्षित चिकित्सा और स्थानीय चिकित्सा (शल्य चिकित्सा) जैसे बहुआयामी कैंसर उपचार प्रदान करना।
उन्नत अत्याधुनिक सुविधा
कैंसर के स्टेजिंग और ग्रेडिंग की सटीक जांच के लिए उन्नत और नवीनतम नैदानिक उपकरणों से सुसज्जित, इष्टतम परिणाम और उच्च सफलता दर के साथ उन्नत कैंसर उपचार के लिए रोबोटिक और न्यूनतम इनवेसिव सर्जिकल सुविधाएं।
कुशल और अनुभवी ऑन्कोलॉजी डॉक्टर
अनुभवी कैंसर विशेषज्ञों, मेडिकल ऑन्कोलॉजिस्ट और सर्जिकल ऑन्कोलॉजिस्ट की एक टीम, जो निदान और मूल्यांकन के आधार पर कैंसर को खत्म करने, लक्षणों से राहत देने और कैंसर के जोखिम को कम करने के लिए चिकित्सा या शल्य चिकित्सा दृष्टिकोण के माध्यम से सभी प्रकार के कैंसर के प्रबंधन में व्यापक अनुभव रखती है।
हैदराबाद, तेलंगाना में कैंसर उपचार के लिए अग्रणी ऑन्कोलॉजी केंद्र
पेस हॉस्पिटल्स उनमें से एक है हैदराबाद, भारत में सर्वश्रेष्ठ ऑन्कोलॉजी अस्पतालकैंसर से लड़ने के लिए समग्र, सटीक, उन्नत उपचार और अटूट रोगी सहायता प्रदान करने के लिए प्रतिबद्ध। मेडिकल ऑन्कोलॉजी डॉक्टरों, सर्जिकल ऑन्कोलॉजी डॉक्टरों और उच्च कुशल रेडियोलॉजिस्टों की हमारी टीम सभी प्रकार के कैंसरों के उपचार में विशेषज्ञता रखती है, जिनमें सिर और गर्दन के कैंसर, जीआई कैंसर, स्त्री रोग संबंधी कैंसर, रक्त संबंधी घातक बीमारियाँ शामिल हैं, और कैंसर की प्रकृति और अवस्था के आधार पर न्यूनतम इनवेसिव सर्जिकल ऑन्कोलॉजी, कीमोथेरेपी, लक्षित चिकित्सा, इम्यूनोथेरेपी और रेडिएशन ऑन्कोलॉजी जैसी उन्नत कैंसर उपचार पद्धतियाँ प्रदान की जाती हैं।
पेस हॉस्पिटल्स का ऑन्कोलॉजी विभाग अत्याधुनिक और उन्नत नैदानिक सुविधाओं से सुसज्जित है, जो शीघ्र निदान, अनुकूलित उपचार योजना और निर्बाध रोगी देखभाल सुनिश्चित करता है, तथा कैंसर के खिलाफ लड़ाई में अग्रणी भूमिका निभाता है।
हैदराबाद, तेलंगाना में उन्नत कैंसर उपचार।
3,28,338
99,825
684
2011
हैदराबाद, तेलंगाना में हमारे ऑन्कोलॉजी विशेषज्ञों से मिलें
की एक टीम
हैदराबाद, तेलंगाना, भारत में सर्वश्रेष्ठ कैंसर विशेषज्ञसिर और गर्दन, त्वचा, हड्डी, स्तन, फेफड़े, कोलोरेक्टल, प्रोस्टेट, यकृत, अग्न्याशय, लसीका तंत्र और रक्त जैसे अंगों को प्रभावित करने वाले विभिन्न प्रकार के कैंसर के लिए व्यापक और उन्नत कैंसर देखभाल प्रदान करने में हमारी विशेषज्ञता व्यापक है। मेडिकल ऑन्कोलॉजी डॉक्टरों, सर्जिकल ऑन्कोलॉजी डॉक्टरों और रेडियोलॉजिस्टों की टीम अत्यधिक कुशल है और कीमोथेरेपी, लक्षित चिकित्सा, इम्यूनोथेरेपी, विकिरण चिकित्सा, न्यूनतम इनवेसिव ऑन्कोलॉजी सर्जरी और उपशामक देखभाल जैसी उपचार पद्धतियों में व्यापक विशेषज्ञता रखती है, जो प्रभावी कैंसर प्रबंधन के लिए व्यक्तिगत और साक्ष्य-आधारित उपचार प्रदान करती है।
डॉ. रमेश परिमी
एमएस, एफआरसीएस, एफएएमएस
अनुभव : 35 वर्ष
वरिष्ठ सलाहकार - सर्जिकल ऑन्कोलॉजी, कैंसर सर्जरी विशेषज्ञ
डॉ. नव्या मानसा वुरिति
एमबीबीएस, एमडी (आंतरिक चिकित्सा), मेडिकल ऑन्कोलॉजी में फेलोशिप, डीएम (मेडिकल ऑन्कोलॉजी)
अनुभव : 14 वर्ष
मेडिकल ऑन्कोलॉजिस्ट, हेमेटो ऑन्कोलॉजी और बोन मैरो ट्रांसप्लांट विशेषज्ञ और IAPC प्रमाणित पैलिएटिव केयर विशेषज्ञ
हमारे डॉक्टरों से ऑन्कोलॉजिकल अंतर्दृष्टि

हैदराबाद, भारत में व्यापक कैंसर उपचार
क्या आपको हाल ही में कैंसर का पता चला है या आप चल रहे कैंसर के इलाज के दौरान कैंसर के लक्षणों को नियंत्रित करने में संघर्ष कर रहे हैं, या आपको उपचार के विकल्प तय करने के लिए मार्गदर्शन की आवश्यकता है? PACE हॉस्पिटल्स हैदराबाद के शीर्ष मेडिकल और सर्जिकल ऑन्कोलॉजिस्ट के साथ सहज और व्यक्तिगत द्वितीय-राय परामर्श प्रदान करता है; कैंसर विशेषज्ञों और रेडियोलॉजिस्टों की हमारी बहु-विषयक टीम के पास ठोस सौम्य और घातक ट्यूमर से लेकर रक्त और लसीका कैंसर तक, सभी प्रकार के कैंसर के इलाज में व्यापक विशेषज्ञता है।
अक्सर पूछे जाने वाले प्रश्न (FAQ)
ओन्कोलॉजी क्या है?
ऑन्कोलॉजी चिकित्सा का एक क्षेत्र है जो ट्यूमर और कैंसर के निदान, उपचार और रोकथाम से संबंधित है। ऑन्कोलॉजिस्ट विभिन्न क्षेत्रों में विशेषज्ञता रखते हैं, जिनमें मेडिकल ऑन्कोलॉजी (कीमोथेरेपी और लक्षित चिकित्सा), सर्जिकल ऑन्कोलॉजी (कैंसर सर्जरी), और रेडिएशन ऑन्कोलॉजी (रेडिएशन थेरेपी) शामिल हैं।
मेडिकल ऑन्कोलॉजिस्ट और सर्जिकल ऑन्कोलॉजिस्ट के बीच क्या अंतर है?
मेडिकल ऑन्कोलॉजिस्ट कीमोथेरेपी, लक्षित चिकित्सा, इम्यूनोथेरेपी और हार्मोनल थेरेपी के माध्यम से कैंसर के इलाज में विशेषज्ञता रखते हैं। मेडिकल ऑन्कोलॉजिस्ट सर्जन और रेडिएशन ऑन्कोलॉजिस्ट जैसे अन्य स्वास्थ्य सेवा पेशेवरों के साथ मिलकर प्रभावी कैंसर उपचार विकसित करते हैं।
सर्जिकल ऑन्कोलॉजिस्ट कैंसर का सर्जिकल उपचार करते हैं, जिसमें बायोप्सी, ट्यूमर निकालना और कैंसर सर्जरी के बाद ऊतकों का पुनर्निर्माण शामिल है। सर्जिकल ऑन्कोलॉजिस्ट प्रभावी उपचार योजनाएँ तैयार करने के लिए मेडिकल और रेडिएशन ऑन्कोलॉजिस्ट के साथ भी काम करते हैं।
कैंसर होने का खतरा किसे अधिक होता है और कैंसर कैसे शुरू होता है?
कैंसर किसी को भी हो सकता है, लेकिन अधिक उम्र के लोगों में कैंसर होने की संभावना अधिक होती है, और व्यक्तिगत जोखिम कई कारकों पर निर्भर करता है, जैसे धूम्रपान, कैंसर का पारिवारिक इतिहास, मोटापा, रसायनों और विकिरण के संपर्क में आना, मानव पेपिलोमावायरस (एचपीवी), हेपेटाइटिस वायरस और शराब का सेवन।
मानव शरीर कई प्रकार की कोशिकाओं से बना होता है। सामान्यतः, कोशिकाएँ बढ़ सकती हैं, विभाजित हो सकती हैं, वृद्ध हो सकती हैं और मर सकती हैं। अधिकांश मामलों में, उनकी जगह नई और ताज़ा कोशिकाएँ ले लेती हैं। लेकिन कभी-कभी कोशिकाएँ विभाजित और उत्परिवर्तित हो सकती हैं, अनियंत्रित रूप से विकसित हो सकती हैं, और मरने के बजाय एक गांठ या ट्यूमर का निर्माण कर सकती हैं।
ट्यूमर गैर-कैंसरयुक्त (सौम्य) या कैंसरयुक्त (घातक) हो सकते हैं। कैंसरयुक्त ट्यूमर शरीर के ऊतकों पर हमला करके उन्हें नष्ट कर देते हैं और अन्य भागों में फैल जाते हैं, जिससे नए ट्यूमर बनते हैं, जिन्हें मेटास्टेसिस कहा जाता है, जो कैंसर के अंतिम चरण में पहुँच जाने का संकेत देते हैं।
"सौम्य ट्यूमर" और "घातक ट्यूमर" शब्दों का क्या अर्थ है?
ट्यूमर असामान्य कोशिकाओं का एक समूह होता है। यह तब बनता है जब कोशिकाएँ अपनी आवश्यकता से अधिक गुणा करती हैं, या जब उन्हें मरना चाहिए तब मर जाती हैं। एक सौम्य ट्यूमर (नियोप्लाज्म) की सीमाएँ चिकनी और नियमित होती हैं, धीरे-धीरे बढ़ती हैं, और शरीर के अन्य अंगों पर आक्रमण करके फैलती नहीं हैं। इसके विपरीत, घातक ट्यूमर की सीमाएँ अनियमित होती हैं, यह तेज़ी से बढ़ता है और शरीर के अन्य अंगों (मेटास्टेसिस) में फैलता है।
घातक ट्यूमर कोशिकाओं को कैंसरग्रस्त कोशिकाएँ भी कहा जाता है। आमतौर पर, सौम्य ट्यूमर तब तक गंभीर समस्या नहीं होता जब तक कि वह आस-पास की संरचनाओं पर दबाव न डाले या अन्य लक्षण पैदा न करे। समय के साथ, कुछ सौम्य ट्यूमर कैंसरग्रस्त हो सकते हैं।
क्या कैंसर संक्रामक है?
नहीं, कैंसर सर्दी या फ्लू जैसा नहीं है, और यह कैंसरग्रस्त व्यक्ति से नहीं फैल सकता।
क्या कैंसर ठीक हो सकता है?
हाँ, कैंसर का इलाज संभव है, लेकिन यह उसके प्रकार और अवस्था पर निर्भर करता है। हर कैंसर का इलाज अलग तरह से किया जाना चाहिए, इसलिए कैंसर का कोई एक इलाज नहीं है। इलाज तब माना जाता है जब इलाज से कैंसर गायब हो जाता है (खत्म हो जाता है), और इलाज की ज़रूरत नहीं होती, और कैंसर के दोबारा होने की आशंका नहीं होती। एक ऑन्कोलॉजिस्ट शायद ही कभी इस बात पर यकीन कर पाता है कि कैंसर दोबारा नहीं होगा। जब कैंसर का इलाज सफल होता है, तो ऑन्कोलॉजिस्ट आमतौर पर कहते हैं कि कैंसर ठीक होने के बजाय "छूट" रहा है।
छूट तब होती है जब कैंसर उपचार के प्रति उचित प्रतिक्रिया देता है या नियंत्रण में आ जाता है।
- पूर्ण छूट: कैंसर के सभी संकेत और लक्षण दूर हो जाएंगे, और यह किसी भी परीक्षा (परीक्षण) से नहीं पाया जा सकेगा।
- आंशिक छूट: कैंसर सिकुड़ जाता है लेकिन पूरी तरह से खत्म नहीं होता है।
क्या आप हैदराबाद, भारत में ऑन्कोलॉजी के लिए मुफ्त ऑनलाइन डॉक्टर परामर्श प्रदान करते हैं?
जी हाँ, हैदराबाद के अग्रणी निःशुल्क कैंसर उपचार अस्पतालों में से एक, पेस हॉस्पिटल्स, विशेष रूप से कार्यरत और सेवानिवृत्त शिक्षकों, पुलिस और सैन्य अधिकारियों के लिए ऑन्कोलॉजी (कैंसर देखभाल) के लिए निःशुल्क ऑनलाइन और ऑफलाइन डॉक्टर परामर्श प्रदान करता है। यह पहल हमारे देश की सेवा करने वालों के लिए उन्नत कैंसर देखभाल को और अधिक सुलभ बनाने की हमारी प्रतिबद्धता का हिस्सा है।
PACE अस्पतालों में व्यापक ऑन्कोलॉजी सेवाएं:
- मेडिकल ऑन्कोलॉजी - कीमोथेरेपी, इम्यूनोथेरेपी और लक्षित थेरेपी
- सर्जिकल ऑन्कोलॉजी - ट्यूमर और अंग-विशिष्ट कैंसर सर्जरी
- रेडिएशन ऑन्कोलॉजी - उन्नत विकिरण चिकित्सा उपचार
- कैंसर स्क्रीनिंग और डायग्नोस्टिक्स - बेहतर परिणामों के लिए प्रारंभिक पहचान
- बोन मैरो ट्रांसप्लांटेशन - रक्त कैंसर और प्रतिरक्षा विकारों के लिए
PACE में, हम विशेषज्ञ ऑन्कोलॉजी विशेषज्ञता को दयालु देखभाल के साथ जोड़ते हैं, जिससे हम मान्यता प्राप्त कल्याण कार्यक्रमों के तहत हैदराबाद, तेलंगाना, भारत में मुफ्त कैंसर उपचार की तलाश करने वालों के लिए एक विश्वसनीय विकल्प बन जाते हैं।
कैंसर के लिए सामान्य उपचार विकल्प क्या हैं?
कैंसर के सामान्य उपचार विकल्पों में सर्जरी, विकिरण चिकित्सा, इम्यूनोथेरेपी, कीमोथेरेपी, हार्मोन थेरेपी और लक्षित चिकित्सा शामिल हैं। हालाँकि, उपचार का चुनाव कैंसर के प्रकार, अवस्था और रोगी के समग्र स्वास्थ्य पर निर्भर करता है। कुछ उपचार कैंसर का इलाज करने पर केंद्रित होते हैं, जबकि अन्य लक्षणों को नियंत्रित करने या राहत देने पर केंद्रित होते हैं।
कीमोथेरेपी, विकिरण चिकित्सा और इम्यूनोथेरेपी में क्या अंतर है?
कीमोथेरेपी (कैंसर-रोधी दवाएँ) का उपयोग पूरे शरीर में तेज़ी से बढ़ रही कैंसर कोशिकाओं को मारने के लिए किया जाता है, जबकि विकिरण चिकित्सा (रेडियोथेरेपी) में उच्च-ऊर्जा किरणों का उपयोग करके किसी विशिष्ट क्षेत्र में कैंसर कोशिकाओं को लक्षित करके उनकी वृद्धि को धीमा किया जाता है या उन्हें मार दिया जाता है। इसके विपरीत, इम्यूनोथेरेपी का उपयोग कैंसर रोगियों की प्रतिरक्षा प्रणाली को मज़बूत करने के लिए किया जाता है ताकि कैंसर कोशिकाओं का पता लगाया जा सके और उन पर हमला किया जा सके।
उपशामक देखभाल क्या है और यह उपचारात्मक उपचार से किस प्रकार भिन्न है?
उपशामक देखभाल, कैंसर का इलाज करने के बजाय, दर्द, थकान और मतली जैसे लक्षणों को नियंत्रित करके जीवन की गुणवत्ता में सुधार लाने पर केंद्रित है। उपचारात्मक उपचार का उद्देश्य कैंसर को पूरी तरह से समाप्त करना है। मूलतः, उपशामक देखभाल आराम और लक्षणों से राहत के बारे में है, जबकि उपचारात्मक उपचार अंतर्निहित स्थिति को सक्रिय रूप से ठीक करने का प्रयास है। उपशामक देखभाल और उपचारात्मक उपचार एक साथ प्रदान किए जा सकते हैं या जब इलाज संभव न हो तो मुख्य उपचार के रूप में काम कर सकते हैं।
क्या सिगरेट का धुआँ सचमुच कैंसर का कारण बनता है?
हाँ, धूम्रपान से कैंसर हो सकता है। यह फेफड़ों के कैंसर का सबसे बड़ा जोखिम कारक है। अन्य तंबाकू उत्पादों (पाइप या सिगार) का उपयोग करने से भी फेफड़ों के कैंसर का खतरा बढ़ जाता है। तंबाकू का मिश्रण 7,000 से ज़्यादा ज़हरीले रसायनों का मिश्रण है। यह फेफड़ों, मुँह और गले, पेट, बृहदान्त्र, यकृत, ग्रासनली, श्वासनली और गर्भाशय ग्रीवा के कैंसर का कारण बनता है।
जो लोग सिगरेट पीते हैं उनमें फेफड़े का कैंसर होने की संभावना धूम्रपान न करने वाले लोगों की तुलना में 15-30 गुना अधिक होती है।
कैंसर का पता लगाने के लिए सामान्य नैदानिक परीक्षण कौन से हैं?
कैंसर की पहचान के लिए शारीरिक परीक्षण, चिकित्सा इतिहास का मूल्यांकन और कई नैदानिक परीक्षणों का संयोजन आवश्यक है। ये परीक्षण कैंसर की उपस्थिति, प्रकार, अवस्था और प्रसार का निदान करने में मदद कर सकते हैं।
कैंसर के निदान के लिए सामान्य परीक्षणों में शामिल हैं:
- रक्त परीक्षण
- इमेजिंग परीक्षण
- बायोप्सी
- एंडोस्कोपी
- पीएपी परीक्षण अन्य परीक्षण।
कैंसर के किस चरण में उपशामक देखभाल की सिफारिश की जाती है?
कैंसर के किसी भी चरण में दुष्प्रभावों और लक्षणों को नियंत्रित करने में मदद के लिए उपशामक देखभाल की सलाह दी जाती है। हालाँकि, यह उन्नत या अंतिम अवस्थाओं में विशेष रूप से महत्वपूर्ण है, जब उपचारात्मक उपचार अब प्रभावी नहीं रह जाता। यह रोगियों और उनके परिवारों, दोनों को भावनात्मक और शारीरिक रूप से सहारा देता है।
कीमोथेरेपी क्या है और इसे कैसे दिया जाता है?
कीमोथेरेपी एक ऐसा उपचार है जिसमें कैंसर कोशिकाओं को मारने या उनकी वृद्धि को धीमा करने के लिए दवाओं का उपयोग किया जाता है। इसे अंतःशिरा (IV), मुँह से (गोलियाँ), इंजेक्शन के माध्यम से, या सीधे प्रभावित क्षेत्रों जैसे रीढ़ की हड्डी के द्रव में दिया जा सकता है। यह उपचार चक्रों में दिया जाता है, जिससे शरीर को सत्रों के बीच ठीक होने का समय मिलता है।
लक्षित चिकित्सा क्या है और यह कीमोथेरेपी से किस प्रकार भिन्न है?
लक्षित चिकित्सा, जिसे आणविक रूप से लक्षित चिकित्सा भी कहा जाता है, एक कैंसर उपचार है जिसमें कैंसर कोशिकाओं में विशिष्ट प्रोटीन या अणुओं को लक्षित करने के लिए डिज़ाइन की गई दवाओं या अन्य पदार्थों का उपयोग किया जाता है, जिससे उन पर आक्रमण होता है। लक्षित चिकित्सा विशेष रूप से कैंसर वृद्धि में शामिल अणुओं में हस्तक्षेप करके कैंसर कोशिकाओं पर आक्रमण करती है, जबकि कीमोथेरेपी स्वस्थ कोशिकाओं सहित सभी तेज़ी से विभाजित होने वाली कोशिकाओं को प्रभावित करती है। लक्षित चिकित्सा के अक्सर कीमोथेरेपी की तुलना में कम दुष्प्रभाव होते हैं और यह आमतौर पर कैंसर कोशिकाओं में मौजूद उत्परिवर्तनों पर आधारित होती है।
स्थानीयकृत उपचार क्या है और यह लक्षित चिकित्सा से किस प्रकार भिन्न है?
स्थानीयकृत उपचार शरीर के किसी विशिष्ट या सीमित क्षेत्र पर केंद्रित होता है, जैसे सर्जरी या विकिरण चिकित्सा, जिससे किसी विशेष क्षेत्र में कैंसर कोशिकाओं को हटाया या नष्ट किया जा सके। अन्य उदाहरणों में क्रायोथेरेपी, लेज़र थेरेपी और टॉपिकल थेरेपी शामिल हैं।
दूसरी ओर, लक्षित चिकित्सा एक प्रणालीगत उपचार है जिसमें कैंसर के विकास में शामिल विशिष्ट अणुओं या मार्गों पर हमला करने के लिए डिज़ाइन की गई दवाओं का उपयोग किया जाता है, जिससे सामान्य कोशिकाओं को नुकसान नहीं पहुँचता। जहाँ स्थानीयकृत उपचार एक क्षेत्र तक सीमित ट्यूमर के लिए उपयोगी होता है, वहीं लक्षित चिकित्सा उन कैंसरों के विरुद्ध प्रभावी होती है जो फैल चुके हैं या जिनके विशिष्ट आनुवंशिक चिह्नक हैं। बेहतर उपचार परिणामों के लिए दोनों तरीकों को मिलाया जा सकता है।
मुझे ऑन्कोलॉजिस्ट से कब मिलना चाहिए?
अगर आपके स्वास्थ्य सेवा पेशेवर को संदेह है कि आपको कैंसर है या आपमें कैंसर के लक्षण दिखाई देते हैं, तो आपको मेडिकल ऑन्कोलॉजिस्ट के पास भेजा जाएगा। अगर आपको कैंसर के बारे में कोई सवाल है या आपको कैंसर से जुड़े कोई भी लक्षण जैसे किसी जगह पर गांठ, बिना किसी कारण के वज़न कम होना, थकान और त्वचा के रंग में बदलाव महसूस हो रहे हैं, तो आप मेडिकल ऑन्कोलॉजिस्ट से सलाह ले सकते हैं।
कैंसर विशेषज्ञ कैंसर की पुष्टि करने और उसे समझने के लिए नैदानिक परीक्षण कर सकते हैं तथा कैंसर की अवस्था, प्रकार और फैलाव की सीमा के आधार पर प्रभावी उपचार योजना विकसित कर सकते हैं।
हैदराबाद में शीर्ष ऑन्कोलॉजी अस्पताल में अपॉइंटमेंट कैसे बुक करें?
कैंसर से पीड़ित किसी भी व्यक्ति को कैंसर के इलाज के लिए दूसरी राय और मार्गदर्शन की आवश्यकता हो या हाईटेक सिटी, माधापुर, कोंडापुर, गाचीबोवली, केपीएचबी या कुकटपल्ली के आस-पास के सर्वश्रेष्ठ कैंसर अस्पताल में अपॉइंटमेंट लेना हो, तो वे पेस हॉस्पिटल्स के ऑन्कोलॉजी विभाग के पेज पर जाकर अपॉइंटमेंट फॉर्म भर सकते हैं। वे हाईटेक सिटी मेट्रो स्टेशन के पास स्थित अस्पताल में भी सीधे जा सकते हैं या हैदराबाद के सर्वश्रेष्ठ कैंसर विशेषज्ञ के साथ बिना किसी परेशानी के अपॉइंटमेंट बुक करने के लिए 04048486868 पर कॉल कर सकते हैं।
PACE अस्पतालों में इलाज किए जाने वाले कैंसर के प्रकार
पेस हॉस्पिटल्स को इनमें से एक स्थान दिया गया है हैदराबाद, तेलंगाना, भारत में शीर्ष 10 कैंसर अस्पताल, विभिन्न प्रकार के कैंसर रोगों के लिए उन्नत देखभाल प्रदान करता है। हमारे विशेषज्ञ ऑन्कोलॉजिस्ट और रेडियोलॉजिस्ट की टीम पाचन तंत्र, स्तन, प्रजनन अंगों, फेफड़ों, त्वचा, गुर्दे, अंतःस्रावी तंत्र, तंत्रिका तंत्र, और रक्त एवं लसीका तंत्र के कैंसर के निदान और उपचार में विशेषज्ञता रखती है।
हम नवीनतम तकनीकों और दयालु, व्यापक उपचार प्रोटोकॉल का उपयोग करके पेट के कैंसर, एसोफैजियल कैंसर, कोलोरेक्टल कैंसर, गर्भाशय ग्रीवा के कैंसर, गर्भाशय के कैंसर, डिम्बग्रंथि के कैंसर, स्तन कैंसर, फेफड़ों के कैंसर, ल्यूकेमिया, मायलोमा, लिम्फोमा, यकृत कैंसर, अग्नाशय के कैंसर, पित्ताशय के कैंसर, मूत्राशय के कैंसर, प्रोस्टेट कैंसर, गुर्दे के कैंसर, मौखिक कैंसर और थायरॉयड कैंसर जैसी स्थितियों के लिए रोगी-केंद्रित कैंसर देखभाल प्रदान करते हैं।
गुदा कैंसर
गुदा कैंसर एक प्रकार का कैंसर है जिसमें कैंसरग्रस्त (घातक) कोशिकाएँ गुदा के ऊतकों में बनती हैं। गुदा बड़ी आंत के अंत में और मलाशय के नीचे स्थित होता है, जहाँ से मल (ठोस अपशिष्ट) शरीर से बाहर निकलता है। स्फिंक्टर नामक दो वलयनुमा मांसपेशियाँ, जो गुदा द्वार को बंद और खोलती हैं, मल को शरीर से बाहर निकलने देती हैं। गुदा के बाहरी भाग के आसपास की त्वचा को पेरिएनल क्षेत्र कहा जाता है।
गुदा कैंसर गुदा के किसी भी हिस्से में विकसित हो सकता है। इस कैंसर के लक्षणों में मल त्याग की आदतों में बदलाव, गुदा के पास गांठ, गुदा या मलाशय से रक्तस्राव और गुदा के आसपास के क्षेत्र में दर्द या दबाव शामिल हैं। इनमें से ज़्यादातर कैंसर ह्यूमन पेपिलोमावायरस (एचपीवी) संक्रमण के कारण होते हैं।
अस्थि कैंसर
अस्थि कैंसर एक असामान्य कैंसर है जो हड्डियों में विकसित होता है। यह किसी भी हड्डी को प्रभावित कर सकता है, लेकिन ज़्यादातर मामलों में, यह पैरों या ऊपरी बाँहों की लंबी हड्डियों को प्रभावित करता है। इसके सामान्य लक्षणों में लगातार हड्डियों में दर्द शामिल है जो समय के साथ बढ़ता जाता है। अन्य लक्षणों में हड्डी में सूजन और जलन शामिल है, जिससे अगर कैंसर कोशिकाएँ किसी जोड़ के पास प्रभावित होती हैं तो चलने-फिरने में कठिनाई होती है, हड्डी में गांठ पड़ जाती है और कमज़ोर हड्डी बन जाती है जो सामान्य हड्डी की तुलना में ज़्यादा आसानी से टूट जाती है। अस्थि कैंसर के सामान्य प्रकारों में ऑस्टियोसारकोमा, इविंग सारकोमा और चोंड्रोसारकोमा शामिल हैं।
स्तन कैंसर
स्तन तीन मुख्य भागों से मिलकर बनता है जैसे लोब्यूल्स (दूध बनाने वाली ग्रंथियां), नलिकाएं (जो निपल्स तक दूध पहुंचाती हैं) और संयोजी ऊतक (वसायुक्त ऊतक और रेशेदार ऊतक से मिलकर), जो सब कुछ एक साथ ढंकता और बनाए रखता है।
स्तन कैंसर एक गंभीर स्थिति है जिसमें स्तन की कोशिकाएँ अनियंत्रित रूप से बढ़ने लगती हैं। कैंसर कोशिकाएँ बढ़ सकती हैं, विभाजित हो सकती हैं और आस-पास के स्तन ऊतकों में फैल सकती हैं, जिससे गांठें या मोटापन पैदा हो सकता है। स्तन कैंसर का प्रकार स्तन में कोशिकाओं के स्थान के आधार पर भिन्न हो सकता है। स्तन कैंसर की कोशिकाएँ दूध बनाने वाले लोब्यूल्स और स्तन की दूध नलिकाओं के अंदर शुरू होती हैं। अगर इसका पहले पता चल जाए, तो यह जानलेवा नहीं होगा।
दिमागी ट्यूमर
ब्रेन ट्यूमर को मस्तिष्क में कोशिकाओं के असामान्य विकास के रूप में जाना जाता है। मस्तिष्क में 120 से ज़्यादा अलग-अलग प्रकार के ट्यूमर विकसित हो सकते हैं, और ये मस्तिष्क या खोपड़ी में कहीं भी और कई अन्य क्षेत्रों में विकसित हो सकते हैं।
मस्तिष्क में विभिन्न भाग होते हैं जो तंत्रिका तंत्र के विभिन्न कार्यों को संचालित करते हैं, और कुछ ट्यूमर रीढ़ की हड्डी के द्रव के माध्यम से रीढ़ की हड्डी में फैल सकते हैं। ब्रेन ट्यूमर कैंसरयुक्त (घातक) या गैर-कैंसरयुक्त (सौम्य) हो सकते हैं। यह ध्यान रखना महत्वपूर्ण है कि सभी ब्रेन ट्यूमर कैंसरयुक्त नहीं होते, लेकिन सभी ब्रेन कैंसर ट्यूमर की वृद्धि होते हैं। ब्रेन ट्यूमर को गंभीर माना जाता है यदि वे स्वस्थ मस्तिष्क भागों पर दबाव डालते हैं या उनमें फैल जाते हैं, लेकिन वे शायद ही कभी कैंसरयुक्त बनते हैं। सौम्य ट्यूमर के उदाहरणों में मेनिंगियोमा, वेस्टिबुलर श्वानोमा और पिट्यूटरी एडेनोमा शामिल हैं।
मस्तिष्क के घातक ट्यूमर बढ़ने लगते हैं और आस-पास की स्वस्थ मस्तिष्क संरचनाओं में प्रवेश कर जाते हैं। ये मस्तिष्क की आवश्यक संरचनाओं में होने वाले परिवर्तनों के कारण जानलेवा हो सकते हैं। मस्तिष्क कैंसर के उदाहरणों में घ्राण न्यूरोब्लास्टोमा, चोंड्रोसारकोमा और मेडुलोब्लास्टोमा शामिल हैं।
मूत्राशय कैंसर
मूत्राशय कैंसर मूत्राशय के ऊतकों में कैंसर के निर्माण की एक स्थिति है। यह कैंसर कोशिकाओं के विकास से शुरू होता है जो अंततः एक ट्यूमर का रूप ले लेती हैं और शरीर के अन्य भागों में फैल जाती हैं।
मूत्राशय एक खोखला अंग है जो अस्थायी रूप से मूत्र को संग्रहित करता है, जो श्रोणि के निचले हिस्से में स्थित होता है। मूत्राशय कैंसर का एक सामान्य प्रकार यूरोथेलियल या ट्रांज़िशनल सेल कार्सिनोमा (टीसीसी) है। मूत्र में रक्त की उपस्थिति इसका सबसे आम लक्षण है, और अन्य लक्षणों में अचानक पेशाब करने की इच्छा, पैरों में सूजन, पेशाब करते समय जलन, अनजाने में वज़न कम होना और श्रोणि में दर्द शामिल हैं।
कोलोरेक्टल कैंसर
कोलोरेक्टल कैंसर बृहदान्त्र या मलाशय के ऊतकों में होता है, जिन्हें कोलोरेक्टल या कोलन या रेक्टल कैंसर कहा जाता है, यह इस बात पर निर्भर करता है कि वे कहाँ से विकसित होने लगते हैं। बृहदान्त्र को बड़ी आंत या बड़ी आंत कहा जाता है, जहाँ मलाशय बृहदान्त्र को गुदा से जोड़ने वाला एक मार्ग है।
कोलन और रेक्टल कैंसर अक्सर अपनी समान विशेषताओं के कारण एक साथ समूहित होते हैं। कोलोरेक्टल कैंसर मलाशय या कोलन में एक पॉलीप के रूप में शुरू होता है। समय के साथ, ये पॉलीप कैंसर में बदल सकते हैं। इनका निदान और निष्कासन कोलोरेक्टल कैंसर को रोक सकता है। कैंसर को रोकने के लिए प्रारंभिक निदान महत्वपूर्ण है।
छाती की दीवार का कैंसर
छाती की दीवार वह गुहा (स्थान) है जहाँ हृदय, फेफड़े और यकृत सुरक्षित रहते हैं। कुछ ट्यूमर (वृद्धियाँ) इसी स्थान से उत्पन्न हो सकते हैं या कहीं और फैल सकते हैं। यह ट्यूमर कैंसरयुक्त या गैर-कैंसरयुक्त हो सकता है; केवल 60% ट्यूमर ही कैंसरयुक्त होते हैं। यह कैंसर किसी भी आयु वर्ग के लोगों को हो सकता है। हालाँकि, वृद्ध लोगों में कैंसरयुक्त ट्यूमर विकसित होने का जोखिम अधिक होता है।
इस स्थिति के संकेतों और लक्षणों में गांठ जैसा महसूस होना, बुखार और बेचैनी, हिलने-डुलने में तकलीफ, दर्द, सूजन, कोमलता, मांसपेशियों में शोष और अचानक वजन कम होना शामिल हैं। महत्वपूर्ण बात यह है कि संकेत और लक्षण तब तक दिखाई नहीं देते जब तक ट्यूमर गंभीर स्थिति में न पहुँच जाए, और ये ट्यूमर के प्रकार पर निर्भर हो सकते हैं। इस स्थिति का सटीक कारण अभी भी स्पष्ट रूप से समझना आवश्यक है।
ग्रीवा कैंसर
सर्वाइकल कैंसर एक प्रकार का कैंसर है जो गर्भाशय ग्रीवा की कोशिकाओं में शुरू होता है। आमतौर पर, यह कैंसर धीरे-धीरे विकसित होता है, और गर्भाशय ग्रीवा में कैंसर शुरू होने से पहले, कोशिकाओं में विशिष्ट परिवर्तन होते हैं जिन्हें सर्वाइकल डिस्प्लेसिया कहा जाता है, जहाँ असामान्य कोशिकाएँ गर्भाशय ग्रीवा के ऊतकों में दिखाई देने लगती हैं। यदि इसे हटाया या नष्ट नहीं किया जाता है, तो यह गर्भाशय ग्रीवा में कैंसर कोशिकाओं को बढ़ने और फैलने का कारण बन सकता है।
सर्वाइकल कैंसर का सबसे आम कारण ह्यूमन पेपिलोमावायरस (एचपीवी) का लंबे समय तक चलने वाला संक्रमण है। जो लोग 18 साल की उम्र से पहले या अपने पहले मासिक धर्म के एक साल के भीतर यौन संबंध बनाना शुरू करते हैं, जिनकी प्रतिरक्षा प्रणाली कमज़ोर होती है, जो सिगरेट पीते हैं, गर्भनिरोधक गोलियों का सेवन करते हैं, यौन संचारित रोगों (एसटीडी) से ग्रस्त होते हैं और जिनके कई यौन साथी होते हैं, उनमें इस स्थिति का खतरा बढ़ जाता है। इसके लक्षणों में दर्दनाक यौन संबंध, योनि से असामान्य रक्तस्राव और असामान्य योनि स्राव शामिल हैं।
कोलेंजियोकार्सिनोमा (पित्त नली का कैंसर)
कोलेंजियोकार्सिनोमा, जिसे पित्त नली का कैंसर भी कहा जाता है, कैंसर का एक असामान्य (दुर्लभ), आक्रामक रूप है जो पित्त नलिकाओं में विकसित होता है। पित्त नलिकाएँ नलिकाओं का एक नेटवर्क होती हैं जो यकृत से पित्त को छोटी आंत तक पहुँचाती हैं। पीलिया, जिसमें त्वचा और आँखों का पीला पड़ना, खुजली, वज़न कम होना, बुखार, पेट दर्द और हल्के रंग का मल या गहरे रंग का पेशाब आना जैसे लक्षण दिखाई देते हैं, पित्त नली के कैंसर का संकेत हो सकते हैं। उपचार के विकल्पों में आमतौर पर कीमोथेरेपी या विकिरण चिकित्सा और सर्जरी का संयोजन शामिल होता है।
एंडोमेट्रियल कैंसर
एंडोमेट्रियल कैंसर (गर्भाशय कैंसर) सबसे आम स्त्री रोग संबंधी कैंसर है। यह गर्भाशय की आंतरिक परत, जिसे एंडोमेट्रियम कहा जाता है, में शुरू होता है। अगर इसका शुरुआती चरणों में पता चल जाए तो इसका इलाज संभव है।
मोटापे और मेटाबोलिक सिंड्रोम से एंडोमेट्रियल कैंसर का खतरा बढ़ सकता है। इसके लक्षणों में दर्दनाक संभोग, दर्दनाक पेशाब, असामान्य योनि रक्तस्राव (जो मासिक धर्म से संबंधित नहीं है), रजोनिवृत्ति के बाद रक्तस्राव और श्रोणि में दर्द शामिल हैं।
फैलोपियन ट्यूब कैंसर
फैलोपियन ट्यूब कैंसर, डिम्बग्रंथि के कैंसर का एक समान प्रकार है। यह डिम्बग्रंथि के कैंसर में विकसित होता है, जो अंडाशय को गर्भाशय से जोड़ता है। इस स्थिति का सटीक कारण ज्ञात नहीं है (अज्ञातहेतुक)। कुछ संभावित जोखिमों में स्तन या डिम्बग्रंथि के कैंसर का पारिवारिक इतिहास होना शामिल है।
फैलोपियन ट्यूब कैंसर के लक्षणों में पेट में सूजन, योनि से पानी जैसा स्राव जिसमें रक्त भी हो सकता है, पेट में दर्द, मासिक धर्म से संबंधित नहीं योनि से रक्तस्राव, तथा पेट के निचले हिस्से में गांठ या सूजन शामिल हो सकते हैं।
पित्ताशय का कैंसर
पित्ताशय का कैंसर कैंसर का एक असामान्य (दुर्लभ) रूप है जिसमें कैंसर कोशिकाएँ पित्ताशय के ऊतकों में बनती हैं। पित्ताशय नाशपाती के आकार का एक अंग है जो पेट में यकृत के नीचे स्थित होता है, और यह वसा को पचाने के लिए पित्त (यकृत द्वारा निर्मित) नामक द्रव का भंडारण करता है।
यह कैंसर पित्ताशय की भीतरी परत में शुरू होता है और बढ़ने के साथ-साथ पित्ताशय की बाहरी परत तक फैल जाता है। पीलिया, बुखार और दर्द पित्ताशय के कैंसर के सामान्य लक्षण हैं, जिनका निदान मुश्किल हो सकता है क्योंकि ये अन्य बीमारियों के लक्षणों जैसे दिखते हैं। साइट पर आने वाले इच्छुक लोग अधिक जानकारी प्राप्त कर सकते हैं। आप इस पाठ को बुलेट, इटैलिक या बोल्ड अक्षरों में रेखांकित कर सकते हैं और लिंक जोड़ सकते हैं।
सिर और गर्दन का कैंसर
सिर और गर्दन का कैंसर कैंसरों का एक समूह है जो मुँह, गले और सिर व गर्दन के अन्य हिस्सों को नुकसान पहुँचा सकता है। यह स्थिति मुख गुहा, गले (ग्रसनी), स्वरयंत्र (स्वरयंत्र), नासिका गुहा और लार ग्रंथियों में हो सकती है। ये सिर और गर्दन की मांसपेशियों, साइनस या नसों में भी शुरू हो सकते हैं।
यह मानव पेपिलोमावायरस संक्रमण, विशेष रूप से एचपीवी 16, विकिरण जोखिम, एपस्टीन बार वायरस संक्रमण, अंतर्निहित विकारों और शराब, तंबाकू और पान के सेवन के कारण हो सकता है। इस कैंसर के सबसे आम लक्षणों में लगातार गले में खराश, और अन्य लक्षणों में गले, मुंह या गर्दन में गांठ, सिरदर्द, गर्दन में दर्द, स्वर बैठना, और मसूड़ों, जीभ या मुंह के अंदर लाल या सफेद धब्बे शामिल हैं।
हाइपोफेरीन्जियल कैंसर
हाइपोफैरिंक्स कैंसर एक प्रकार का कैंसर है जो हाइपोफैरिंक्स के ऊतकों में कैंसरयुक्त (घातक) कोशिकाओं के विकास द्वारा चिह्नित होता है। हाइपोफैरिंक्स (ग्रसनी का निचला भाग) गले का 5 इंच लंबा हिस्सा होता है जो नाक के पीछे, श्वासनली और ग्रासनली के ऊपर तक फैला होता है।
धूम्रपान और तंबाकू चबाने, अत्यधिक शराब पीने और प्लमर-विंसन सिंड्रोम से हाइपोफेरीन्जियल कैंसर होने का खतरा बढ़ सकता है। इस स्थिति के लक्षणों में कान में दर्द और गले में खराश शामिल हैं। अन्य लक्षणों में निगलने में कठिनाई या दर्द, गर्दन में गांठ और आवाज़ में बदलाव शामिल हैं।
हॉजकिन लिंफोमा
हॉजकिन लिंफोमा एक दुर्लभ प्रकार का कैंसर है जो लसीका तंत्र में उत्पन्न होता है, जो ग्रंथियों और वाहिकाओं का एक नेटवर्क है जहाँ कैंसर विभाजित होकर पूरे शरीर में फैल सकता है। लसीका तंत्र प्रतिरक्षा प्रणाली का एक महत्वपूर्ण अंग है। यह लसीका (एक तरल पदार्थ जिसमें संक्रमण से लड़ने वाली श्वेत रक्त कोशिकाएँ होती हैं जिन्हें लिम्फोसाइट्स कहा जाता है) को लसीका वाहिकाओं के माध्यम से प्रवाहित करने के लिए ज़िम्मेदार है, जिससे यह प्रतिरक्षा प्रणाली का एक अनिवार्य अंग बन जाता है।
हॉजकिन लिंफोमा में, बी-लिम्फोसाइट्स का असामान्य गुणन होता है और वे लसीका तंत्र के विशिष्ट भागों, जैसे लिम्फ नोड्स, में एकत्रित हो जाते हैं। प्रभावित लिम्फोसाइट्स संक्रमण से लड़ने का अपना गुण खो सकते हैं, जिससे वे संक्रमण के प्रति अधिक संवेदनशील हो जाते हैं। हॉजकिन लिंफोमा का मुख्य लक्षण लिम्फ नोड में दर्द रहित सूजन है, जो आमतौर पर गर्दन, बगल या कमर में होती है।
हेपेटोबिलरी कैंसर
हेपेटोबिलरी कैंसर घातक कैंसरों का एक विविध समूह है जो यकृत, पित्ताशय और पित्त नलिकाओं को प्रभावित करता है। इसके सबसे आम प्रकारों में हेपेटोसेलुलर कार्सिनोमा (एचसीसी) शामिल है, जो यकृत कोशिकाओं में उत्पन्न होता है, और कोलेंजियोकार्सिनोमा, जो पित्त नलिकाओं में उत्पन्न होता है। पित्ताशय का कैंसर हेपेटोबिलरी कैंसर का एक अन्य रूप है। ये कैंसर अक्सर हेपेटाइटिस बी या सी, सिरोसिस और फैटी लिवर रोग सहित पुरानी यकृत स्थितियों से जुड़े होते हैं।
लक्षणों में पीलिया, पेट दर्द और बिना किसी कारण के वज़न कम होना शामिल हो सकता है। शुरुआती निदान चुनौतीपूर्ण होता है, और उपचार के विकल्पों में सर्जरी, कीमोथेरेपी, विकिरण, अंतः-धमनी चिकित्सा या यकृत प्रत्यारोपण शामिल हो सकते हैं।
गुर्दे का कैंसर
गुर्दे का कैंसर, जिसे रीनल कैंसर भी कहा जाता है, गुर्दे के ऊतकों में कैंसर कोशिकाओं के विकास की विशेषता है। गुर्दे, सेम के आकार के दो अंग होते हैं जो पेट की ऊपरी पिछली दीवार से जुड़े होते हैं और निचली पसलियों द्वारा सुरक्षित रहते हैं। ये शरीर से अतिरिक्त नमक, पानी और अपशिष्ट पदार्थों को बाहर निकालकर उत्सर्जन अंगों के रूप में कार्य करते हैं।
कुछ स्थितियां गुर्दे के कैंसर के जोखिम को बढ़ा देती हैं, जैसे धूम्रपान, गुर्दे के कैंसर का पारिवारिक इतिहास, मोटापा, उच्च रक्तचाप और दीर्घकालिक गुर्दे की बीमारी के लिए डायलिसिस।
लक्षणों में मूत्र में रक्त, पीठ में गांठ या सूजन, थकान, पसीना आना, भूख न लगना और वजन कम होना शामिल हैं।
कापोसी सारकोमा
कापोसी सार्कोमा एक ऐसा कैंसर है जो रक्त या लसीका वाहिकाओं की परत वाली कोशिकाओं से विकसित होता है। इसकी विशेषता कैंसरग्रस्त कोशिकाओं, श्वेत और लाल रक्त कोशिकाओं, और नई रक्त वाहिकाओं से बने बैंगनी रंग के घावों का विकास है। ये घाव शरीर के कई स्थानों पर उत्पन्न हो सकते हैं और इनमें मानव हर्पीसवायरस (HHV-8) होता है, जिसे कापोसी सार्कोमा हर्पीसवायरस (KSHV) कहा जाता है, लेकिन ज़्यादातर मामलों में, HHV-8 वाले लोगों को कापोसी सार्कोमा नहीं होता। फिर भी, अगर अंग प्रत्यारोपण के बाद दी जाने वाली दवाओं या मानव इम्यूनोडेफिशिएंसी वायरस (HIV) जैसी कुछ अन्य चिकित्सीय स्थितियों के कारण उनकी प्रतिरक्षा प्रणाली कमज़ोर हो जाती है, तो उन्हें कापोसी सार्कोमा होने का खतरा हो सकता है।
फेफड़े का कैंसर
कैंसर कोशिकाओं की असीमित वृद्धि को कहते हैं। अगर यह फेफड़ों (ब्रांकाई या एल्वियोली) में होता है, तो इसे फेफड़ों का कैंसर कहा जाता है, और इस प्रकार की वृद्धि आमतौर पर ब्रांकाई या एल्वियोली में देखी जाती है। यह फेफड़ों से शुरू होकर शरीर के अन्य अंगों या लिम्फ नोड्स तक फैल सकता है, और अन्य अंगों से कैंसर फेफड़ों तक भी पहुँच सकता है।
फेफड़ों के कैंसर मुख्यतः दो प्रकारों में विभाजित होते हैं: नॉन-स्मॉल सेल (अधिक सामान्य) और स्मॉल सेल लंग कैंसर; ये अलग-अलग तरीकों से बढ़ते हैं। इसलिए, फेफड़ों के कैंसर का उपचार और लक्षण इसके फैलाव और चरणों पर निर्भर करते हैं। लक्षणों में कफ वाली खांसी, घरघराहट, कमजोरी, भूख न लगना और वजन कम होना, सीने में दर्द और बार-बार होने वाले श्वसन संक्रमण शामिल हैं।
यकृत कैंसर
प्राथमिक यकृत कैंसर एक ऐसी स्थिति है जिसमें यकृत के ऊतकों में कैंसर कोशिकाओं का निर्माण (वृद्धि) होता है। द्वितीयक यकृत कैंसर एक अलग स्थिति है जहाँ कैंसर शुरू में अन्य भागों में विकसित (बढ़ता) होता है और यकृत में फैल जाता है।
यकृत शरीर के सबसे बड़े अंगों में से एक है, इसके दो भाग होते हैं और यह पेट के ऊपरी दाहिने हिस्से में पसलियों के पिंजरे के अंदर स्थित होता है। यह भोजन को पचाने और विषाक्त पदार्थों को बाहर निकालने में मदद करता है। हेपैटोसेलुलर कार्सिनोमा यकृत कैंसर का एक प्रमुख प्रकार है। यह दुनिया भर में मृत्यु (कैंसर से संबंधित) का तीसरा प्रमुख कारण है, और एक अन्य प्रमुख प्रकार को कोलेंजियोकार्सिनोमा (पित्त नली का कैंसर) कहा जाता है। इस कैंसर के लक्षणों में पेट में सूजन और आसानी से चोट लगना, भूख न लगना, पसलियों के पिंजरे के नीचे दाहिनी ओर एक सख्त गांठ, वजन कम होना और बुखार शामिल हैं।
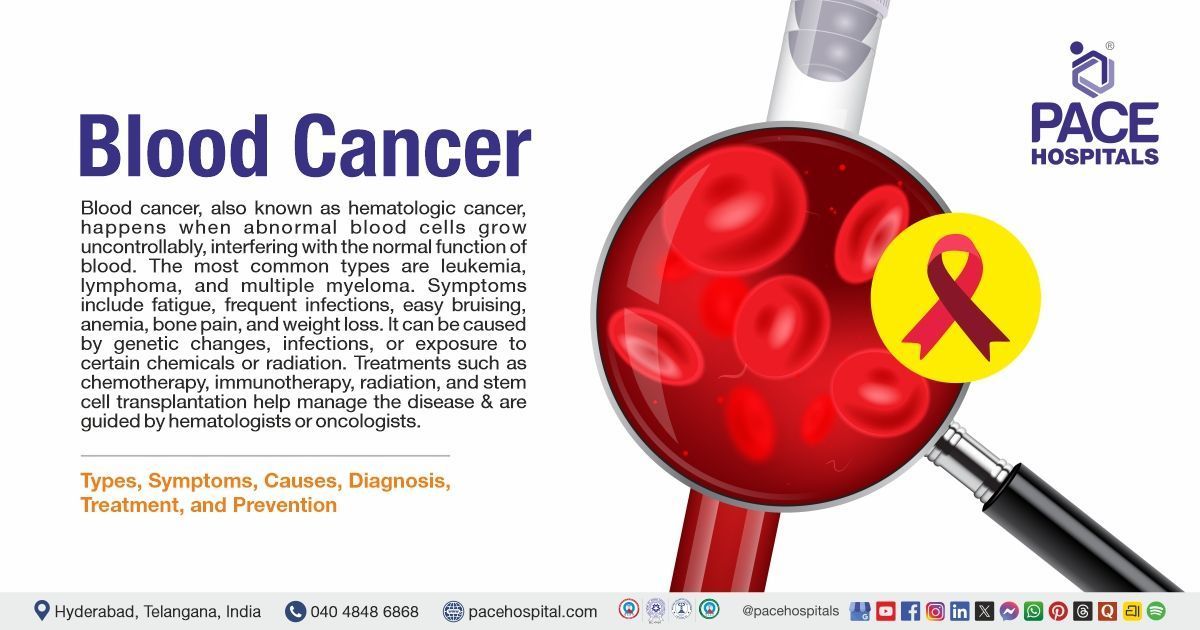
लेकिमिया
ल्यूकेमिया को रक्त कैंसर भी कहा जाता है, जो शरीर में श्वेत रक्त कोशिकाओं (WBC) की वृद्धि के कारण होता है। अस्थि मज्जा के रक्त-निर्माण ऊतक में बढ़ने (बनने) वाली कैंसर कोशिकाओं को ल्यूकेमिया कहा जाता है। ये ठोस ट्यूमर के रूप में नहीं बनते, बल्कि बड़ी मात्रा में असामान्य श्वेत रक्त कोशिकाएं रक्त और अस्थि मज्जा में जमा हो सकती हैं, जिससे सामान्य कोशिकाओं (लाल रक्त कोशिकाओं) की संख्या कम हो जाती है, जिसके परिणामस्वरूप ऊतकों को कम ऑक्सीजन मिलती है।
ल्यूकेमिया कैंसर चार प्रकार के होते हैं:
- तीव्र लिम्फोसाइटिक ल्यूकेमिया,
- क्रोनिक लिम्फोसाइटिक ल्यूकेमिया,
- तीव्र माइलॉयड ल्यूकेमिया और क्रोनिक माइलॉयड ल्यूकेमिया।
लक्षणों में कमजोरी, आसानी से चोट लगना या खून बहना, उल्टी, वजन घटना और हड्डियों या जोड़ों में दर्द शामिल हैं।
लिंफोमा
लिम्फोमा एक कैंसर है जो लसीका तंत्र में कैंसर कोशिकाओं के निर्माण द्वारा पहचाना जाता है। लसीका तंत्र प्लीहा, थाइमस, अस्थि मज्जा और लसीका ग्रंथियों को प्रभावित करता है, शरीर से अतिरिक्त तरल पदार्थ को बाहर निकालता है और प्रतिरक्षा कोशिकाओं का निर्माण करता है। लिम्फोमा दो प्रकार का होता है, हॉजकिन लिम्फोमा और नॉन-हॉजकिन लिम्फोमा।
लक्षणों में बुखार, खांसी, थकान, वज़न कम होना और अक्सर बगल, गर्दन या कमर में सूजन वाली ग्रंथियाँ (लिम्फ नोड्स) शामिल हैं, जो दर्द रहित होती हैं। लिम्फोमा और ल्यूकेमिया दोनों अलग-अलग कैंसर हैं। दोनों अलग-अलग प्रकार की कोशिकाओं में विकसित होते हैं क्योंकि ल्यूकेमिया अस्थि मज्जा में रक्त बनाने वाली कोशिकाओं में शुरू होता है, और लिम्फोमा लसीका तंत्र की संक्रमण से लड़ने वाली कोशिकाओं में बढ़ता है।
होंठ का कैंसर
होंठ और मुँह के कैंसर आमतौर पर मुँह और होठों की सतही परत की स्क्वैमस कोशिकाओं की असामान्य वृद्धि के कारण होते हैं। इनकी पहचान होठों या मुँह और मुख गुहा में कैंसर (घातक) कोशिकाओं के निर्माण से होती है।
पराबैंगनी किरणों या धूप के अत्यधिक संपर्क में रहने, अत्यधिक शराब पीने, तंबाकू का सेवन करने और पुरुष होने के कारण होंठों के कैंसर की संभावना बढ़ जाती है। इसके लक्षणों में रक्तस्राव, होंठों का मोटा होना, घाव, छाले, होंठों में गांठ या घाव, होंठों पर रंगहीन धब्बे और होंठों में दर्द या सुन्नता शामिल हैं।
स्वरयंत्र कैंसर
स्वरयंत्र कैंसर एक ऐसी स्थिति है जिसमें स्वरयंत्र के ऊतकों में कैंसरयुक्त (घातक) कोशिकाएं विकसित हो जाती हैं।
बहुत अधिक शराब पीने, तम्बाकू उत्पादों का उपयोग करने तथा कोयले की धूल और एस्बेस्टस जैसे कुछ रसायनों के संपर्क में आने से स्वरयंत्र कैंसर का खतरा बढ़ सकता है।
इस स्थिति के लक्षणों में कान में दर्द, गले में खराश या खांसी, निगलने में दर्द या कठिनाई, गले या गर्दन में गांठ और आवाज़ में बदलाव या कर्कशता शामिल हैं। उपचार के विकल्पों में रेडियोथेरेपी, कीमोथेरेपी, सर्जरी और कैंसर-रोधी दवाएं शामिल हैं।
मेलेनोमा
मेलेनोमा एक प्रकार का कैंसर है जिसमें कैंसर (घातक) कोशिकाएँ मेलानोसाइट्स में विकसित होती हैं, जो त्वचा को रंग प्रदान करने वाली कोशिकाएँ हैं। मानव त्वचा शरीर का सबसे बड़ा अंग है, और यह सूर्य के प्रकाश, गर्मी, चोट और संक्रमण से सुरक्षा प्रदान करती है। यह शरीर के तापमान को नियंत्रित करने में भी मदद करती है और वसा, पानी और विटामिन डी का भंडारण करती है। इसमें कई परतें होती हैं। त्वचा कैंसर आमतौर पर सबसे ऊपरी परत, एपिडर्मिस में शुरू होता है।
लक्षणों में त्वचा के रंग में बदलाव (रंजित), विषम मस्से जो खुजली करते हैं, रिसते हैं, खून बहते हैं और जिनके किनारे अनियमित होते हैं, शामिल हैं। आमतौर पर, सामान्य मस्से एक ही रंग के होते हैं, लेकिन मेलेनोमा में अक्सर दो रंगों का मिश्रण होता है। उपचार के विकल्पों में सर्जरी, रेडियोथेरेपी, दवाएँ और कीमोथेरेपी शामिल हैं।
मेसोथेलियोमा
मेसोथेलियोमा एक प्रकार का कैंसर है जो शरीर के कुछ अंगों की बाहरी सतह को ढकने वाली ऊतक परतों में बनता है, जिन्हें मेसोथेलियम कहा जाता है और आमतौर पर एस्बेस्टस के संपर्क में आने से जुड़ा होता है। मुख्य रूप से फेफड़ों की परत (प्ल्यूरल मेसोथेलियोमा) को प्रभावित करने वाला यह कैंसर पेट, हृदय या अंडकोष जैसे अन्य अंगों को भी प्रभावित कर सकता है। इसका निदान आमतौर पर 75 वर्ष से अधिक आयु के पुरुषों में होता है।
लक्षण इस बात पर निर्भर करते हैं कि कैंसर कहां हुआ है, जैसे फेफड़े (सीने में दर्द, लगातार खांसी, सांस लेने में तकलीफ, उंगलियों का आपस में चिपकना) और पेट में (बीमार महसूस होना, पेट में दर्द, अस्पष्टीकृत वजन घटना, दस्त या कब्ज)।
एकाधिक मायलोमा
इसे मायलोमा भी कहा जाता है, यह एक प्रकार का अस्थि मज्जा कैंसर है जो अस्थि मज्जा पर हमला करता है। अस्थि मज्जा हड्डियों से युक्त एक कोमल ऊतक है, जिसमें लाल रक्त कोशिकाएँ (RBC) और श्वेत रक्त कोशिकाएँ (WBC) होती हैं। मुख्य रूप से अस्थि मज्जा में स्थित कोशिकाएँ एक असामान्य एंटीबॉडी (प्रोटीन) बनाती हैं जिसे मोनोक्लोनल इम्युनोग्लोबिन और मोनोक्लोनल प्रोटीन (M-प्रोटीन) कहा जाता है।
इस कैंसर के लक्षणों में शामिल हैं:
- नील निशान और असामान्य रक्तस्राव।
- धुंधली दृष्टि।
- बार-बार संक्रमण।
- लगातार हड्डियों में दर्द (आमतौर पर कूल्हों या पसलियों में)।
- एनीमिया।
- कमजोर हड्डियां जो आसानी से टूट जाती हैं।
नासोफेरींजल कैंसर
नासोफैरिंजियल कैंसर एक ऐसा कैंसर है जिसमें नासोफैरिंजल में कैंसरयुक्त (घातक) कोशिकाएँ बनती हैं। ग्रसनी एक 5 इंच लंबी खोखली नली होती है जो नाक के पीछे से शुरू होती है और जहाँ श्वासनली (ट्रेकिआ) और ग्रासनली शुरू होती है, वहाँ समाप्त होती है। नासोफैरिंजल (ग्रसनी का ऊपरी भाग) नाक के पीछे स्थित होता है।
नासोफेरींजल कैंसर आमतौर पर नासोफेरींजल की परत वाली स्क्वैमस कोशिकाओं में विकसित होता है। एशियाई या चीनी वंश (जातीय पृष्ठभूमि), एपस्टीन-बार वायरस के संपर्क में आने और शराब के सेवन से नासोफेरींजल कैंसर का खतरा बढ़ सकता है। नासोफेरींजल कैंसर के लक्षणों में गले में खराश, सुनने में परेशानी, कान में दर्द या बजना, सिरदर्द, नाक से खून आना और नाक या गर्दन में गांठ शामिल हैं।
नॉन-हॉजकिन लिंफोमा
नॉन-हॉजकिन लिंफोमा एक ऐसी बीमारी है जिसकी विशेषता लसीका तंत्र में घातक (कैंसर) कोशिकाओं का निर्माण है। नॉन-हॉजकिन लिंफोमा की आक्रामकता के स्तर अलग-अलग हो सकते हैं, जो धीमी गति से बढ़ने से लेकर तेज़ गति तक हो सकते हैं। कुछ कारक, जैसे पुरुष होना, अधिक उम्र होना और कमज़ोर प्रतिरक्षा प्रणाली, नॉन-हॉजकिन लिंफोमा के जोखिम को बढ़ा सकते हैं।
इस स्थिति के लक्षणों में रात में भीगते हुए पसीना आना, बुखार, वज़न कम होना, थकान और सूजी हुई लसीका ग्रंथियाँ शामिल हैं। नॉन-हॉजकिन लिंफोमा के निदान के लिए लसीका तंत्र और शरीर के विभिन्न अंगों की जाँच करने वाले परीक्षणों का उपयोग किया जाता है। उपचार और रोग का निदान रोगी की आयु, लक्षणों, कैंसर की अवस्था और प्रकार पर निर्भर करता है।
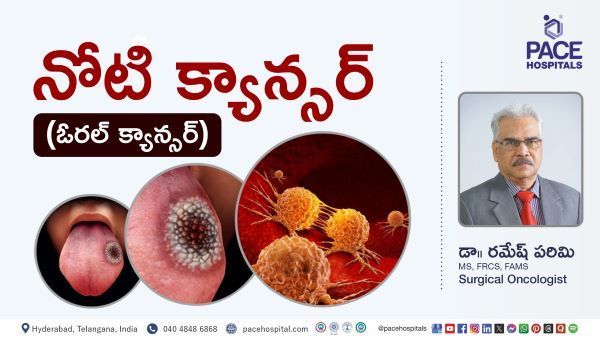
मौखिक कैंसर
मुख कैंसर में मुंह और गले के पिछले हिस्से में कैंसर कोशिकाओं का विकास शामिल है। यह जीभ पर, जीभ के नीचे, जीभ के आधार पर और मुंह की परत के ऊतकों पर हो सकता है। मुंह के अधिकांश कैंसर शराब के सेवन, धूम्रपान (तंबाकू का सेवन) या दोनों और ह्यूमन पेपिलोमावायरस (एचपीवी) - (सबसे आम गले का कैंसर) से जुड़े होते हैं और अन्य कारणों में उम्र (अक्सर 40 वर्ष से अधिक आयु वर्ग के लोगों में होता है), धूप में रहना, और खराब पोषण शामिल हैं।
प्रभावित व्यक्ति में दिखने वाले सामान्य लक्षणों में मुंह में सफेद या लाल धब्बा, गर्दन में गांठ, चबाने, निगलने या बोलने में कठिनाई, मुंह में दर्द या रक्तस्राव, कान में दर्द, जीभ या मुंह के अन्य क्षेत्रों में सुन्नता आदि शामिल हैं। यह कैंसर आसानी से और तेजी से फैल सकता है, इसलिए प्रभावी उपचार के लिए प्रारंभिक पहचान आवश्यक है।
ग्रासनली कैंसर
ग्रासनली कैंसर एक प्रकार का कैंसर है जो ग्रासनली के ऊतकों में कैंसरयुक्त (घातक कोशिकाओं) के विकास द्वारा पहचाना जाता है। ग्रासनली एक मांसपेशीय खोखली नली होती है जो तरल पदार्थ और भोजन को गले से पेट तक पहुँचाने में मदद करती है। ग्रासनली कैंसर ग्रासनली की परत पर शुरू होता है; जैसे-जैसे यह बढ़ता है, यह दूसरी परत के माध्यम से बाहर की ओर फैलता है।
धूम्रपान, अधिक उम्र, बैरेट एसोफैगस और अत्यधिक शराब का सेवन इस कैंसर के खतरे को बढ़ा सकता है।
इसके लक्षणों में वजन घटना, निगलने में कठिनाई या दर्द, स्वर बैठना, सीने में जलन और त्वचा के नीचे गांठ होना शामिल हैं।
अंडाशयी कैंसर
डिम्बग्रंथि का कैंसर एक ऐसी स्थिति है जिसमें अंडाशय की कोशिकाएँ असामान्य रूप से बढ़कर ट्यूमर का रूप ले लेती हैं। अगर समय पर पता न चले, तो ये कोशिकाएँ आसपास के ऊतकों और शरीर के अन्य हिस्सों में फैल सकती हैं। यह आमतौर पर 50 या उससे ज़्यादा उम्र की महिलाओं को प्रभावित करता है।
लक्षणों में पैल्विक दर्द या दबाव, सूजन, योनि से रक्तस्राव या स्राव, खाने में कठिनाई, पेशाब करने की तीव्र इच्छा और पेट या पीठ दर्द शामिल हैं। सटीक कारण पूरी तरह से समझा नहीं गया है, लेकिन अध्ययनों से पता चला है कि डिम्बग्रंथि या स्तन कैंसर का पारिवारिक इतिहास, अधिक उम्र, मोटापा, स्तन कैंसर का इतिहास और हार्मोनल रिप्लेसमेंट थेरेपी से जोखिम बढ़ सकता है।
लिंग कैंसर
पेनाइल कैंसर एक असामान्य कैंसर है जिसमें पुरुष के लिंग में असामान्य कोशिकाएँ अनियंत्रित रूप से विकसित होती हैं। यह लिंग में कहीं भी विकसित हो सकता है, लेकिन आमतौर पर यह लिंग की चमड़ी के नीचे देखा जाता है। लिंग पुरुष प्रजनन प्रणाली का एक अनिवार्य अंग है।
इसका सटीक कारण अज्ञात है, लेकिन ह्यूमन पेपिलोमावायरस और धूम्रपान से लिंग कैंसर होने का खतरा बढ़ सकता है। यह आमतौर पर 50 से अधिक उम्र के पुरुषों में देखा जाता है। इसके लक्षणों में लिंग पर कोई उभार या घाव, दुर्गंधयुक्त स्राव, लिंग पर दाने और लिंग की त्वचा के रंग में बदलाव शामिल हैं।
अग्न्याशय का कैंसर
अग्नाशय कैंसर एक चिकित्सीय स्थिति है जिसमें अग्नाशय में कैंसरयुक्त (घातक) कोशिकाएँ बनती हैं। अग्नाशय छह इंच लंबी ग्रंथि है जो नाशपाती के आकार की होती है और पेट और रीढ़ के बीच स्थित होती है।
यह भोजन को तोड़ता है और कुछ हार्मोन बनाकर रक्त शर्करा के स्तर को नियंत्रित करता है।
धूम्रपान, अधिक वज़न, अग्नाशय के कैंसर का पारिवारिक इतिहास, और मधुमेह या क्रोनिक अग्नाशयशोथ का इतिहास अग्नाशय के कैंसर के विकास के जोखिम को बढ़ा सकता है। इसके लक्षणों में दर्द, पीलिया और वज़न कम होना शामिल है, लेकिन इसका जल्दी निदान करना मुश्किल हो सकता है और इसके लिए अक्सर चिकित्सीय जाँच और प्रक्रियाओं की आवश्यकता होती है।
प्रोस्टेट कैंसर
प्रोस्टेट कैंसर एक ऐसी स्थिति है जिसमें प्रोस्टेट के ऊतकों में कैंसर कोशिकाओं का निर्माण (वृद्धि) होता है। प्रोस्टेट पुरुष प्रजनन प्रणाली का हिस्सा है, जिसमें लिंग, प्रोस्टेट, वीर्य पुटिकाएं और अंडकोष शामिल हैं।
प्रोस्टेट मूत्राशय के नीचे और मलाशय के सामने स्थित होता है और वीर्य का उत्पादन करता है। उम्र बढ़ने के साथ इसका आकार बदलता है, और यह वृद्ध पुरुषों में ज़्यादा आम है। प्रभावित व्यक्ति के सामान्य लक्षण बार-बार पेशाब आना या पेशाब का कम आना हैं। अन्य लक्षणों और संकेतों में शामिल हैं:
- पेशाब शुरू करने में परेशानी।
- मूत्राशय को पूरी तरह से खाली करने में कठिनाई।
- कमजोर या बाधित मूत्र प्रवाह।
यदि इस कैंसर का पता उन्नत अवस्था में चलता है, तो इसके लक्षणों में पीठ, कूल्हों या श्रोणि में दर्द, थकान, सांस लेने में तकलीफ या एनीमिया के कारण त्वचा का पीला पड़ना शामिल हैं। इसलिए, इसके इलाज में शुरुआती पहचान बेहद अहम भूमिका निभाती है।
ग्रसनी कैंसर
यह एक प्रकार का कैंसर है जिसमें ग्रसनी में कैंसरयुक्त (घातक) कोशिकाएँ बनती हैं। ग्रसनी 5 इंच लंबी एक खोखली नली होती है जो नाक के पीछे से शुरू होकर श्वासनली (ट्रेकिआ) और ग्रासनली के आरंभ स्थल पर समाप्त होती है।
ग्रसनी के तीन भाग हैं:
- नासोफैरिंक्स: ऊपरी भाग
- ओरोफैरिंक्स: मध्य भाग
- लैरिंजोफैरिंक्स (हाइपोफैरिंक्स): निचला भाग
मुख-ग्रसनी में होने वाले कैंसर को मुख-ग्रसनी कैंसर कहा जाता है। मुख-ग्रसनी गले (ग्रसनी) का वह क्षेत्र है जो मुँह के पिछले हिस्से से शुरू होता है। मुख-ग्रसनी में कोमल तालु, टॉन्सिल, गले की पार्श्व और पिछली दीवारें, और जीभ का एक-तिहाई पिछला भाग शामिल होता है।
ह्यूमन पेपिलोमावायरस (एचपीवी) संक्रमण, शराब का सेवन, पान चबाना और धूम्रपान करने से ऑरोफरीन्जियल कैंसर का खतरा बढ़ सकता है। इस कैंसर के लक्षणों में गले में खराश, जीभ हिलाने में कठिनाई, निगलने में परेशानी, गर्दन में गांठ और कान में दर्द शामिल हैं।
आमाशय का कैंसर
आमाशय (गैस्ट्रिक) कैंसर एक असामान्य प्रकार का कैंसर है जो आमाशय की परत में विकसित होता है। आमाशय भोजन को पचाने में महत्वपूर्ण भूमिका निभाता है और पाचन तंत्र का एक हिस्सा है, जो मुँह से गुदा तक फैली एक लंबी, घुमावदार खोखली, मांसल नली होती है।
शुरुआत में, ये कैंसर के लक्षण अस्पष्ट होते हैं, और इन्हें अन्य स्वास्थ्य स्थितियों, जैसे सीने में जलन, लगातार अपच, लगातार पेट दर्द और पेट भरा हुआ महसूस होना, समझने की भूल आसानी से की जा सकती है। कैंसर के अन्य उन्नत लक्षणों में भूख न लगना, मल में खून आना और वज़न कम होना शामिल हैं।
लार ग्रंथि ट्यूमर
लार ग्रंथि के ट्यूमर की पहचान लार ग्रंथि या ग्रंथियों से पानी निकालने वाली नलिकाओं (नलियों) में असामान्य कोशिकाओं की वृद्धि से होती है। लार ग्रंथियाँ चेहरे के दोनों ओर मौजूद अंग हैं, जो लार (थूक) बनाने में सहायक होती हैं, जो गले और मुँह में पाया जाने वाला चिकनाईयुक्त द्रव है, इसमें एंटीबॉडीज़ होती हैं और इसमें पाचक एंजाइम होते हैं।
लार ग्रंथि के ट्यूमर कैंसरयुक्त (सौम्य) या गैर-कैंसरयुक्त (घातक) हो सकते हैं। अधिकांश लार ग्रंथि के ट्यूमर गैर-कैंसरयुक्त (सौम्य) होते हैं, लेकिन कुछ कैंसरयुक्त (घातक) भी होते हैं। यदि उपचार न किया जाए, तो सौम्य ट्यूमर समय के साथ कैंसरयुक्त हो सकते हैं। लार ग्रंथि कैंसर, लार ग्रंथियों में कैंसर कोशिकाओं की वृद्धि है, जिसके लक्षणों में गांठ या निगलने में परेशानी शामिल है। आमतौर पर, इस कैंसर से ग्रस्त व्यक्ति में कोई लक्षण दिखाई नहीं देते हैं, लेकिन नियमित जाँच, शारीरिक या दंत परीक्षण के दौरान इसका पता लगाया जा सकता है।
त्वचा कोशिकाओं का कार्सिनोमा
इस प्रकार का कैंसर स्क्वैमस कोशिकाओं में विकसित होता है, जो त्वचा, श्वसन तंत्र और पाचन तंत्र सहित शरीर के विभिन्न अंगों की पतली, चपटी कोशिकाएँ होती हैं। यह आमतौर पर लंबे समय तक धूप में रहने, धूम्रपान और कार्सिनोजेन्स के संपर्क में आने से होता है। एससीसी लाल, पपड़ीदार धब्बे, ठीक न होने वाले घाव या गांठ के रूप में प्रकट हो सकता है। यदि इस कैंसर का इलाज न किया जाए, तो यह आस-पास के ऊतकों और अंगों में फैल सकता है। इस कैंसर के उपचार विकल्पों में शल्य चिकित्सा द्वारा हटाना, इम्यूनोथेरेपी, विकिरण चिकित्सा और कीमोथेरेपी शामिल हैं, जिनका जल्दी पता लगाने से बेहतर परिणाम मिलते हैं।
थायराइड कैंसर
थायरॉइड कैंसर एक प्रकार का कैंसर है जिसमें कैंसर कोशिकाएँ थायरॉइड ग्रंथि के ऊतकों में विकसित होती हैं। थायरॉइड ग्रंथि तितली के आकार की होती है और अंतःस्रावी तंत्र का एक आवश्यक अंग है। यह गर्दन के सामने की ओर, कॉलरबोन के ठीक ऊपर स्थित होती है। यह ऐसे हार्मोन बनाती है जो चयापचय को नियंत्रित कर सकते हैं।
नियमित चिकित्सा जाँच में गांठ या गांठ दिखाई दे सकती है। थायरॉइड गांठ (ठोस या द्रव से भरी) थायरॉइड में कोशिकाओं का असामान्य विकास है। यदि किसी स्वास्थ्य सेवा पेशेवर को गांठें दिखाई देती हैं, तो वे कैंसर के लक्षणों की जाँच के लिए एस्पिरेशन बायोप्सी कर सकते हैं।
थाइमोमा और थाइमिक कैंसर
थाइमोमा और थाइमिक कैंसर दुर्लभ घातक ट्यूमर हैं जो थाइमस कोशिकाओं में बनते हैं। थाइमोमा की वृद्धि धीमी होती है और यह थाइमस में बहुत कम फैलता है; थाइमस कार्सिनोमा की वृद्धि तेज़ होती है और यह अक्सर शरीर के अन्य अंगों में फैल जाता है, और इसका इलाज आसान नहीं होता।
थाइमोमा और थाइमिक कैंसर का सटीक कारण पूरी तरह से समझा नहीं गया है, और वायरस, आनुवंशिकता और अन्य कैंसर के बीच किसी भी संबंध का पता लगाने के लिए शोध जारी है। अधिकांश लोगों में शुरुआती चरणों में कोई स्पष्ट लक्षण दिखाई नहीं देते, लेकिन जब ट्यूमर छाती क्षेत्र के अंगों को प्रभावित करता है, तो वे इसके लक्षण दिखाते हैं। इन कैंसर के सामान्य लक्षणों में सीने में दर्द, कर्कश आवाज, सांस लेने में तकलीफ, लगातार खांसी और भूख न लगना शामिल हैं।
शुक्र ग्रंथि का कैंसर
पुरुष प्रजनन तंत्र में लिंग, वृषणकोश और प्रोस्टेट शामिल होते हैं। वृषणकोश, लिंग के दोनों ओर नीचे वृषणकोश में स्थित छोटी अंडे के आकार की दो ग्रंथियाँ होती हैं जो शुक्राणुओं के निर्माण और परिपक्वता में सहायता करती हैं।
अंडकोष में विकसित होने वाला कैंसर, जिसे वृषण कैंसर कहते हैं, तब होता है जब अंडकोष की कोशिकाएँ विकसित होकर ट्यूमर का रूप ले लेती हैं। इसे कम आम कैंसरों में से एक माना जाता है और यह 15 से 49 वर्ष की आयु के पुरुषों में सबसे आम है, और 90% मामलों में इसकी उत्पत्ति शुक्राणु उत्पन्न करने वाली जनन कोशिकाओं से होती है।
संकेतों और लक्षणों में अंडकोष में गांठ (दर्द रहित), अंडकोष में सूजन, पेट के निचले हिस्से या कमर में हल्का दर्द, स्तन में कोमलता या वृद्धि, और अंडकोष में अचानक तरल पदार्थ का जमा होना शामिल है।
श्वासनली कैंसर
यह एक असामान्य प्रकार का कैंसर है जो श्वासनली, यानी गले और फेफड़ों को जोड़ने वाली श्वासनली में होता है। एडेनोइड सिस्टिक कार्सिनोमा और स्क्वैमस सेल कार्सिनोमा इसके दो सबसे आम प्रकार हैं। इसके लक्षणों में अक्सर लगातार खांसी, सांस लेने में तकलीफ, घरघराहट और खून की खांसी शामिल हैं। धूम्रपान और पर्यावरणीय विषाक्त पदार्थों के लंबे समय तक संपर्क में रहना इसके प्रमुख जोखिम कारक हैं।
उपचार योजना ट्यूमर के आकार, अवस्था और स्थान, रोगी के समग्र स्वास्थ्य और अन्य कारकों पर निर्भर करती है। श्वासनली कैंसर के उपचार में सर्जरी, विकिरण चिकित्सा, कीमोथेरेपी और ब्रोंकोस्कोपिक उपचार शामिल हैं।
योनि कैंसर
योनि कैंसर एक असामान्य कैंसर है जिसमें योनि (योनि और गर्भाशय ग्रीवा को जोड़ने वाली नली) में कहीं भी घातक कोशिकाएँ बन जाती हैं। यह अक्सर ह्यूमन पेपिलोमावायरस (एचपीवी) जैसे संक्रमणों के कारण होता है।
शुरुआत में, योनि कैंसर के कोई लक्षण या संकेत नहीं दिखते। फिर भी, कुछ लोगों में योनि स्राव, मूत्र या मल में रक्त, कब्ज़, श्रोणि में दर्द, पेशाब में दर्द और यौन संबंध में दर्द जैसे लक्षण दिखाई देते हैं।
योनि कैंसर
योनि कैंसर एक असामान्य कैंसर है जिसकी विशेषता शरीर के बाहर स्थित योनि के ऊतकों के आसपास कैंसरयुक्त (घातक) कोशिकाओं का विकास है। यह आमतौर पर योनि के बाहरी होंठों को प्रभावित करता है। एचपीवी संक्रमण या योनि डिसप्लेसिया और अन्य जोखिम कारकों में शामिल हैं:
- एक से अधिक यौन साथी होना।
- छोटी उम्र में पहला यौन संबंध होना।
- जननांग मस्से का इतिहास होना और अधिक उम्र होने से योनि कैंसर होने की संभावना बढ़ सकती है।
संकेतों और लक्षणों में योनी पर गांठ या वृद्धि शामिल है जो अल्सर की तरह दिखती है, योनी क्षेत्र के आसपास खुजली, योनी क्षेत्र में दर्द और रक्तस्राव।
हमारे मरीज़ क्या कहते हैं – Google समीक्षाएं
उन्नत कैंसर निदान और प्रक्रियाएं
पेस हॉस्पिटल्स में, हमारे कुशल और अनुभवी कैंसर विशेषज्ञ सर्वोत्तम उपचार प्रदान करने के लिए समर्पित हैं।
हैदराबाद, तेलंगाना, भारत में सर्वश्रेष्ठ कैंसर उपचारहम कैंसर का शीघ्र और सटीक पता लगाने के लिए PET-CT, MRI और परामर्श जैसे उन्नत नैदानिक उपकरणों का उपयोग करते हैं—जिससे कैंसर की श्रेणी और अवस्था का सटीक निर्धारण करने में मदद मिलती है। हमारे मेडिकल और सर्जिकल ऑन्कोलॉजिस्टों की टीम न्यूनतम इनवेसिव और रोबोटिक कैंसर सर्जरी, कीमोथेरेपी, इम्यूनोथेरेपी, लक्षित चिकित्सा और सटीक चिकित्सा में विशेषज्ञता रखती है, जो सर्वोत्तम परिणामों के लिए व्यक्तिगत, बहु-विध उपचार रणनीतियों को सुनिश्चित करती है।

कैंसर के लिए नैदानिक प्रयोगशाला परीक्षण
रक्त परीक्षण
कैंसर के निदान और उपचार में रक्त परीक्षण महत्वपूर्ण भूमिका निभाते हैं। यह गुर्दे और यकृत के समग्र स्वास्थ्य और कार्यप्रणाली के बारे में महत्वपूर्ण जानकारी प्रदान करने में मदद कर सकता है। यह रक्त में कुछ रसायनों और प्रोटीनों की पहचान करके कैंसर की पहचान कर सकता है। लेकिन केवल रक्त परीक्षण से कैंसर की पहचान नहीं हो सकती, इसलिए कैंसर का पता लगाने के लिए अतिरिक्त परीक्षणों की सलाह दी जानी चाहिए।
रक्त रसायन परीक्षण
यह ऊतकों और अंगों द्वारा रक्त में छोड़े जाने वाले विशिष्ट पदार्थों की मात्रा को मापता है। इन पदार्थों में वसा, शर्करा, इलेक्ट्रोलाइट्स, मेटाबोलाइट्स, प्रोटीन और एंजाइम शामिल हैं। रक्त रसायन परीक्षण यकृत, गुर्दे और अन्य अंगों के कार्यों के बारे में महत्वपूर्ण जानकारी प्रदान करते हैं। रक्त में पदार्थों का असामान्य स्तर किसी बीमारी, कैंसर या उपचार के दुष्प्रभावों का संकेत देता है।
पूर्ण रक्त गणना (सीबीसी)
पूर्ण रक्त गणना रक्त में श्वेत रक्त कोशिकाओं (WBC), लाल रक्त कोशिकाओं (RBC), और हीमोग्लोबिन (एक प्रोटीन जो रक्त में ऑक्सीजन ले जाता है) की संख्या या मात्रा को मापती है। यह हीमेटोक्रिट मान (लाल रक्त कोशिकाओं से बने रक्त की मात्रा) और लाल रक्त कोशिकाओं के आकार को भी मापता है। यह अक्सर नियमित स्वास्थ्य जांच का हिस्सा होता है और कुछ कैंसर, विशेष रूप से ल्यूकेमिया के निदान में मदद कर सकता है, और कैंसर के उपचार के दौरान रक्त गणना की निगरानी करता है।
साइटोजेनेटिक विश्लेषण
साइटोजेनिक विश्लेषण रक्त, ऊतक, अस्थि मज्जा या एमनियोटिक द्रव के नमूनों में गुणसूत्र परिवर्तनों की जाँच करता है। गुणसूत्र परिवर्तनों में गायब, टूटे हुए, पुनर्व्यवस्थित या अतिरिक्त गुणसूत्र शामिल हो सकते हैं। विशिष्ट गुणसूत्रों में परिवर्तन कुछ प्रकार के कैंसर के लक्षणों का पता लगा सकते हैं।
सेल सर्च सर्कुलेटिंग ट्यूमर सेल (सीटीसी) टेस्ट
इस प्रकार के रक्त निदान परीक्षण का उपयोग परिसंचारी ट्यूमर कोशिकाओं (घातक (कैंसरयुक्त) ट्यूमर से उत्पन्न कोशिकाएं जो रक्त में प्रवेश करती हैं) का पता लगाने के लिए किया जाता है, जो प्रोस्टेट, स्तन और कोलोरेक्टल कैंसर की पहचान करने में सहायक होता है।
immunophenotyping
यह परीक्षण एंटीबॉडी का उपयोग करके कोशिकाओं का पता लगाता है जो कोशिका की सतह पर विशिष्ट एंटीजन या मार्करों से जुड़ते हैं। यह आमतौर पर रक्त या अस्थि मज्जा के नमूनों पर किया जाता है। कभी-कभी, यह शरीर के अन्य ऊतकों या शरीर के तरल पदार्थों के नमूनों पर भी किया जा सकता है। यह रक्त विकारों और रक्त कैंसर जैसे लिम्फोमा, ल्यूकेमिया, मायलोप्रोलिफेरेटिव विकार और मायलोडिस्प्लास्टिक सिंड्रोम की पहचान, चरण और निगरानी में मदद करता है।
तरल बायोप्सी
लिक्विड बायोप्सी एक रक्त के नमूने पर किया जाने वाला परीक्षण है जो कैंसर कोशिकाओं या ट्यूमर से डीएनए के उन टुकड़ों की जाँच करता है जो रक्तप्रवाह में पहुँच गए हों। यह प्रक्रिया कैंसर की प्रारंभिक अवस्था में पहचान करने, उपचार की योजना बनाने, दी गई चिकित्सा के कारगर होने का पता लगाने और कैंसर की पुनरावृत्ति पर नज़र रखने में मदद कर सकती है।
थूक कोशिका विज्ञान
थूक कोशिका विज्ञान एक सरल, गैर-आक्रामक और सुरक्षित निदान प्रक्रिया है जो श्लेष्मा झिल्ली की सामान्य और रोगग्रस्त विशेषताओं का आकलन करने के लिए कोशिका प्रकारों और उनकी आकृति विज्ञान की पहचान और गणना करती है। यह विधि थूक में असामान्य कोशिकाओं, सूजन पैदा करने वाली कोशिकाओं (लिम्फोसाइट्स, न्यूट्रोफिल, इयोसिनोफिल, मास्ट कोशिकाएं), बैक्टीरिया और कवक के हाइफ़े/बीजाणुओं की पहचान करने में सहायक है। यह फेफड़ों के कैंसर के निदान में मदद करती है।
ट्यूमर मार्कर परीक्षण
ट्यूमर मार्कर परीक्षण नैदानिक परीक्षण हैं जो कैंसर के प्रति प्रतिक्रिया में कोशिकाओं द्वारा उत्पादित कैंसरयुक्त और गैर-कैंसरयुक्त पदार्थों का मूल्यांकन करते हैं। ट्यूमर मार्कर शरीर में कोशिकाओं द्वारा अत्यधिक उत्पादित पदार्थ होते हैं जब सौम्य स्थिति या कैंसर मौजूद होता है। ये पदार्थ प्रोटीन होते हैं (अधिकांशतः), लेकिन डीएनए में परिवर्तन कभी-कभी ट्यूमर मार्कर के रूप में उपयोग किए जाते हैं। पदार्थों की पहचान मूत्र, रक्त, मल या ट्यूमर ऊतक में की जा सकती है। अधिकांश ट्यूमर मार्कर सामान्य और कैंसर दोनों कोशिकाओं द्वारा बनाए गए थे। यह ध्यान रखना महत्वपूर्ण है कि कैंसर कोशिकाएं सामान्य कोशिकाओं की तुलना में उच्च स्तर के ट्यूमर मार्कर उत्पन्न करती हैं। वे कैंसर का निदान करने, थेरेपी (उपचार) तय करने, उपचार की प्रगति की निगरानी करने (यह जांचने के लिए कि क्या उपचार काम कर रहा है), प्रभावशीलता का मूल्यांकन करने (यह पता लगाने के लिए कि
मूत्र-विश्लेषण
मूत्र विश्लेषण एक निदानात्मक परीक्षण है जो मूत्र की विशेषताओं, जैसे कि उसका रंग और उसकी सामग्री, का मूल्यांकन करता है। यह परीक्षण शर्करा, प्रोटीन, लाल रक्त कोशिकाओं और श्वेत रक्त कोशिकाओं के असामान्य स्तर की पहचान कर सकता है। इन घटकों का अध्ययन करके, मूत्र विश्लेषण स्वास्थ्य संबंधी जानकारी प्रदान कर सकता है और मूत्राशय, गुर्दे और मूत्र-रक्तचाप संबंधी कैंसर के निदान में मदद कर सकता है।
मूत्र कोशिका विज्ञान
मूत्र कोशिका विज्ञान, मूत्र पथ के मूत्र में रिसने वाली असामान्य कोशिकाओं की जाँच करके बीमारी का पता लगाता है। मूत्र कोशिका विज्ञान मूत्राशय, गुर्दे और दुर्लभ यूरोथेलियल कैंसर का विश्लेषण करने में सक्षम बनाता है। कैंसर के उपचार के बाद, इसका उपयोग कैंसर के वापस आने के संकेतों की जाँच के लिए किया जाता है।
CA-125 परीक्षण
सीए 125 परीक्षण को कैंसर-एंटीजन 125 परीक्षण कहा जाता है, जो रक्त में विशिष्ट प्रोटीन की जाँच करता है। यह रक्त परीक्षण शरीर में सीए-125 (कैंसर एंटीजन 125) नामक प्रोटीन की कुल मात्रा को मापता है। यह एक प्रकार का रक्त बायोमार्कर है जो किसी बीमारी या स्थिति का प्रतिनिधित्व करता है। इसका उपयोग अक्सर डिम्बग्रंथि और अन्य कैंसर की निगरानी के लिए एक संपूर्ण दृष्टिकोण के भाग के रूप में किया जाता है। यह डिम्बग्रंथि के कैंसर के विकास के उच्च जोखिम वाले लोगों के लिए एक स्क्रीनिंग परीक्षा है। यह कैंसर का पता नहीं लगा सकता है, लेकिन यह कैंसर के उपचार के दौरान और बाद में कुछ प्रकार के कैंसर की निगरानी कर सकता है।
प्रोस्टेट-विशिष्ट एंटीजन परीक्षण
प्रोस्टेट-विशिष्ट प्रतिजन परीक्षण, जिसे पीएसए परीक्षण भी कहा जाता है, प्रोस्टेट ग्रंथि की सामान्य (स्वस्थ) और घातक कोशिकाओं द्वारा निर्मित एक प्रोटीन है। प्रोस्टेट कैंसर के रोगियों के रक्त में पीएसए का स्तर अक्सर बढ़ जाता है। प्रोस्टेटाइटिस और बीपीएच (सौम्य प्रोस्टेटिक हाइपरप्लासिया) जैसी अन्य स्थितियाँ भी पीएसए के स्तर को बढ़ा देती हैं। पीएसए परीक्षण रक्तप्रवाह में पीएसए की मात्रा का अनुमान लगाता है। परीक्षण के दौरान, स्वास्थ्य सेवा प्रदाता को आगे के विश्लेषण के लिए रक्त का नमूना प्रयोगशाला में भेजना होगा। प्रोस्टेट कैंसर से जुड़े लक्षणों वाले पुरुषों का प्रोस्टेट-विशिष्ट प्रतिजन परीक्षण और डिजिटल रेक्टल परीक्षा (डीआरई) हो सकती है।
कैंसर के लिए इमेजिंग परीक्षण
कंप्यूटेड टोमोग्राफी (सीटी स्कैन)
सीटी स्कैन में एक एक्स-रे मशीन का इस्तेमाल किया जाता है जो कंप्यूटर सिस्टम से जुड़ी होती है और विभिन्न कोणों से अंगों की कई तस्वीरें लेती है, जिससे शरीर के अंदर की विस्तृत 3D तस्वीरें बनाने में मदद मिलती है। स्कैन से पहले, डाई या कंट्रास्ट सामग्री का इस्तेमाल किया जा सकता है, या नस में सुई डालकर, डाई को निगलने के लिए दिया जाता है, जिससे शरीर के विशिष्ट क्षेत्रों को उजागर करके तस्वीरें बनाने में मदद मिलती है। सीटी स्कैन के दौरान, सीटी मशीन मरीज के चारों ओर घूमकर तस्वीरें बनाती है। इससे कोलोरेक्टल कैंसर और फेफड़ों के कैंसर का पता लगाने में मदद मिलेगी।
चुंबकीय अनुनाद इमेजिंग (एमआरआई स्कैन)
एमआरआई एक इमेजिंग उपकरण है जो शक्तिशाली रेडियो तरंगों और चुम्बकों का उपयोग करके शरीर के चित्र टुकड़ों में लेता है। इन टुकड़ों को मिलाकर शरीर के अंदरूनी हिस्से की विस्तृत अनुप्रस्थ-काट वाली तस्वीरें बनाई जाती हैं ताकि सामान्य और रोगग्रस्त ऊतकों में अंतर किया जा सके, जिससे ट्यूमर के स्थान और मेटास्टेसिस का भी पता चल सके। इसका उपयोग अक्सर संयोजी ऊतक, मस्तिष्क, मांसपेशियों, रीढ़ और हड्डियों के अंदरूनी हिस्से की इमेजिंग के लिए किया जाता है। इस प्रक्रिया के दौरान, मरीज को एक मेज पर लिटाया जाता है और एक लंबे कक्ष में धकेल दिया जाता है, जहाँ एमआरआई तेज़ धड़कन और लयबद्ध धड़कनें उत्पन्न करता है। एक विशेष रंग (कंट्रास्ट एजेंट) को नस में इंजेक्ट किया जाता है, जिससे तस्वीरें अधिक चमकदार दिखाई देती हैं।
परमाणु स्कैन
न्यूक्लियर स्कैन एक डायग्नोस्टिक इमेजिंग तकनीक है जो शरीर की हड्डियों, ऊतकों और अंगों की तस्वीरें लेने के लिए कुछ विकिरण का उपयोग करती है। इसे रेडियोन्यूक्लाइड स्कैन भी कहा जाता है। स्कैनर नामक एक मशीन शरीर में रेडियोधर्मिता को मापती है। यह कंप्यूटर स्क्रीन या फिल्म पर विशिष्ट अंगों या हड्डियों की तस्वीरें बनाती है। इस स्कैन के दौरान, व्यक्ति के शरीर में थोड़ी मात्रा में रेडियोधर्मी पदार्थ (ट्रेसर) इंजेक्ट किया जाता है, जो रक्तप्रवाह के माध्यम से प्रवाहित होकर ट्यूमर तक पहुँचता है और उससे चिपक जाता है, जहाँ यह एक विशेष स्कैनर के माध्यम से देखने के लिए "प्रकाशित" होता है। ये इमेजिंग परीक्षण स्तन, मस्तिष्क, गुर्दे, थायरॉइड, यकृत, मूत्राशय, फेफड़े और हड्डियों के कैंसर जैसे विशिष्ट कैंसर का निदान और उपचार करते हैं।
अस्थि स्कैन
अस्थि स्कैन, जिसे स्किंटिग्राफी भी कहा जाता है, एक न्यूक्लियर परीक्षण है जिसका उपयोग हड्डियों की असामान्यताओं या क्षति का निदान करने और रोगों की गंभीरता निर्धारित करने के लिए किया जाता है। यह दर्शाता है कि कैंसर हड्डियों में कहाँ से शुरू होता है या हड्डियों में कहाँ फैलता है। यह परीक्षण अस्थि कैंसर के उपचार की प्रगति को मापने में मदद करता है और नियमित एक्स-रे की तुलना में कैंसर का प्रारंभिक चरण में पता लगाने में मदद करता है। कुछ विशिष्ट प्रकार के कैंसर हड्डियों में फैलने के लिए जाने जाते हैं, जिनमें फेफड़े, स्तन, प्रोस्टेट और गुर्दे शामिल हैं।
पॉज़िट्रॉन एमिशन टोमोग्राफी (पीईटी स्कैन)
पीईटी स्कैन एक न्यूक्लियर इमेजिंग स्कैन है जो रेडियोधर्मी शर्करा का उपयोग करके शरीर के अंदर के क्षेत्रों की विस्तृत त्रि-आयामी छवियाँ प्रदान करता है। चूँकि कैंसर कोशिकाएँ अक्सर सामान्य कोशिकाओं की तुलना में अधिक ग्लूकोज का उपभोग करती हैं, इसलिए इन छवियों का उपयोग व्यक्ति में कैंसर का निदान करने के लिए किया जा सकता है। इस प्रक्रिया से पहले, रोगी के शरीर में एक रेडियोधर्मी ग्लूकोज ट्रेसर इंजेक्ट किया जाता है, जो शरीर में कैंसर की पहचान करने में सहायक होता है।
पीईटी/सीटी स्कैन
स्वास्थ्य सेवा पेशेवर आमतौर पर ट्यूमर का सटीक निदान करने के लिए पीईटी और सीटी स्कैन का संयोजन करते हैं। पीईटी स्कैन उच्च कोशिका गतिविधि वाले क्षेत्रों की जानकारी प्रदान करता है, जबकि सीटी स्कैन इन क्षेत्रों की अधिक सटीक छवियां दिखाता है।
एक्स-रे
एक्स-रे (रेडियोग्राफ़) एक गैर-आक्रामक निदान उपकरण है जो कम विकिरण का उपयोग करके शरीर की आंतरिक हड्डियों, ऊतकों और अंगों की छवियाँ फिल्म पर बनाता है। एक्स-रे शरीर के आंतरिक अंगों की तस्वीरें बनाने के लिए अदृश्य विद्युत चुम्बकीय ऊर्जा किरणों का उपयोग करते हैं। एक स्वास्थ्य सेवा प्रदाता रोगी को एक विशेष स्थिति में लिटाकर एक्स-रे किरण को शरीर के एक विशिष्ट भाग पर निर्देशित करता है। इसका उपयोग कैंसर की पहचान और अवस्था का पता लगाने में मदद के लिए किया जाता है।
अल्ट्रासाउंड
अल्ट्रासाउंड, जिसे अल्ट्रासोनोग्राफी या सोनोग्राफी भी कहा जाता है, शरीर के आंतरिक अंगों की तस्वीरें लेने के लिए उच्च-ऊर्जा ध्वनि तरंगों का उपयोग करता है। जब ध्वनि तरंगें शरीर के अंगों से संपर्क करती हैं, तो वे उनसे टकराकर वापस लौट जाती हैं। ट्रांसड्यूसर नामक एक उपकरण ध्वनि तरंगों को तस्वीरों में बदल देता है। अल्ट्रासाउंड, रोगी के शरीर में ट्यूमर का सटीक स्थान दिखाकर स्वास्थ्य सेवा पेशेवरों को ट्यूमर का पता लगाने में मददगार होता है। स्वास्थ्य सेवा पेशेवर शरीर के ऊतकों से गुज़रने वाली ध्वनि तरंगों द्वारा उत्पन्न प्रतिध्वनियों की जाँच करके ट्यूमर देख सकते हैं।
मैमोग्राफी (मैमोग्राम)
मैमोग्राफी एक एक्स-रे इमेजिंग प्रक्रिया है जो स्तन ऊतक में कैंसर की जाँच करती है। इसका उपयोग स्क्रीनिंग मैमोग्राफी और डायग्नोस्टिक मैमोग्राफी दोनों के रूप में किया जाता है। स्क्रीनिंग मैमोग्राफी एक नियमित जाँच है जो हर एक या दो साल में बिना किसी लक्षण या संकेत के स्तन कैंसर की जाँच के लिए की जाती है। स्क्रीनिंग मैमोग्राफी का उद्देश्य कैंसर का शीघ्र पता लगाना है, जिसका इलाज आसान होता है। डायग्नोस्टिक मैमोग्राम स्तन या छाती में गांठ और अन्य लक्षणों की जाँच के लिए किया जाता है, या जब स्वास्थ्य सेवा पेशेवर रोगी के स्तन स्वास्थ्य के बारे में अधिक जानकारी चाहता है।
MUGA स्कैन
कार्डियोटॉक्सिसिटी कुछ कैंसर उपचारों का एक दुष्प्रभाव है, जो हृदय संबंधी समस्याओं का कारण बन सकता है। MUGA एक न्यूक्लियर इमेजिंग परीक्षण है जिसे इक्विलिब्रियम रेडियोन्यूक्लाइड एंजियोकार्डियोग्राफी (ERNA) या रेडियोन्यूक्लाइड वेंट्रिकुलोग्राफी (RNVG) भी कहा जाता है। MUGA स्कैन हृदय के कार्य की जाँच करता है। इसका उपयोग कीमोथेरेपी से पहले, उसके दौरान और बाद में हृदय की कार्यप्रणाली की जाँच के लिए किया जा सकता है। यह हृदय से बाहर पंप किए गए रक्त की मात्रा (इजेक्शन फ्रैक्शन) को मापता है। यदि यह असामान्य मान दिखाता है, तो स्वास्थ्य सेवा पेशेवर कीमोथेरेपी के प्रकार को बदल सकते हैं। यह हृदय संबंधी समस्याओं वाले व्यक्तियों के लिए सर्वोत्तम उपचार चुनने में मदद कर सकता है। विशिष्ट कैंसर उपचार हृदय को दीर्घकालिक क्षति पहुँचा सकते हैं। यदि किसी व्यक्ति को निम्न समस्याएँ हैं, तो स्वास्थ्य सेवा पेशेवर हृदय की जाँच के लिए MUGA स्कैन या अन्य स्कैन की सलाह दे सकते हैं:
- छाती के लिए विकिरण चिकित्सा
- कुछ प्रकार की कीमोथेरेपी और इम्यूनोथेरेपी
लिम्फैंगियोग्राम
लिम्फैंगियोग्राम एक मेडिकल इमेजिंग परीक्षण है जिसमें एक्स-रे या एमआरआई तकनीकों का उपयोग करके लसीका तंत्र की छवियाँ बनाई जाती हैं और लसीका तंत्र और संरचनाओं में असामान्यताओं या कैंसरग्रस्त (घातक) कोशिकाओं की पहचान की जाती है। इसमें लसीका तंत्र में डाई का इंजेक्शन लगाकर लसीका संरचनाओं की कल्पना और चित्र बनाए जाते हैं।
थायरॉइड स्कैन
थायरॉइड स्कैन एक प्रकार की न्यूक्लियर इमेजिंग जाँच है जो एक दर्दरहित निदान तकनीक है जिसमें रेडियोधर्मी पदार्थों, जिन्हें रेडियोफार्मास्युटिकल्स या रेडियोट्रेसर कहा जाता है, का उपयोग किया जाता है। रेडियोट्रेसर में रेडियोधर्मी पदार्थ के सूक्ष्म अंश होते हैं। ये ट्यूमर और सूजन वाले क्षेत्रों में जमा हो सकते हैं और शरीर में विशिष्ट प्रोटीन से जुड़ सकते हैं। रोगी को इंजेक्शन, निगलने या साँस लेने के माध्यम से रेडियोट्रेसर दिया जाता है। यह जाँच किए जा रहे क्षेत्रों में जमा हो जाता है; एक विशेष कैमरा रेडियोट्रेसर से निकलने वाली गामा किरणों की पहचान करता है और कंप्यूटर पर चित्र और आणविक जानकारी बनाता और प्रस्तुत करता है। इस स्कैन का उपयोग थायरॉइड कैंसर का पता लगाने के लिए किया जाता है।
गैलियम स्कैन
गैलियम स्कैन एक न्यूक्लियर इमेजिंग स्कैन है जो शरीर में सूजन, संक्रमण या कैंसर का पता लगा सकता है। यह रेडियोधर्मी पदार्थों का उपयोग करके शरीर की तस्वीरें बनाता है। ये पदार्थ विकिरण उत्पन्न करते हैं जहाँ विशेष मशीनें ऊर्जा का पता लगा सकती हैं। एक रेडियोलॉजिस्ट रोगी के रक्त में रेडियोधर्मी पदार्थ की थोड़ी मात्रा इंजेक्ट करता है। गैलियम शरीर के संक्रमण या सूजन वाले क्षेत्रों में जमा (जमा) हो जाता है। एक विशेष कैमरा गैलियम का पता लगाता है और तस्वीरें लेता है। गैलियम स्कैन कैंसर (हॉजकिन लिंफोमा), सूजन संबंधी स्थितियों (पल्मोनरी फाइब्रोसिस या सारकॉइडोसिस) और संक्रमण (फोड़ा, ऑस्टियोमाइलाइटिस) का पता लगाने में मदद कर सकता है।
एंडोस्कोपिक और इंटरवेंशनल डायग्नोस्टिक टेस्ट
पैप परीक्षण या पैप स्मियर जांच
इसे पैप स्मीयर टेस्ट भी कहा जाता है, जो सर्वाइकल कैंसर का पता लगाने की एक स्क्रीनिंग प्रक्रिया है। यह कैंसर-पूर्व या कैंसरग्रस्त कोशिकाओं की उपस्थिति का पता लगाता है। यह गर्भाशय के मुख, जिसे सर्विक्स कहते हैं, की कोशिकाओं में होने वाले परिवर्तनों का पता लगा सकता है। यह परीक्षण आमतौर पर योनि की दीवारों को खोलने और चौड़ा करने के लिए योनि में एक धातु या प्लास्टिक का उपकरण, जिसे स्पेकुलम कहते हैं, डालकर किया जाता है। स्वास्थ्य सेवा पेशेवर, गर्भाशय ग्रीवा से कोशिकाओं का एक नमूना लेने के लिए एक स्वाब का उपयोग करते हैं और उसे प्रयोगशाला में मूल्यांकन के लिए भेजते हैं।
बायोप्सी
ज़्यादातर मामलों में, कैंसर की पुष्टि के लिए स्वास्थ्य सेवा पेशेवरों को बायोप्सी करनी पड़ती है। बायोप्सी असामान्य ऊतक का एक नमूना निकालने की एक छोटी सी प्रक्रिया है, जिसकी सूक्ष्मदर्शी से जाँच की जाती है और नमूने में मौजूद कोशिकाओं की अन्य जाँच की जाती है। बायोप्सी के नमूने कई तरीकों से निकाले जा सकते हैं।
सुई से: स्वास्थ्य सेवा पेशेवर तरल पदार्थ या ऊतक निकालने के लिए सुई का उपयोग करते हैं। यह विधि स्तन, प्रोस्टेट और यकृत की बायोप्सी लेने के लिए अपनाई जाती है।
एंडोस्कोपी के साथ: स्वास्थ्य देखभाल पेशेवर एक पतली, प्रकाशित ट्यूब जिसे एंडोस्कोप के रूप में जाना जाता है, मुंह या गुदा (शरीर के उद्घाटन) में डालते हैं और एंडोस्कोप के माध्यम से कुछ या पूर्ण असामान्य ऊतक को हटाते हैं।
ठीक सुई आकांक्षा
एफएनए (फाइन-नीडल एस्पिरेशन) एक ऐसी प्रक्रिया है जिसका उपयोग स्वास्थ्य सेवा पेशेवर किसी असामान्य क्षेत्र या संदिग्ध गांठ से कोशिका का नमूना लेने के लिए करते हैं। यह ब्रोंकोस्कोपी या एंडोस्कोपी के दौरान भी किया जा सकता है। इसमें असामान्य कोशिकाओं, ऊतकों और तरल पदार्थों को बाहर निकालने के लिए एक पतली सुई और सिरिंज का उपयोग किया जाता है। इससे स्तन, त्वचा, लिम्फ नोड्स और थायरॉयड में ट्यूमर (गांठ) की पहचान की जा सकेगी।
colonoscopy
कोलोनोस्कोपी एक चिकित्सीय निदान प्रक्रिया है जो स्वास्थ्य सेवा पेशेवर को बड़ी आंत (कोलन) की जाँच करने की अनुमति देती है, जिससे पॉलीप्स या कोलोरेक्टल कैंसर जैसी संभावित समस्याओं की पहचान करने में मदद मिलती है। पॉलीप्स छोटे पिंड होते हैं जो कैंसरकारी नहीं होते, लेकिन कैंसरकारी हो जाते हैं। इस परीक्षण में कोलोनोस्कोप नामक एक छोटे उपकरण का उपयोग किया जाता है, जो मलाशय की नली और फिर कोलन में जाएगा और आगे के मूल्यांकन के लिए ऊतक का एक नमूना लेगा।
ब्रोंकोस्कोपी
यह एक ऐसी प्रक्रिया है जो फेफड़ों के वायुमार्गों के अंदर जाँच करती है और फेफड़ों की समस्या के कारण का पता लगाने के लिए भी इसका उपयोग किया जाता है। यह संक्रमण, ट्यूमर, रक्तस्राव, वायुमार्गों में अतिरिक्त बलगम और फेफड़ों में रुकावट के लक्षणों की पहचान कर सकती है। एक स्वास्थ्य सेवा पेशेवर वायुमार्ग के अंत में एक कैमरे से जुड़ी एक छोटी ट्यूब डालेंगे। कैमरे में देखकर, वे अंदर के मार्ग, जैसे रक्त, बलगम या ट्यूमर, देख सकते हैं। इस प्रक्रिया को करने से पहले नींद की दवा या वायुमार्गों को सुन्न करने वाली दवा दी जानी चाहिए। यदि इमेजिंग अध्ययन में रोगी के फेफड़ों में कोई असामान्य कोशिकाएँ पाई जाती हैं, तो कैंसरग्रस्त ट्यूमर या किसी अन्य स्थिति का पता लगाने के लिए फेफड़ों की वृद्धि का एक टुकड़ा लिया जा सकता है।
मीडियास्टिनोस्कोपी
मीडियास्टिनोस्कोपी एक शल्य प्रक्रिया है जिसमें मीडियास्टिनम, जो कि उरोस्थि के पीछे फेफड़ों के लोब के बीच का स्थान होता है, की जाँच के लिए मीडियास्टिनोस्कोप का उपयोग किया जाता है। मीडियास्टिनोस्कोप में उस क्षेत्र का दृश्य प्रदान करने के लिए एक छोटा कैमरा होता है। हालाँकि, स्वास्थ्य सेवा पेशेवरों को उपकरण डालने के लिए छाती में एक छोटा सा छेद बनाना पड़ता है। यह प्रक्रिया आमतौर पर विभिन्न कैंसर के लक्षणों की पहचान करने और सूजन, सारकॉइडोसिस, थाइमोमा, और मीडियास्टिनम में श्वसनी या अन्य संरचनाओं को प्रभावित करने वाले कैंसर जैसी स्थितियों का निदान करने के लिए की जाती है। यह अक्सर कैंसर की पहचान करने या फेफड़ों के कैंसर, थाइमोमा, ग्रासनली के कैंसर या लिम्फोमा के चरण का पता लगाने के लिए फेफड़ों के बीच के स्थान में लिम्फ नोड्स की बायोप्सी या निष्कासन के लिए किया जाता है।
फुफ्फुस बायोप्सी
फेफड़े झिल्लियों की दो परतों से घिरे होते हैं, जिन्हें फुफ्फुस गुहा (प्ल्यूरल कैविटी) कहते हैं। कभी-कभी, कुछ बीमारियों के कारण फेफड़ों और फुफ्फुस के बीच के क्षेत्र में द्रव जमा हो सकता है। ऐसा होने पर, एक स्वास्थ्य सेवा पेशेवर द्रव जमाव की जाँच के लिए एक परीक्षण का सुझाव दे सकता है। इस परीक्षण में फुफ्फुस का एक छोटा सा टुकड़ा निकालने के लिए एक विशेष बायोप्सी सुई का उपयोग किया जाता है। इसका उद्देश्य संक्रमण, कैंसर या अन्य बीमारियों का निदान करना है।
थोरैकोस्कोपी
थोरैकोस्कोपी एक चिकित्सा प्रक्रिया है जिसमें छाती के अंदर की गुहा और फेफड़ों की सतह की जाँच के लिए एक पतली, लचीली नली, जिसके सिरे पर एक प्रकाश और कैमरा लगा होता है, का उपयोग किया जाता है। यह फेफड़ों की समस्याओं, जैसे खून की खांसी और साँस लेने में कठिनाई, के मूल कारणों की पहचान करने और असामान्य फेफड़ों के ऊतकों, छाती की दीवार, लिम्फ नोड्स, या प्लुरा (फेफड़ों की परत) से ऊतक के नमूने (बायोप्सी) प्राप्त करने के लिए किया जाता है। यह प्रक्रिया आमतौर पर फेफड़ों के कैंसर और मेसोथेलियोमा के रोगियों के लिए उपयोग की जाती है।
एंडोब्रोनचियल अल्ट्रासाउंड (ईबीयूएस)
इस चिकित्सा प्रक्रिया में एक ब्रोंकोस्कोप का उपयोग किया जाता है, जो एक पतली, चमकदार रोशनी वाली नली होती है जिसे रोगी के मुँह से होते हुए श्वासनली और श्वसनी तक पहुँचाया जाता है। ब्रोंकोस्कोप में एक छोटा कैमरा होता है जिससे स्वास्थ्य सेवा पेशेवर अल्ट्रासाउंड मॉनिटर पर वायुमार्ग, रक्त वाहिकाओं, फेफड़ों और लसीका ग्रंथियों की दृश्य जाँच कर सकते हैं। इसके अतिरिक्त, रोगी के फेफड़ों और आसपास की लसीका ग्रंथियों से द्रव और ऊतक के नमूने निकालने के लिए ब्रोंकोस्कोप में एक सुई भी लगाई जाती है। इस प्रक्रिया को ट्रांसब्रोंकियल नीडल एस्पिरेशन कहा जाता है।
पेल्विक लैप्रोस्कोपी
पेल्विक लेप्रोस्कोपी एक छोटी सी आक्रामक प्रक्रिया है जिसका उपयोग श्रोणि क्षेत्र में गर्भाशय, अंडाशय, गर्भाशय ग्रीवा और फैलोपियन ट्यूब की असामान्यताओं की जाँच और उपचार के लिए किया जाता है। इसके अंतर्गत एंडोमेट्रियोसिस, पुराना पेल्विक दर्द, पेल्विक इन्फ्लेमेटरी डिजीज और कैंसर जैसी स्थितियों का इलाज किया जाता है। इसमें छोटे चीरे लगाकर पेट में उपकरण डाला जाता है। इस उपकरण को लेप्रोस्कोप कहा जाता है, जिसमें एक पतला उपकरण होता है जिसके साथ अंगों को देखने के लिए एक कैमरा और प्रकाश जुड़ा होता है।
लैरींगोस्कोपी
लैरींगोस्कोपी स्वरयंत्र (स्वरयंत्र) की जाँच के लिए एक परीक्षण है। यह साँस लेने या निगलने में कठिनाई, गले में कुछ फँसना, स्वर बैठना, खाँसी, स्वरयंत्रशोथ और स्वरयंत्र कैंसर जैसी समस्याओं का पता लगाता है। यह एक लैरींगोस्कोप (स्वरयंत्रदर्शी) द्वारा किया जाता है, जो स्वरयंत्र को स्पष्ट रूप से देखने के लिए प्रकाश और एक वीडियो कैमरा से बनी एक पतली नली होती है। इसमें प्रयोगशालाओं में आगे के मूल्यांकन के लिए स्वरयंत्र से ऊतक का नमूना निकालने के उपकरण होते हैं। स्वास्थ्य देखभाल पेशेवर इस प्रक्रिया को नाक के माध्यम से डालकर गले के नीचे तक ले जाते हैं, और रोगी को स्वरयंत्र की कार्यप्रणाली देखने के लिए परीक्षण के दौरान बोलना होता है। एक कठोर दूरबीन का उपयोग करके स्वरयंत्र का निरीक्षण अत्यधिक विस्तृत आवर्धित चित्र प्रदान करता है। परीक्षा के दौरान रोगियों को बोलने या गाने की अनुमति नहीं है। स्वास्थ्य देखभाल पेशेवर एक लचीले फाइबरऑप्टिक स्कोप का उपयोग करके स्वरयंत्र की जाँच करते हैं ताकि उन्हें क्रियाशील (गाते या बोलते समय) देखा जा सके।
ऊपरी एंडोस्कोपी
ऊपरी एंडोस्कोपी एक निदान प्रक्रिया है जो स्वास्थ्य सेवा पेशेवर को जठरांत्र (जीआई) पथ के ऊपरी हिस्से की जाँच करने की अनुमति देती है। एंडोस्कोपी प्रक्रिया को करने के लिए एंडोस्कोप नामक एक उपकरण का उपयोग किया जाता है। मुंह में डाला गया एक एंडोस्कोप (प्रकाश और कैमरे से युक्त एक लचीली पतली नली) गले और ग्रासनली में ट्यूमर की जाँच के लिए आगे बढ़ता है और ऊतक के नमूने निकालने के लिए एंडोस्कोप के मार्ग से छोटे उपकरणों को गुजारा जाता है।
एंडोमेट्रियल बायोप्सी
स्वास्थ्य सेवा पेशेवर गर्भाशय की असामान्यताओं की जाँच और एंडोमेट्रियल कैंसर, प्रजनन क्षमता और असामान्य गर्भाशय रक्तस्राव जैसी बीमारियों का निदान करने के लिए एंडोमेट्रियल बायोप्सी नामक प्रक्रिया कर सकते हैं। इस प्रक्रिया के दौरान, एक पतली, लचीली नली जिसे पाइपलाइन कहा जाता है (अंदर एक छोटी नली होती है) गर्भाशय ग्रीवा के माध्यम से गर्भाशय में डाली जाती है। स्वास्थ्य सेवा पेशेवर प्रयोगशाला मूल्यांकन के लिए गर्भाशय से बायोप्सी (ऊतक) का नमूना लेने के लिए पाइपलाइन को आगे-पीछे करते हैं।
सर्जिकल ऑन्कोलॉजी और चिकित्सीय प्रक्रियाएं
लम्पेक्टोमी (स्तन-संरक्षण सर्जरी)
लम्पेक्टोमी को ब्रेस्ट-कंजर्विंग सर्जरी (बीसीएस) भी कहा जाता है; यह एक शल्य प्रक्रिया है जिसमें स्तन में कैंसरग्रस्त क्षेत्र (गांठ) के केवल एक हिस्से को हटाया जाता है और आसपास के सामान्य स्तन ऊतक को यथासंभव सुरक्षित रखा जाता है। यह प्रारंभिक अवस्था के स्तन कैंसर के लिए व्यापक रूप से इस्तेमाल किया जाने वाला उपचार है। यह सुनिश्चित करने के लिए कि सभी असामान्य ऊतक हटा दिए गए हैं, आमतौर पर कुछ (सामान्य) स्वस्थ ऊतक और लिम्फ नोड्स को हटा दिया जाता है। गांठ के आकार और स्थान के आधार पर ऊतक को हटाया जाएगा।
स्तन उच्छेदन (सरल, संशोधित मूलक, मूलक)
स्तन उच्छेदन एक शल्य प्रक्रिया है जिसमें स्तन कैंसर की रोकथाम या उपचार के एक भाग के रूप में स्तन से संपूर्ण ऊतक को हटा दिया जाता है। यह स्तन कैंसर की पुनरावृत्ति को रोकने में भी प्रभावी है। एक "सरल स्तन उच्छेदन" में केवल संपूर्ण स्तन ऊतक को हटाया जाता है, जबकि एक "संशोधित मूल स्तन उच्छेदन" में संपूर्ण स्तन के साथ-साथ कुछ बगल की लसीका ग्रंथियों को भी हटाया जाता है, और एक "मूल स्तन उच्छेदन" में संपूर्ण स्तन, बगल की लसीका ग्रंथियों और वक्ष भित्ति की मांसपेशियों को हटा दिया जाता है। आजकल व्यापक ऊतक निष्कासन के कारण मूल विकल्प का उपयोग बहुत कम किया जाता है।
व्हिपल की प्रक्रिया
व्हिपल प्रक्रिया, जिसे पैंक्रियाटिकोडुओडेनेक्टॉमी भी कहा जाता है, अग्न्याशय, आंत और पित्त नली के ट्यूमर और अन्य विकारों के इलाज के लिए एक शल्य प्रक्रिया है। यह एक जटिल प्रक्रिया है जिसका उपयोग मुख्य रूप से अग्न्याशय के शीर्ष, छोटी आंत के एक भाग जिसे ग्रहणी कहा जाता है, पित्ताशय और सामान्य पित्त नली तक सीमित अग्नाशय के कैंसर के इलाज के लिए किया जाता है।
गैस्ट्रेक्टोमी (आंशिक/पूर्ण)
गैस्ट्रेक्टोमी (Gastrectomy) पेट को शल्य चिकित्सा द्वारा हटाने की प्रक्रिया है। आंशिक गैस्ट्रेक्टोमी में पेट का एक हिस्सा हटा दिया जाता है, जबकि पूर्ण गैस्ट्रेक्टोमी में पूरा पेट हटा दिया जाता है। दोनों ही विधियाँ पेट के अल्सर या वृद्धि के इलाज या पेट के कैंसर को हटाने के लिए की जाती हैं।
कोलेक्टोमी (आंशिक/पूर्ण)
बृहदान्त्र को हटाने की प्रक्रिया को शल्य चिकित्सा द्वारा कोलेक्टोमी कहा जाता है। आंशिक कोलेक्टोमी में बृहदान्त्र का एक भाग हटा दिया जाता है, जबकि पूर्ण कोलेक्टोमी में पूरी बृहदान्त्र या बड़ी आंत को हटा दिया जाता है।
हेपेटेक्टोमी (यकृत उच्छेदन)
हेपेटेक्टोमी, जिसे "लिवर रिसेक्शन" भी कहा जाता है, लिवर के कुछ हिस्से या पूरे लिवर को निकालने की एक शल्य प्रक्रिया है। यह लिवर की बीमारी, ट्यूमर, पित्ताशय की पथरी या परजीवी सिस्ट के इलाज के लिए किया जा सकता है।
नेफ्रेक्टोमी (गुर्दा निकालना)
गुर्दे को निकालने की प्रक्रिया नेफरेक्टोमी कहलाती है। आंशिक नेफरेक्टोमी, जिसे गुर्दे का एक हिस्सा निकालना कहा जाता है, का उपयोग छोटे गुर्दे के कैंसर के इलाज के लिए किया जाता है जो अभी तक फैला नहीं है। रेडियल नेफरेक्टोमी में पूरा गुर्दा, आसपास के ऊतक और गुर्दे के पास कुछ लिम्फ नोड्स को हटा दिया जाता है।
प्रोस्टेटेक्टॉमी (प्रोस्टेट हटाना)
प्रोस्टेटेक्टॉमी एक शल्य प्रक्रिया है जिसमें एक मूत्र रोग विशेषज्ञ प्रोस्टेट कैंसर या सौम्य प्रोस्टेटिक हाइपरप्लासिया के इलाज के लिए प्रोस्टेट को आंशिक रूप से या पूरी तरह से हटा देता है।
हिस्टेरेक्टॉमी (गर्भाशय निकालना)
यह गर्भाशय को शल्य चिकित्सा द्वारा हटाने की प्रक्रिया है, जिसे गर्भाशय निष्कासन सर्जरी भी कहा जाता है। कभी-कभी, स्थिति के अनुसार, सर्जरी के दौरान अन्य महिला प्रजनन अंगों (जैसे अंडाशय, सिस्ट, फैलोपियन ट्यूब और आसपास के ऊतक) को भी हटा दिया जाता है। हिस्टेरेक्टॉमी के लाभों में मुख्य रूप से किसी भी अंतर्निहित कारण से होने वाले पुराने और असहनीय श्रोणि दर्द और भारी एवं अनियमित रक्तस्राव से राहत शामिल है।
HIPEC के साथ साइटोरिडक्टिव सर्जरी (CRS)
हाइपरथर्मिक इंट्रापेरिटोनियल कीमोथेरेपी (एचआईपीईसी) ((सीआरएस±एचआईपीईसी) के साथ साइटोरिडक्टिव सर्जरी (सीआरएस) उन्नत पेट के कैंसर वाले रोगियों के लिए सबसे जटिल, उच्च जोखिम वाली पेट की सर्जरी में से एक है। इस प्रक्रिया में दिखाई देने वाले ट्यूमर को शल्य चिकित्सा द्वारा निकालना और फिर शेष कैंसर कोशिकाओं को मारने के लिए पेट में गर्म कीमोथेरेपी डालना शामिल है।
लिम्फ नोड विच्छेदन
लिम्फ नोड विच्छेदन एक शल्य प्रक्रिया है जिसमें लिम्फ नोड्स को विच्छेदित करके ऊतक के नमूने की सूक्ष्मदर्शी से कैंसर की जाँच की जाती है। यह तकनीक आमतौर पर घातक ट्यूमर के शल्य चिकित्सा प्रबंधन, रोग के चरण का पता लगाने और उचित उपचार निर्धारित करने के लिए की जाती है। इसकी सीमा के आधार पर, यह सेंटिनल लिम्फ नोड बायोप्सी (कुछ नोड्स को हटाना) या पूर्ण लिम्फैडेनेक्टॉमी (कई नोड्स को हटाना) हो सकती है।
डीबल्किंग सर्जरी (उन्नत कैंसर के लिए)
डीबल्किंग सर्जरी, जिसे साइटोरिडक्टिव सर्जरी भी कहा जाता है, एक ऐसी प्रक्रिया है जिसमें ट्यूमर को यथासंभव अधिक से अधिक हटाया जाता है। इसका उपयोग डिम्बग्रंथि, एंडोमेट्रियल और स्तन कैंसर जैसे उन्नत कैंसर के इलाज के लिए किया जाता है। इस सर्जरी का उद्देश्य किसी भी दिखाई देने वाले कैंसर या 1 सेमी (आधे इंच से कम) से बड़े ट्यूमर को पीछे नहीं छोड़ना है।
ट्रेकियोस्टोमी (वायुमार्ग प्रबंधन के लिए)
इसे ट्रेकियोटॉमी कहते हैं और इसमें गर्दन में श्वासनली (श्वास नली) में शल्यक्रिया द्वारा एक छेद बनाया जाता है ताकि हवा फेफड़ों में भर सके और साँस लेने में मदद मिल सके। इसका उपयोग तब किया जाता है जब किसी व्यक्ति को कोई ऐसी समस्या हो जिससे उसे साँस लेने में कठिनाई हो, जैसे कि कोई पुरानी बीमारी या अचानक वायुमार्ग में रुकावट।
अंतःशिरा (IV) कीमोथेरेपी
यह कैंसर के उपचार का एक प्रकार है, जिसमें रक्त के माध्यम से यात्रा करने वाली कैंसर कोशिकाओं को मारने के लिए एक छोटी सुई या ट्यूब के माध्यम से नस में कीमोथेरेपीटिक दवाएं (कैंसर रोधी दवाएं) दी जाती हैं।
इंट्रापेरिटोनियल कीमोथेरेपी
इंट्रापेरिटोनियल कीमोथेरेपी (आईपी) एक कैंसर उपचार है जिसमें कीमोथेरेपी दवाओं को सीधे पेट में इंजेक्ट किया जाता है। यह पेट, अपेंडिक्स और अंडाशय के कैंसर का इलाज कर सकता है। आईपी कीमोथेरेपी पारंपरिक कीमोथेरेपी से ज़्यादा प्रभावी हो सकती है।
इंट्राथेकल कीमोथेरेपी (मस्तिष्क और रीढ़ की हड्डी के कैंसर के लिए)
इंट्राथेकल कीमोथेरेपी कैंसर के इलाज का एक विशिष्ट रूप है, जिसमें कीमोथेरेपी दवाओं को सीधे मस्तिष्कमेरु द्रव (सीएसएफ) में इंजेक्ट किया जाता है ताकि सीएसएफ में मौजूद कैंसर को रोका या उसका इलाज किया जा सके। इसका इस्तेमाल अक्सर उन कैंसर के इलाज के लिए किया जाता है जो मस्तिष्क या रीढ़ की हड्डी से जुड़े होते हैं या जिनके वहाँ फैलने का उच्च जोखिम होता है।
रेडियोफ्रीक्वेंसी एब्लेशन (RFA)
रेडियोफ्रीक्वेंसी एब्लेशन, या आरएफए, जिसे रेडियोफ्रीक्वेंसी न्यूरोटॉमी भी कहा जाता है, एक न्यूनतम आक्रामक प्रक्रिया है जिसमें रेडियो तरंगों का उपयोग करके शरीर के किसी ऊतक को गर्म करके नष्ट किया जाता है। इसका उपयोग ट्यूमर, पुराने दर्द और असामान्य हृदय गति सहित कई स्थितियों के इलाज के लिए किया जा सकता है।
माइक्रोवेव एब्लेशन (MWA)
माइक्रोवेव एब्लेशन (MWA) एक ऐसी प्रक्रिया है जिसमें लीवर या अन्य अंगों में ट्यूमर को नष्ट करने के लिए माइक्रोवेव का उपयोग किया जाता है। इसका उपयोग अक्सर तब किया जाता है जब सर्जरी संभव न हो या ट्यूमर छोटा हो। इस तकनीक में, सर्जन ट्यूमर तक पहुँचने के लिए एक छोटा लेप्रोस्कोपिक पोर्ट डालता है या एक खुला चीरा लगाता है।
ट्रांसआर्टेरियल कीमोएम्बोलाइज़ेशन (TACE)
ट्रांसआर्टेरियल कीमोएम्बोलाइजेशन एक न्यूनतम आक्रामक प्रक्रिया है, जो स्थानीय स्तर पर कीमोथेरेपी देने को एम्बोलाइजेशन नामक प्रक्रिया के साथ जोड़ती है, जिससे लीवर कैंसर का इलाज किया जाता है, जिसमें ट्यूमर को रक्त की आपूर्ति रोक दी जाती है और सीधे कीमोथेरेपी दी जाती है।
क्रायोएब्लेशन
इसे क्रायोसर्जरी या क्रायोथेरेपी भी कहा जाता है, जिसमें असामान्य या रोगग्रस्त ऊतकों को जमाकर नष्ट करने के लिए बर्फीले तरल (अत्यधिक ठंडा) या क्रायोप्रोब नामक उपकरण का उपयोग किया जाता है। इसका उपयोग अक्सर कैंसर और त्वचा संबंधी विकारों के इलाज के लिए किया जाता है। क्रायोप्रोब को कुछ पदार्थों से ठंडा किया जाता है, जिनमें तरल नाइट्रोजन, तरल नाइट्रस ऑक्साइड, या संपीड़ित आर्गन गैस शामिल हैं।
उपशामक जल निकासी प्रक्रियाएं (प्ल्यूरल और एसिटिक टैप, स्टेंट प्लेसमेंट)
घातक या दीर्घकालिक रोगों के कारण फुफ्फुस या उदर गुहा में द्रव संचय के कारण होने वाले लक्षणों से राहत पाने के लिए उपशामक जल निकासी प्रक्रियाएँ की जाती हैं। फुफ्फुस और जलोदर नलों में अतिरिक्त द्रव को निकालने के लिए सुई द्वारा जलोदरन किया जाता है, जिससे आराम और साँस लेने में सुधार होता है। स्टेंट लगाने से अवरुद्ध नलिकाओं या वाहिकाओं में प्रवाह बनाए रखने में मदद मिलती है, जिससे दर्द और जटिलताएँ कम होती हैं।
थोरैसेन्टेसिस (फुफ्फुस द्रव जल निकासी)
थोरैसेन्टेसिस को प्ल्यूरल टैप के नाम से भी जाना जाता है, यह एक न्यूनतम आक्रामक प्रक्रिया है जो प्ल्यूरल स्थान (फेफड़ों और छाती की दीवार के बीच का स्थान) से अतिरिक्त प्ल्यूरल द्रव को निकालती है, जिससे प्ल्यूरल बहाव के कारण होने वाली सांस लेने में कठिनाई और सीने में तकलीफ जैसे लक्षणों से राहत मिलती है।
कैंसर देखभाल ब्लॉग और रोगी शिक्षा संसाधन
पेस हॉस्पिटल्स क्यों चुनें?
- A Multi-Super Speciality Hospital.
- NABH, NABL, NBE & NABH - Nursing Excellence accreditation.
- State-of-the-art Liver and Kidney transplant centre.
- Empanelled with all TPAs for smooth cashless benefits.
- Centralized HIMS (Hospital Information System).
- Computerized health records available via website.
- Minimum waiting time for Inpatient and Outpatient.
- Round-the-clock guidance from highly qualified super specialist doctors, surgeons and physicians.
- Standardization of ethical medical care.
- 24X7 Outpatient & Inpatient Pharmacy Services.
- State-of-the-art operation theaters.
- Intensive Care Units (Surgical and Medical) with ISO-9001 accreditation.