हैदराबाद में किडनी रोग के उपचार के लिए नेफ्रोलॉजी अस्पताल
पेस हॉस्पिटल हैदराबाद के सर्वश्रेष्ठ नेफ्रोलॉजी अस्पतालों में से एक है, जो सभी प्रकार की तीव्र और दीर्घकालिक किडनी रोगों के लिए साक्ष्य-आधारित उपचार प्रदान करता है।
कुशल और अनुभवी नेफ्रोलॉजी डॉक्टरों की टीम के पास उन्नत डायलिसिस प्रक्रियाओं के प्रबंधन में व्यापक विशेषज्ञता है और वे गुर्दे से संबंधित संक्रामक, सूजन, चयापचय, अवरोधक और वंशानुगत रोगों की विस्तृत श्रृंखला के निदान और उपचार में सक्षम हैं, जिनमें क्रोनिक किडनी रोग (सीकेडी), अंतिम चरण का रीनल रोग (ईएसआरडी), पॉलीसिस्टिक किडनी रोग (पीकेडी), तीव्र किडनी चोट (एकेआई), मधुमेह नेफ्रोपैथी, तीव्र ग्लोमेरुलोनेफ्राइटिस, किडनी स्टोन (नेफ्रोलिथियासिस), हाइड्रोनफ्रोसिस, हेमट्यूरिया, प्रोटीनुरिया, ल्यूपस नेफ्रैटिस, मेडुलरी स्पंज किडनी, रीनल आर्टरी स्टेनोसिस आदि शामिल हैं।
हमें क्यों चुनें?
विस्तृत
किडनी की देखभाल
गुर्दे से संबंधित तीव्र और दीर्घकालिक विकारों की विस्तृत श्रृंखला के लिए उच्च परिशुद्धता और कम समय में उपचार प्रदान करना।
उन्नत अत्याधुनिक सुविधा
सभी प्रकार के तीव्र और दीर्घकालिक किडनी विकारों के लिए प्रभावी और सटीक उपचार प्रदान करने के लिए उन्नत और अत्याधुनिक नैदानिक उपकरणों से सुसज्जित।
कुशल एवं अनुभवी नेफ्रोलॉजी डॉक्टर
सभी प्रकार के गंभीर और जटिल किडनी विकारों के निदान और प्रबंधन में व्यापक अनुभव वाले अनुभवी किडनी रोग डॉक्टरों की टीम।
हैदराबाद, तेलंगाना में तीव्र और जीर्ण किडनी रोग उपचार के लिए उन्नत केंद्र

PACE Hospitals हैदराबाद में सबसे अच्छे किडनी विशेषज्ञ अस्पतालों में से एक है। विभाग में कुशल और अनुभवी किडनी रोग विशेषज्ञों की एक टीम है जो तीव्र और जीर्ण किडनी रोगों की एक विस्तृत श्रृंखला को संभालने में विशेषज्ञता रखती है; वे किसी भी किडनी से संबंधित बीमारी से निपटने के लिए नवीनतम निदान और उपचार के तौर-तरीकों से परिचित हैं, इसके शुरुआती चरण के प्रबंधन से लेकर डायलिसिस और किडनी प्रत्यारोपण जैसे जटिल उपचार तक।
PACE Hospitals में नेफ्रोलॉजी विभाग अत्याधुनिक इमेजिंग डायग्नोस्टिक सुविधाओं और प्रयोगशाला परीक्षणों से सुसज्जित है, जिसमें CT स्कैन, MRI, अल्ट्रासाउंड-निर्देशित इमेजिंग, किडनी फंक्शन टेस्ट और यूरिनलिसिस शामिल हैं, ताकि स्थितियों का सटीक मूल्यांकन किया जा सके और उचित उपचार योजनाओं के साथ शुरुआत की जा सके। कुशल नेफ्रोलॉजी डॉक्टरों द्वारा तैयार की गई उपचार योजनाएँ जटिल और गंभीर पुरानी और तीव्र किडनी विकारों और पॉलीसिस्टिक किडनी रोग (PKD), ग्लोमेरुलोनेफ्राइटिस, हाइड्रोनेफ्रोसिस, किडनी स्टोन, डायबिटिक नेफ्रोपैथी, किडनी फेलियर और अन्य जैसी बीमारियों के प्रबंधन के लिए दयालु, व्यक्तिगत और सटीक हैं।
3,28,338
99,825
684
2011
हैदराबाद में शीर्ष नेफ्रोलॉजी डॉक्टर | किडनी SPECIALIST
हैदराबाद, भारत में सर्वश्रेष्ठ नेफ्रोलॉजी डॉक्टरों की एक टीम तीव्र और जीर्ण किडनी रोगों और संक्रामक, आनुवंशिक और ऑटोइम्यून गुर्दे संबंधी विकारों की एक विस्तृत श्रृंखला के प्रबंधन में अत्यधिक कुशल और अनुभवी है। उनके पास जीर्ण किडनी रोग (CKD), तीव्र किडनी की चोट, किडनी की पथरी, नेफ्रोटिक सिंड्रोम, ग्लोमेरुलोनेफ्राइटिस, उच्च रक्तचाप से प्रेरित किडनी क्षति और मधुमेह नेफ्रोपैथी जैसे जटिल और गंभीर किडनी विकारों के उपचार में व्यापक विशेषज्ञता है। वे उन्नत नैदानिक उपकरणों और किडनी फंक्शन टेस्ट (KFT), इमेजिंग टेस्ट, यूरिनलिसिस, डॉपलर अध्ययन, रीनल बायोप्सी, डायलिसिस, CRRT और किडनी ट्रांसप्लांट की तैयारी जैसे हस्तक्षेप उपचार में कुशल हैं।
डॉ. ए किशोर कुमार
एमडी (मेडिसिन) (जेआईपीएमईआर), डीएम (नेफ्रोलॉजी) (एम्स, नई दिल्ली)
अनुभव : 11 वर्ष
कंसल्टेंट नेफ्रोलॉजिस्ट और रीनल ट्रांसप्लांट फिजिशियन
परामर्श समय:
सोमवार से शनिवार - सुबह 9 बजे से शाम 6 बजे तक
जगह:
पेस हॉस्पिटल्स, हाईटेक सिटी
डॉक्टरों द्वारा नेफ्रोलॉजी स्थितियों की व्याख्या
मदद की ज़रूरत है?
क्या आप अपने पैरों में सूजन, आंखों के आस-पास सूजन, पेशाब में बदलाव, पेशाब में खून आना या बिना किसी कारण के पीठ दर्द जैसे लक्षणों से जूझ रहे हैं? यह किडनी से संबंधित बीमारी और किडनी में संक्रमण, किडनी में पथरी या ग्लोमेरुलोनेफ्राइटिस, क्रोनिक किडनी डिजीज (CKD), डायबिटिक नेफ्रोपैथी, हाइपरटेंसिव नेफ्रोपैथी, पॉलीसिस्टिक किडनी डिजीज (PKD), नेफ्रोटिक सिंड्रोम, क्रोनिक पाइलोनफ्राइटिस जैसी अधिक जटिल किडनी की बीमारियों के कारण हो सकता है। आगे की जटिलताओं और किडनी के कामकाज को होने वाले नुकसान से बचने के लिए, हम आपके किडनी के स्वास्थ्य पर नियंत्रण पाने के लिए व्यक्तिगत और प्रभावी उपचार योजनाओं को पूरा करने के लिए व्यापक नैदानिक जांच प्रदान करते हैं।
हम क्या इलाज करते हैं?
हम गुर्दे के संक्रमण सहित गुर्दे की बीमारियों के व्यापक स्पेक्ट्रम के उपचार में विशेषज्ञ हैं, गुर्दे की पथरी, इलेक्ट्रोलाइट असंतुलन, ग्लोमेरुलर विकार, ऑटोइम्यून किडनी विकार जैसे आईजीए नेफ्रोपैथी, मेम्ब्रेनस नेफ्रोपैथी, ल्यूपस नेफ्राइटिस, फोकल सेगमेंटल ग्लोमेरुलोस्केलेरोसिस (एफएसजीएस) से लेकर आनुवंशिक किडनी रोग जैसे पॉलीसिस्टिक किडनी रोग (पीकेडी), अल्पोर्ट सिंड्रोम, बार्टर सिंड्रोम, नेफ्रोनोफ्थिसिस (एनपीएच), प्राइमरी हाइपरॉक्सालुरिया, ट्यूबरस स्केलेरोसिस कॉम्प्लेक्स (टीएससी), जन्मजात नेफ्रोटिक सिंड्रोम, मेडुलरी सिस्टिक किडनी रोग (एमसीकेडी), सिकल सेल नेफ्रोपैथी।
तीव्र किडनी रोग जैसे एक्यूट किडनी इंजरी (एकेआई), एक्यूट ग्लोमेरुलोनेफ्राइटिस, एक्यूट इंटरस्टीशियल नेफ्रैटिस (एआईएन), एक्यूट पाइलोनफ्राइटिस, पोस्टरेनल एक्यूट किडनी इंजरी, हेमोलिटिक यूरेमिक सिंड्रोम (एचयूएस), रीनल वैस्कुलर डिसऑर्डर से लेकर जटिल क्रोनिक किडनी रोग जैसे क्रॉनिक किडनी डिजीज (सीकेडी), डायबिटिक नेफ्रोपैथी, हाइपरटेंसिव नेफ्रोपैथी, पॉलीसिस्टिक किडनी डिजीज (पीकेडी), नेफ्रोटिक सिंड्रोम, क्रॉनिक पाइलोनफ्राइटिस, ऑब्सट्रक्टिव नेफ्रोपैथी, अंतिम चरण गुर्दे की बीमारी (ईएसआरडी)नेफ्रोलॉजी डॉक्टरों और किडनी विशेषज्ञों की हमारी टीम न्यूनतम रिकवरी समय के साथ प्रभावी, सटीक और दयालु उपचार देने के लिए प्रतिबद्ध है।
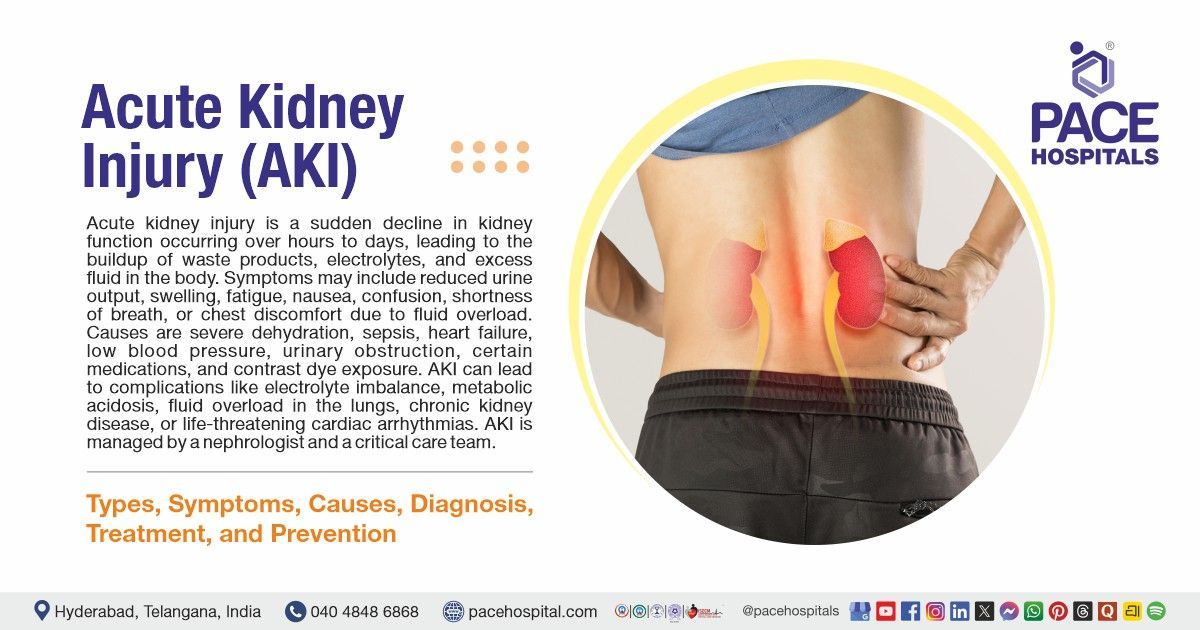
तीव्र किडनी विफलता
इसे तीव्र किडनी क्षति के रूप में भी जाना जाता है, जिसमें सीरम क्रिएटिनिन का स्तर बढ़ जाता है (केडीआईजीओ के अनुसार 7 दिनों से पहले बेसलाइन मूल्य से 1.5 गुना अधिक या 48 घंटों के भीतर 0.3 मिलीग्राम/डीएल या अधिक) और मूत्र उत्पादन में कमी (केडीआईजीओ के अनुसार कम से कम 6 घंटों के लिए <0.5 एमएल/किग्रा/घंटा)।
अधिग्रहित सिस्टिक किडनी रोग
एक्वायर्ड सिस्टिक किडनी रोग एक चिकित्सीय स्थिति है, जिसमें गुर्दे में सिस्ट (द्रव से भरी थैली) विकसित हो जाती है, जो पॉलीसिस्टिक किडनी रोग से भिन्न है।
एनीमिया या किडनी रोग
क्रोनिक किडनी रोग से होने वाला एनीमिया एक आम जटिलता है जो किडनी की एरिथ्रोपोइटिन नामक हार्मोन के उत्पादन की कम क्षमता के कारण होती है। यह हार्मोन आरबीसी के उत्पादन को उत्तेजित करता है।
तीव्र किडनी चोट (एकेआई)
तीव्र किडनी क्षति में कुछ दिनों से लेकर कुछ सप्ताहों तक गुर्दे की कार्यक्षमता में तीव्र कमी आ जाती है, जिसके परिणामस्वरूप रक्त में नाइट्रोजन युक्त उत्पाद एकत्रित हो जाते हैं (एजोटेमिया) तथा मूत्र उत्पादन में कोई कमी नहीं आती।
दीर्घकालिक वृक्क रोग
क्रोनिक किडनी रोग या सी.के.डी. एक विकार है जिसमें गुर्दे समय के साथ धीरे-धीरे सामान्य रूप से काम करने की क्षमता खो देते हैं। शुरुआती चरणों में, लक्षण ध्यान देने योग्य नहीं हो सकते हैं, लेकिन जैसे-जैसे बीमारी बढ़ती है, लोगों को भूख न लगना (एनोरेक्सिया), मतली, उल्टी, मुंह में छाले, खराब स्वाद, रात में बार-बार पेशाब आना (नोक्टुरिया), थकान, खुजली, मांसपेशियों में ऐंठन, तरल पदार्थ का निर्माण, खराब पोषण और तंत्रिका संबंधी समस्याएं जैसी समस्याएं हो सकती हैं।
मधुमेह किडनी रोग
यह एक दीर्घकालिक किडनी रोग है जो मधुमेह से पीड़ित लोगों को प्रभावित करता है। यह रक्त में ग्लूकोज के लंबे समय तक बढ़े हुए स्तर के कारण होता है और इंसुलिन प्रतिरोध या कम/बिना इंसुलिन उत्पादन के कारण गुर्दे की रक्त वाहिकाओं को नुकसान पहुंचाता है। धूम्रपान, 65 वर्ष से अधिक आयु, महिला लिंग, मोटापा, बढ़ा हुआ रक्तचाप और हाइपरलिपिडिमिया मधुमेह अपवृक्कता के जोखिम कारक हैं।
एक्टोपिक किडनी
एक्टोपिक किडनी एक ऐसी स्थिति है जिसमें किडनी अपनी सामान्य स्थिति में नहीं होती है या किडनी की सामान्य स्थिति से ऊपर या नीचे विपरीत दिशा में मौजूद होती है। दोनों किडनी आमतौर पर पसलियों के पिंजरे के ठीक नीचे (रीढ़ की हड्डी के दोनों ओर), पीठ के बीच के पास स्थित होती हैं।
अंतिम चरण का गुर्दे का रोग
अंतिम चरण की गुर्दे की बीमारी (ईएसआरडी), जिसे अंतिम चरण की गुर्दे की विफलता के रूप में भी जाना जाता है, क्रोनिक किडनी रोग का अंतिम अपरिवर्तनीय चरण है। यह तब होता है जब गुर्दे का कार्य इस हद तक कम हो जाता है कि गुर्दे अब स्वतंत्र रूप से काम नहीं कर सकते।
फोकल सेगमेंटल ग्लोमेरुलोस्केलेरोसिस
फोकल सेगमेंटल ग्लोमेरुलोस्केलेरोसिस एक दुर्लभ बीमारी है जिसके परिणामस्वरूप ग्लोमेरुलस (गुर्दे की फ़िल्टरिंग इकाई) पर निशान पड़ जाते हैं। यह कुछ दवाओं, संक्रमण, मोटापे, वंशानुगत आनुवंशिक समस्याओं और सिकल सेल रोग के कारण होता है।
स्तवकवृक्कशोथ
ग्लोमेरुलोनेफ्राइटिस एक ऐसी स्थिति है जिसमें ग्लोमेरुलस में सूजन और निशान पड़ जाते हैं। मूत्र बनाने के लिए रक्त से अपशिष्ट उत्पादों और अतिरिक्त तरल पदार्थ को छानने की गुर्दे की क्षमता धीरे-धीरे कम हो जाती है। दवाएँ (विषाक्त पदार्थ), वायरल संक्रमण (एचआईवी, हेपेटाइटिस बी और सी), ल्यूपस से संबंधित गुर्दे की सूजन, आईजीए नेफ्रोपैथी और जीवाणु (स्ट्रेप या स्टैफ बैक्टीरिया) संक्रमण ग्लोमेरुलोनेफ्राइटिस के लिए कारक हैं।
ग्लोमेरुलोस्केलेरोसिस
ग्लोमेरुलोस्केलेरोसिस छोटी किडनी रक्त वाहिकाओं (ग्लोमेरुली) का घाव है। यह बच्चों और वयस्कों में विकसित हो सकता है और विभिन्न प्रकार की किडनी समस्याओं और मधुमेह के परिणामस्वरूप हो सकता है। मूत्र में प्रोटीन, टखनों की सूजन, सूजी हुई आँखें और पेट में तरल पदार्थ का जमा होना इस स्थिति के लक्षण हैं। प्रोटीनुरिया वाले लगभग 7 से 15% लोगों में ग्लोमेरुलोस्केलेरोसिस होता है।
ग्लोमेरुलर रोग
ग्लोमेरुलर रोग एक ऐसी स्थिति है जो किडनी को प्रभावित कर सकती है। यह स्थिति ग्लोमेरुलस नामक छोटे किडनी फिल्टर को नुकसान पहुंचाती है, जो रक्त को शुद्ध करते हैं। ग्लोमेरुलर क्षति के कारण, प्रोटीन और, कुछ मामलों में, लाल रक्त कोशिकाएं मूत्र में लीक हो सकती हैं। एल्बुमिन रक्त में पाया जाने वाला एक प्रकार का प्रोटीन है। यदि बहुत अधिक एल्बुमिन मूत्र में चला जाता है, तो शरीर में तरल पदार्थ जमा हो सकता है, जिससे चेहरे, हाथ, पैर या टांगों में सूजन हो सकती है। कुछ स्थितियों में, ग्लोमेरुलर रोग गुर्दे को अपशिष्ट उत्पादों को प्रभावी ढंग से खत्म करने से रोक सकता है, जिससे रक्त में अपशिष्ट जमा हो सकता है।
घोड़े की नाल किडनी
हॉर्सशू किडनी, जिसे रीनल फ्यूजन के नाम से भी जाना जाता है, वह है जहाँ दो किडनी आपस में जुड़ जाती हैं और एक हॉर्सशू के आकार की किडनी बनाती हैं जो सामान्य किडनी की तुलना में अलग-अलग स्थानों पर स्थित हो सकती हैं। सामान्य तौर पर, भ्रूण के विकास के चरण के दौरान, किडनी सबसे पहले निचले पेट में बनती है और श्रोणि क्षेत्र के पीछे की ओर बढ़ती है। हॉर्सशू किडनी के मामले में, निचले सिरे से जुड़ी किडनी आपस में जुड़ जाती हैं और "U आकार" बनाती हैं।
हाइड्रोनफ्रोसिस
हाइड्रोनफ्रोसिस को किडनी की सूजन के रूप में परिभाषित किया जाता है जो मूत्र के बैकअप या बैकफ़्लो के कारण होती है। यह मूत्राशय की रुकावट, मूत्र प्रणाली के जन्म दोष, गुर्दे की पथरी और मूत्रवाहिनी, मूत्राशय या श्रोणि क्षेत्र में विकसित होने वाले कैंसर या ट्यूमर के कारण होता है।
रक्तमेह
हेमट्यूरिया मूत्र में रक्त की उपस्थिति को इंगित करता है। इसे ग्रॉस हेमट्यूरिया में वर्गीकृत किया जाता है, जिसमें मूत्र में रक्त देखा जा सकता है, और माइक्रोस्कोपिक हेमट्यूरिया, जिसमें मूत्र में रक्त नहीं देखा जा सकता है, लेकिन माइक्रोस्कोप के नीचे या मूत्र परीक्षण के द्वारा देखा जा सकता है जिसे यूरिनलिसिस के रूप में जाना जाता है। माइक्रोस्कोपिक हेमट्यूरिया की तुलना में ग्रॉस हेमट्यूरिया कम प्रचलित है। ग्रॉस हेमट्यूरिया मूत्र के रंग को गुलाबी, लाल या भूरे रंग में बदल देता है। यह असुविधा या अन्य लक्षण पैदा नहीं करता है, हालांकि यह मूत्राशय या पीठ दर्द को प्रेरित कर सकता है यदि मूत्र में रक्त के थक्के हैं।
उच्च रक्तचाप से ग्रस्त नेफ्रोपैथी
हाइपरटेंसिव नेफ्रोपैथी (HTN) या हाइपरटेंसिव नेफ्रोस्क्लेरोसिस एक किडनी रोग है जो क्रोनिक उच्च रक्तचाप के कारण होता है और यह अंतिम चरण के गुर्दे की बीमारी (ESRD) का दूसरा सबसे आम कारण है। लक्षणों में मतली, उल्टी, भूख न लगना, खुजली, नींद आना, वजन कम होना और मुंह में अप्रिय स्वाद शामिल हैं।
आईजीए नेफ्रोपैथी
इम्यूनोग्लोब्युलिन ए (आईजीए) नेफ्रोपैथी एक स्वप्रतिरक्षी रोग है, जो एंटीबॉडी के समूह को एकत्रित या जमा करके गुर्दे में सूजन और क्षति का कारण बनता है।
अंतरालीय नेफ्रैटिस
इंटरस्टिशियल नेफ्राइटिस एक किडनी विकार है जो किडनी की रक्त को छानने की क्षमता को कम करता है, यह वृद्ध व्यक्तियों को प्रभावित करता है, यह दवाओं के प्रति एलर्जी प्रतिक्रियाओं, कावासाकी रोग जैसे ऑटोइम्यून विकारों, रक्त में अतिरिक्त कैल्शियम और कम पोटेशियम के कारण होता है। यह बुखार, पेशाब में वृद्धि या कमी, मतली, उल्टी और हेमट्यूरिया (मूत्र में रक्त) के लक्षणों की विशेषता है। इन लक्षणों को कारण बनने वाली दवा से परहेज करके और कम नमक के सेवन के साथ संतुलित आहार बनाए रखकर प्रबंधित किया जा सकता है।
गुर्दे का कैंसर
किडनी कैंसर तब विकसित होता है जब किडनी में कोशिकाएँ अनियंत्रित रूप से बढ़ने लगती हैं, जिसके परिणामस्वरूप रक्तचाप में वृद्धि, रक्त में मूत्र, पेट में दर्द, थकान, भूख न लगना, शरीर का वजन कम होना, बुखार (कम ग्रेड), हड्डियों में दर्द, एनीमिया और किडनी में गांठ या गांठ हो जाती है। धूम्रपान, मोटापा, उच्च रक्तचाप, विकिरण चिकित्सा, पारिवारिक इतिहास, जीन उत्परिवर्तन, डायलिसिस उपचार, और ट्यूबरस स्केलेरोसिस कॉम्प्लेक्स और वॉन हिप्पेल-लिंडौ रोग की उपस्थिति किडनी कैंसर के प्राथमिक कारण हैं।
गुर्दे की पथरी (नेफ्रोलिथियासिस)
गुर्दे की पथरी मजबूत, कठोर वस्तुएं होती हैं जो मूत्र में रसायनों से बनी होती हैं। कैल्शियम ऑक्सालेट, स्ट्रुवाइट, यूरिक एसिड और सिस्टीन गुर्दे की पथरी के चार प्रकार हैं। आम लक्षणों में दर्द, मूत्र में रक्त, मतली, उल्टी, बुखार और ठंड लगना शामिल हैं।
किडनी खराब
यह वह स्थिति है जिसमें गुर्दे स्वयं कार्य करना बंद कर देते हैं, जिसके परिणामस्वरूप त्वचा में खुजली, भूख न लगना, हाथ-चेहरे या टखने में सूजन, मतली, उल्टी, ध्यान केंद्रित करने में कठिनाई, मांसपेशियों में ऐंठन और थकान होती है।
गुर्दे का फोड़ा
किडनी फोड़ा किडनी के खोखले हिस्से में मवाद का बनना है। गुर्दे के फोड़े से पीड़ित मरीजों में शरीर के तापमान में वृद्धि (बुखार), ठंड लगना, पेट में दर्द, शरीर का वजन कम होना, पेशाब करते समय दर्द और पेशाब में खून आना जैसे लक्षण हो सकते हैं।
एक प्रकार का वृक्ष नेफ्रैटिस
ल्यूपस नेफ्राइटिस किडनी की सूजन है जो सिस्टमिक ल्यूपस एरिथेमेटोसस के कारण होती है; यह बीमारी पुरुषों की तुलना में महिलाओं में अधिक आम है। इसके लक्षण हैं हाथ और पैरों में सूजन (शरीर में अतिरिक्त तरल पदार्थ के कारण), वजन बढ़ना या घटना, थकान, प्रोटीन के कारण झागदार पेशाब और उच्च रक्तचाप।
मेडुलरी स्पोंज किडनी
मेडुलरी स्पोंज रोग या कैची-रिची रोग एक जन्म दोष है जिसके परिणामस्वरूप भ्रूण के गुर्दे की नलिकाओं और छोटी नलियों में परिवर्तन होता है। इस बीमारी का कारण अज्ञात है, और यह कैल्शियम-आधारित गुर्दे की पथरी के जोखिम वाले व्यक्तियों में पुरुषों की तुलना में महिलाओं में अधिक बार होता है। यह दर्दनाक या जलन वाले पेशाब, बादल या गहरे रंग के पेशाब, बुखार और बदबूदार पेशाब के लक्षणों की विशेषता है।
नेफ़्रोटिक सिंड्रोम
नेफ्रोटिक सिंड्रोम एक गुर्दे संबंधी विकार है जिसमें किडनी मूत्र में अत्यधिक मात्रा में प्रोटीन उत्सर्जित करती है। छोटी वृक्क (गुर्दे) रक्त वाहिकाओं का विनाश जो रक्त से अपशिष्ट और अतिरिक्त पानी को निकालने में सहायता करती हैं, जिसके परिणामस्वरूप नेफ्रोटिक सिंड्रोम होता है। अन्य स्वास्थ्य समस्याओं के जोखिम को बढ़ाने के अलावा, यह विकार सूजन पैदा करता है, विशेष रूप से आंखों, टखनों और पैरों के आसपास, भूख न लगना, थकान, द्रव प्रतिधारण के कारण वजन बढ़ना और झागदार मूत्र (मूत्र में अतिरिक्त प्रोटीन के कारण)।
पॉलीसिस्टिक किडनी रोग
पॉलीसिस्टिक किडनी रोग (PKD) एक आनुवंशिक स्थिति है जिसके परिणामस्वरूप गुर्दे में कई तरल पदार्थ से भरे सिस्ट विकसित होते हैं। सामान्य किडनी सिस्ट के विपरीत, PKD सिस्ट गुर्दे के आकार को बदल सकते हैं, जिसके परिणामस्वरूप उनका आकार बढ़ जाता है। किडनी फेलियर PKD के कारण हो सकता है, जो एक प्रकार का क्रोनिक किडनी रोग (CKD) है जो किडनी के कार्य को बाधित करता है।
प्रोटीनमेह
प्रोटीनुरिया, जिसे एल्ब्यूमिनुरिया के नाम से भी जाना जाता है, एक ऐसी स्थिति है जिसमें मूत्र में असामान्य रूप से उच्च प्रोटीन होता है जिसे एल्ब्यूमिन कहा जाता है, जो रक्तप्रवाह में मुख्य प्रोटीन है। प्रारंभिक अवस्था में, प्रोटीनुरिया के कोई संकेत या लक्षण नहीं होते हैं, लेकिन मूत्र में उच्च प्रोटीन स्तर के कारण शौचालय में झाग दिखाई दे सकता है। इससे पर्याप्त तरल पदार्थ अवशोषित नहीं हो पाता है, जिसके परिणामस्वरूप हाथ, पैर, पेट या चेहरे में सूजन आ जाती है।
रीनल ट्यूबलर एसिडोसिस
रीनल ट्यूबलर एसिडोसिस एक ऐसी स्थिति है जो तब होती है जब गुर्दे रक्त से एसिड को निकालने या मूत्र में उत्सर्जित करने में सक्षम नहीं होते हैं। यह तीन प्रकार का होता है: टाइप 1 (डिस्टल रीनल ट्यूबलर एसिडोसिस) एक ऑटोइम्यून बीमारी के कारण होता है जिसे स्जोग्रेन सिंड्रोम के रूप में जाना जाता है, टाइप 2 (प्रॉक्सिमल रीनल ट्यूबलर एसिडोसिस) फैनकोनी सिंड्रोम के कारण होता है या वायरल हेपेटाइटिस के इलाज के लिए दवाओं के कारण होता है, टाइप 4 (हाइपरकेलेमिक रीनल ट्यूबलर एसिडोसिस) किडनी प्रत्यारोपण की अस्वीकृति के कारण होता है।
वृक्क धमनी स्टेनोसिस
रीनल आर्टरी स्टेनोसिस, जिसे रीनल आर्टरी डिजीज के नाम से भी जाना जाता है, रीनल (किडनी) धमनियों का सिकुड़ना या सिकुड़ना है जो हृदय से किडनी तक ऑक्सीजन युक्त रक्त ले जाती हैं। एथेरोस्क्लेरोसिस (धमनी की दीवारों पर वसा के जमाव के कारण बनने वाली पट्टिका या रुकावट) वाले लोगों में रीनल आर्टरी स्टेनोसिस का जोखिम अधिक होता है।
रोगी प्रशंसापत्र
सामान्य नेफ्रोलॉजी निदान और प्रक्रियाएं
PACE Hospitals में नेफ्रोलॉजी विभाग विभिन्न तीव्र और जीर्ण किडनी रोगों की जांच और उपचार के लिए नैदानिक मूल्यांकन की एक सटीक और व्यापक श्रृंखला प्रदान करने पर केंद्रित उत्कृष्ट नैदानिक सेवाएं प्रदान करने के लिए प्रतिबद्ध है। अनुभवी और कुशल नेफ्रोलॉजी डॉक्टरों की टीम किडनी फंक्शन टेस्ट, यूरिनलिसिस, अल्ट्रासाउंड और रीनल बायोप्सी सहित व्यापक नैदानिक परीक्षणों का उपयोग करती है, जिसका उद्देश्य उचित उपचार विधियों के साथ उन्हें संबोधित करने के लिए प्रारंभिक निदान और समस्याओं का गहन मूल्यांकन करना है।
वे हेमोडायलिसिस, पेरीटोनियल डायलिसिस, सीआरआरटी और किडनी प्रत्यारोपण की तैयारी जैसी अत्याधुनिक जीवनरक्षक प्रक्रियाओं में भी अनुभवी हैं, ताकि उच्च सफलता दर और शीघ्र स्वास्थ्य लाभ के साथ किडनी रोग का सटीक और प्रभावी उपचार सुनिश्चित किया जा सके।
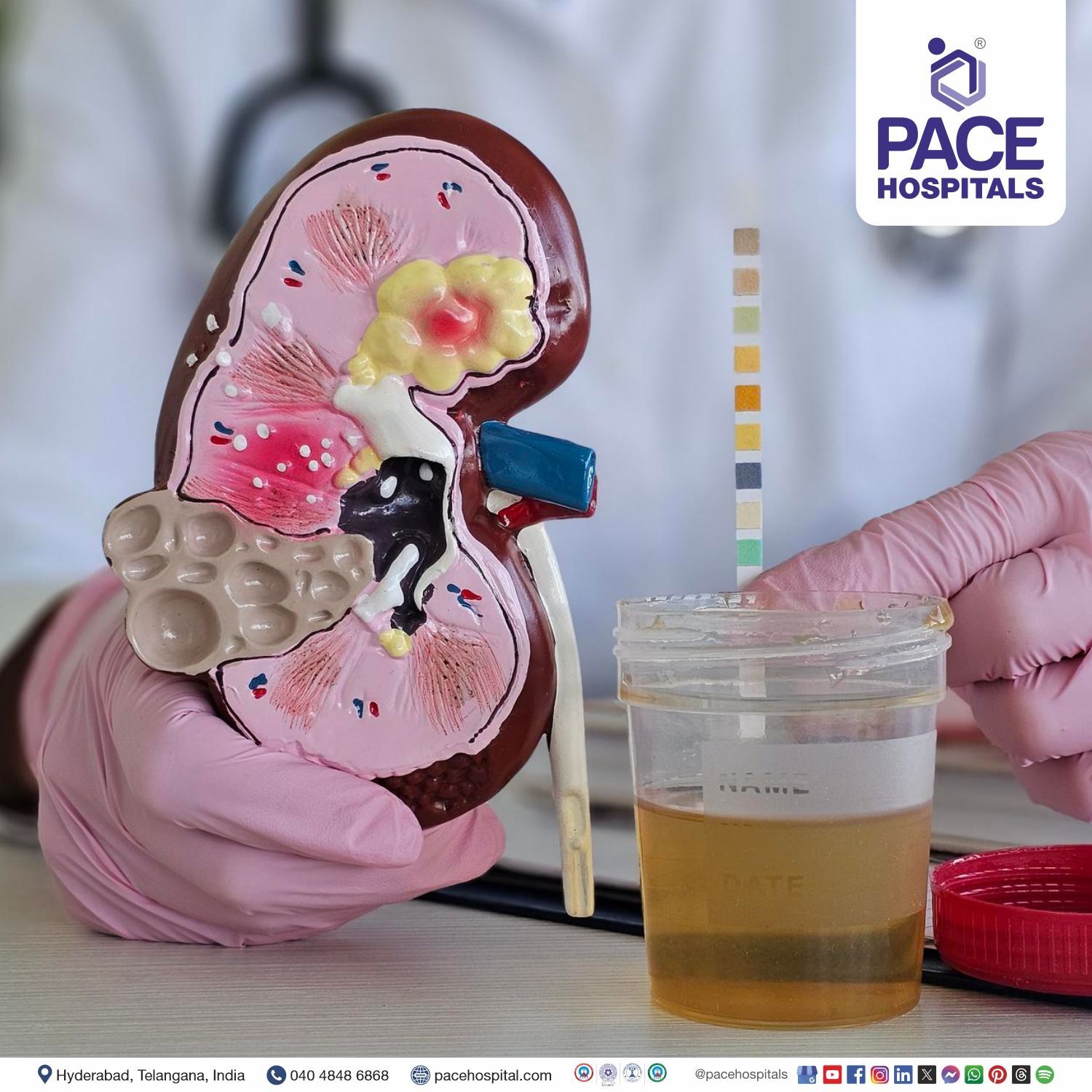
- किडनी फंक्शन टेस्ट:किडनी फंक्शन टेस्ट (KFT) एक रक्त परीक्षण है जो किडनी के कामकाज की जांच और मूल्यांकन करने के लिए किया जाता है, इस संदर्भ में कि यह कितनी कुशलता से अपशिष्ट को छान रहा है और द्रव और इलेक्ट्रोलाइट संतुलन बनाए रख रहा है। यह परीक्षण गंभीर किडनी स्थितियों का निदान और मूल्यांकन करने में मदद करता है जैसे
दीर्घकालिक वृक्क रोग, तीव्र किडनी की चोट, और गुर्दे की विफलता। किडनी फ़ंक्शन टेस्ट में शामिल सामान्य परीक्षण हैं:
- ग्लोमेरुलर निस्पंदन दर (जीएफआर):यह वह दर है जिस पर प्लाज्मा में पदार्थ एक मिनट में ग्लोमेरुलस के माध्यम से फ़िल्टर किया जाता है। वयस्कों में सामान्य GFR 90 से 120 mL प्रति मिनट है। चरणों के अनुसार GFR के मान इस प्रकार हैं।
- चरण 1 जीएफआर > 90 मिली/मिनट/1.73 वर्ग मीटर
- चरण 2 जीएफआर ≥ 60 और ≤89 मिली/मिनट/1.73 मी²
- चरण 3a जीएफआर ≥ 45 और ≤59 मिली/मिनट/1.73 वर्ग मीटर
- स्टेज 3बी जीएफआर ≥ 30 और ≤44 मिली/मिनट/1.73 मी²
- चरण 4 जीएफआर ≥ 15 और ≤29 मिली/मिनट/1.73 मी²
- चरण 5 जीएफआर (अंतिम चरण गुर्दे की बीमारी) <15 मिली/मिनट/1.73 मी²
- क्रिएटिनिन:क्रिएटिनिन एक अपशिष्ट उत्पाद है जो आहार से प्रोटीन के सेवन और मांसपेशियों के ऊतकों के टूटने से विकसित होता है। इसे गुर्दे के माध्यम से रक्त से हटा दिया जाता है। क्रिएटिनिन सांद्रता में वृद्धि गुर्दे की बीमारी का संकेत हो सकती है। यह GFR के आकलन के लिए अंतर्जात मार्कर है जिसमें 24 घंटे की अवधि या 5 से 8 घंटे के लिए मूत्र का संग्रह शामिल है। इसकी गणना सूत्र का उपयोग करके की जाती है। C = (U x V) / P.
- रक्त यूरिया नाइट्रोजन (बीयूएन): यह प्रोटीन चयापचय और यूरिया चक्र का अंतिम उत्पाद है। यह ज़्यादातर लीवर में बनता है। लगभग 85% यूरिया गुर्दे के ज़रिए बाहर निकल जाता है। गुर्दे के काम में किसी भी तरह की असामान्यता के परिणामस्वरूप सीरम यूरिया के स्तर में वृद्धि होती है।
- बीयूएन (क्रिएटिनिन अनुपात): इस परीक्षण का उपयोग रक्त नाइट्रोजन के बढ़े हुए स्तरों के आधार पर प्रीरेनल और रीनल कारणों में अंतर करने के लिए किया जाता है। प्रीरेनल बीमारी (नेफ्रॉन में खराब रक्त परिसंचरण, जिसके कारण GFR में कमी आती है) के मामले में अनुपात 20:1 के करीब होता है और अगर यह एक आंतरिक रीनल बीमारी है (ऐसी स्थितियाँ जो ग्लोमेरुलस या नलिका को प्रभावित करती हैं) तो यह 10:1 होता है। ऊपरी जठरांत्र रक्तस्राव उच्च BUN से क्रिएटिनिन अनुपात (>30:1) से जुड़ा हो सकता है।
- सिस्टैटिन सी: यह एक कम आणविक भार वाला प्रोटीन है जो प्रोटीज अवरोधक के रूप में कार्य करता है, जो शरीर की न्यूक्लियेटेड कोशिकाओं द्वारा निर्मित होता है, एक स्थिर दर पर बनता है और गुर्दे द्वारा फ़िल्टर किया जाता है। जीएफआर दर में कमी के साथ सीरम सिस्टैटिन सी का स्तर बढ़ जाएगा। सिस्टैटिन सी को मूत्र और सीरम दोनों नमूनों में मापा गया था.
- एल्बुमिनुरिया: एल्बुमिनुरिया को मूत्र में एल्बुमिन की असामान्य उपस्थिति के रूप में परिभाषित किया जाता है। यह मधुमेह रोगियों में हृदय रोग और प्रारंभिक नेफ्रोपैथी के लिए स्वतंत्र मार्कर है, इसके अलावा यह क्रोनिक रीनल इम्पेयरमेंट का भी मार्कर है। इसे 24 घंटे के मूत्र के नमूने या सुबह के नमूने में मापा जा सकता है। मूत्र पथ के संक्रमण को छोड़कर दोनों अवसरों (सुबह और 24 घंटे) में मूत्र में एल्बुमिन की उपस्थिति गुर्दे की शिथिलता की उपस्थिति का संकेत दे सकती है। तीन महीने से अधिक समय तक एल्बुमिनुरिया की उपस्थिति क्रोनिक किडनी रोग का संकेत देती है।
2. मूत्र विश्लेषण: यह एक ऐसा परीक्षण है जो मूत्र के दृश्य, रासायनिक और सूक्ष्म पहलुओं की जांच करता है तथा गुर्दे से गुजरने वाले विभिन्न यौगिकों का पता लगाता है।
- तस्वीरस्वास्थ्य सेवा प्रदाता नंगी आंखों से मूत्र के रंग (पीला, गहरा पीला, आदि) और स्वरूप (धुंधला या साफ) की जांच करता है।
- रासायनिक: इसका विश्लेषण डिपस्टिक नामक स्ट्रिप्स की मदद से किया जा सकता है, जिसमें रासायनिक पैड होते हैं जो मूत्र के नमूने के संपर्क में आने पर रंग बदलते हैं। डिपस्टिक में रंग परिवर्तन की डिग्री मूत्र में रासायनिक पदार्थों की उपस्थिति का अनुमान लगाती है। हल्का रंग दिए गए मूत्र के नमूने में पदार्थ के ट्रेस या छोटी मात्रा को दर्शाता है, जबकि गहरा रंग बड़ी मात्रा को दर्शाता है। डिपस्टिक परीक्षण मूत्र पीएच और विशिष्ट गुरुत्व के अलावा मूत्र में प्रोटीन, कीटोन, ग्लूकोज, बिलीरुबिन, नाइट्राइट और ल्यूकोसाइट एस्टरेज सांद्रता का पता लगाता है।
- सूक्ष्मइस परीक्षण का उपयोग बलगम, मूत्र संबंधी मल, कोशिकाओं और उनके टुकड़ों, बैक्टीरिया, खमीर, परजीवी और क्रिस्टल जैसे पदार्थों की उपस्थिति की जांच करने के लिए किया जाता है। इसके अलावा, मूत्र के नमूने में लाल रक्त कोशिकाओं (आरबीसी), सफेद रक्त कोशिकाओं (डब्ल्यूबीसी), उपकला कोशिकाओं और मूत्र संबंधी मल की उपस्थिति का भी पता लगाया जा सकता है।
- हेमोडायलिसिस:
हीमोडायलिसिस डायलिसिस का सबसे आम प्रकार है, जिसमें रक्त को फ़िल्टरिंग मशीन के माध्यम से फ़िल्टर किया जाता है। इस प्रक्रिया में एक डायलाइज़र शामिल होता है जो रक्त से अतिरिक्त तरल पदार्थ और अपशिष्ट को निकालता है। डायलिसिस करने से पहले, एवी फिस्टुला (धमनी और शिरा के बीच संबंध) नामक एक छोटी शल्य प्रक्रिया की आवश्यकता होती है ताकि रक्त को निकालने और वापस करने की अनुमति देने के लिए आमतौर पर बांह में एक संवहनी पहुँच स्थल प्रदान किया जा सके। फ़िल्टर के एक छोर से रक्त पतले खोखले तंतुओं से होकर गुजरता है, डायलिसिस समाधान रक्त से अपशिष्ट को इकट्ठा करने वाले तंतु के बाहर से गुजरता है। फ़िल्टर किया गया रक्त तंतु में रहता है और शरीर में वापस चला जाता है। पूरी प्रक्रिया लगभग चार घंटे तक चलती है और इसे घर पर या डायलिसिस केंद्र पर सप्ताह में तीन बार किया जाता है।
- पेरिटोनियल डायलिसिस:
पेरिटोनियल डायलिसिस पेट के क्षेत्र या पेट की परत (पेरिटोनियम) को फ़िल्टर के रूप में उपयोग करके शरीर के अंदर रक्त को फ़िल्टर करने की प्रक्रिया है। इस प्रक्रिया से पहले, पेट में कैथेटर डालने के लिए एक छोटी सी सर्जरी की आवश्यकता होती है। कैथेटर के माध्यम से पेट को डायलीसेट से भर दिया जाता है जो पानी और नमक के मिश्रण से बना एक सफाई समाधान है। डायलीसेट रक्त वाहिकाओं से अतिरिक्त तरल पदार्थ और अपशिष्ट उत्पादों को पेट के क्षेत्र में निकालता है क्योंकि रक्त प्रवाह क्षेत्र के माध्यम से बहता है। उसी कैथेटर का उपयोग करके, उपचार में उपयोग किए जाने वाले बैग में द्रव मिश्रण को बाहर निकाल दिया जाता है। यह आमतौर पर दो प्रकार का होता है: निरंतर एम्बुलेटरी पेरीटोनियल डायलिसिस (CAPD) और स्वचालित पेरीटोनियल डायलिसिस (APD)।
7. सतत वृक्क प्रतिस्थापन चिकित्सा (सीआरआरटी): सतत गुर्दा प्रतिस्थापन चिकित्सा (सीआरआरटी) यह एक डायलिसिस तकनीक है जिसका उपयोग तीव्र किडनी की चोट (AKI) वाले गंभीर रूप से बीमार रोगियों और हेमोडायनामिक रूप से अस्थिर रोगियों के लिए गहन देखभाल इकाई में किया जाता है। इस थेरेपी की शुरुआत वॉल्यूम ओवरलोड, मेटाबोलिक एसिडोसिस, इलेक्ट्रोलाइट असामान्यताओं और प्रगतिशील तीव्र किडनी की चोट की स्थितियों में की जाती है। यह एक निरंतर और धीमी गति वाली थेरेपी है जो 24 घंटे तक चलती है। एक बड़ी अंतःशिरा कैथेटर को नस में डाला जाता है, या तो उनकी गर्दन या कमर में। यह एक अस्थायी प्रक्रिया है और इसे तब तक किया जाता है जब तक कि रोगी मानक डायलिसिस को सहन कर सके।
8. गुर्दा प्रत्यारोपण: यह एक शल्य प्रक्रिया है जिसका उपयोग किसी दाता से प्राप्त स्वस्थ किडनी को रोगग्रस्त या क्षतिग्रस्त किडनी से बदलने के लिए किया जाता है। स्वस्थ किडनी किसी जीवित दाता (परिवार के सदस्य या अपनी किडनी दान करने के लिए अन्य उपयुक्त उम्मीदवार) या किसी मृत (मृत) अंग दाता से प्राप्त हो सकती है। संक्रमण, मूत्र रिसाव, गुर्दे की रक्त वाहिकाओं में रुकावट, रक्तस्राव और संक्रमण इस प्रक्रिया से जुड़े जोखिम हैं। कुछ मामलों में, प्रत्यारोपित किडनी की अस्वीकृति हो सकती है।
- पेरिटोनियल डायलिसिस:
पेरिटोनियल डायलिसिस पेट के क्षेत्र या पेट की परत (पेरिटोनियम) को फ़िल्टर के रूप में उपयोग करके शरीर के अंदर रक्त को फ़िल्टर करने की प्रक्रिया है। इस प्रक्रिया से पहले, पेट में कैथेटर डालने के लिए एक छोटी सी सर्जरी की आवश्यकता होती है। कैथेटर के माध्यम से पेट को डायलीसेट से भर दिया जाता है जो पानी और नमक के मिश्रण से बना एक सफाई समाधान है। डायलीसेट रक्त वाहिकाओं से अतिरिक्त तरल पदार्थ और अपशिष्ट उत्पादों को पेट के क्षेत्र में निकालता है क्योंकि रक्त प्रवाह क्षेत्र के माध्यम से बहता है। उसी कैथेटर का उपयोग करके, उपचार में उपयोग किए जाने वाले बैग में द्रव मिश्रण को बाहर निकाल दिया जाता है। यह आमतौर पर दो प्रकार का होता है: निरंतर एम्बुलेटरी पेरीटोनियल डायलिसिस (CAPD) और स्वचालित पेरीटोनियल डायलिसिस (APD)।
3. किडनी अल्ट्रासाउंड:यह एक गैर-आक्रामक निदान परीक्षा है जो रक्त प्रवाह, आकार, आकार और गुर्दे के स्थान को दर्शाती है। मूत्र रोग विशेषज्ञ त्वचा पर एक अल्ट्रासाउंड ट्रांसड्यूसर लगाएगा जो उच्च आवृत्ति वाली अल्ट्रासाउंड तरंगों का उत्सर्जन करता है जो गुर्दे के माध्यम से चलती हैं। ये अल्ट्रासाउंड तरंगें गुर्दे की छवियां बनाती हैं जिन्हें कंप्यूटर पर प्रस्तुत किया जाता है। इस परीक्षण का उपयोग सिस्ट, रुकावटों, फोड़े, पत्थरों और गुर्दे के संक्रमण की उपस्थिति का निदान करने के लिए किया जाता है। इसके अलावा, यह किडनी प्रत्यारोपण के बाद प्रत्यारोपित किडनी का मूल्यांकन करने के लिए संकेत दिया जाता है।
4. किडनी सीटी-स्कैन:इसे रीनल स्किंटिग्राफी के नाम से भी जाना जाता है, जिसमें नस (हाथ या बांह) में डाले जाने वाले परमाणु रेडियोधर्मी पदार्थ (रेडियोआइसोटोप) की मदद से किडनी को देखा जा सकता है। जब स्कैनर रेडियोआइसोटोप से निकलने वाली गामा किरणों का पता लगाता है, तो किडनी की तस्वीरें बनाई जा सकती हैं। इस परीक्षण का उपयोग किडनी के आकार, आकृति और संरचना की जांच करने के लिए किया जा सकता है। इसके अलावा, इसका उपयोग किडनी में रक्त के कम प्रवाह, वास्तविक धमनियों में उच्च रक्तचाप, किडनी की बीमारियों, किडनी प्रत्यारोपण की सफलता या अस्वीकृति, गुर्दे के फोड़े, ट्यूमर, संक्रमण के कारण किडनी में सूजन, मूत्राशय से किडनी में मूत्र का वापस आना और किडनी की विफलता की पहचान और मूल्यांकन करने के लिए किया जाता है।
5. किडनी बायोप्सी:किडनी बायोप्सी एक निदान प्रक्रिया है जिसमें किडनी के ऊतकों का एक छोटा टुकड़ा या नमूना लेना शामिल है ताकि किडनी की क्षति या चोट के संकेतों के लिए इसे माइक्रोस्कोप के नीचे देखा जा सके। इसके अलावा, किडनी बायोप्सी का उपयोग रोगी की स्थिति के आधार पर उपचार योजनाओं के विकास में किया जाता है ताकि किडनी रोग की प्रगति, किडनी की क्षति की सीमा, किडनी रोग के लिए निर्धारित उपचार का मूल्यांकन और प्रत्यारोपित किडनी की निगरानी की जा सके, जो सामान्य कार्य करने में विफल रही है।
6. डायलिसिस: डायलिसिस यह एक चिकित्सा प्रक्रिया है जो गुर्दे के काम न करने पर रक्त को छानने में मदद करती है। यह रक्त से अपशिष्ट उत्पादों, अतिरिक्त तरल पदार्थ और विषाक्त पदार्थों को निकालता है, जो अन्यथा जमा हो सकते हैं और कुछ गंभीर स्वास्थ्य समस्याओं का कारण बन सकते हैं। यह मुख्य रूप से दो प्रकार का होता है: हेमोडायलिसिस और पेरिटोनियल डायलिसिस। यह एक प्रभावी उपचार विकल्प है, और यह दो अलग-अलग स्थितियों में संकेत दिया जाता है; एक तीव्र गुर्दे की चोट है, और दूसरा गुर्दे की विफलता है।
- बीयूएन (क्रिएटिनिन अनुपात): इस परीक्षण का उपयोग रक्त नाइट्रोजन के बढ़े हुए स्तरों के आधार पर प्रीरेनल और रीनल कारणों में अंतर करने के लिए किया जाता है। प्रीरेनल बीमारी (नेफ्रॉन में खराब रक्त परिसंचरण, जिसके कारण GFR में कमी आती है) के मामले में अनुपात 20:1 के करीब होता है और अगर यह एक आंतरिक रीनल बीमारी है (ऐसी स्थितियाँ जो ग्लोमेरुलस या नलिका को प्रभावित करती हैं) तो यह 10:1 होता है। ऊपरी जठरांत्र रक्तस्राव उच्च BUN से क्रिएटिनिन अनुपात (>30:1) से जुड़ा हो सकता है।
- रक्त यूरिया नाइट्रोजन (बीयूएन): यह प्रोटीन चयापचय और यूरिया चक्र का अंतिम उत्पाद है। यह ज़्यादातर लीवर में बनता है। लगभग 85% यूरिया गुर्दे के ज़रिए बाहर निकल जाता है। गुर्दे के काम में किसी भी तरह की असामान्यता के परिणामस्वरूप सीरम यूरिया के स्तर में वृद्धि होती है।
स्वास्थ्य एवं रोग संबंधी जानकारी
पेस हॉस्पिटल्स क्यों चुनें?
- एक मल्टी-सुपर स्पेशियलिटी अस्पताल।
- एनएबीएच, एनएबीएल, एनबीई और एनएबीएच - नर्सिंग उत्कृष्टता मान्यता।
- अत्याधुनिक लिवर और किडनी प्रत्यारोपण केंद्र।
- सुचारू नकदी रहित लाभ के लिए सभी टीपीए के साथ पैनलबद्ध।
- केंद्रीकृत एचआईएमएस (अस्पताल सूचना प्रणाली)।
- कम्प्यूटरीकृत स्वास्थ्य रिकॉर्ड वेबसाइट के माध्यम से उपलब्ध हैं।
- आंतरिक रोगी और बाह्य रोगी के लिए न्यूनतम प्रतीक्षा समय।
- उच्च योग्यता प्राप्त नेफ्रोलॉजी और यूरोलॉजी डॉक्टरों से चौबीसों घंटे मार्गदर्शन।
- नैतिक चिकित्सा देखभाल का मानकीकरण।
- 24X7 बाह्य रोगी एवं अंतः रोगी फार्मेसी सेवाएं।
- अत्याधुनिक ऑपरेशन थिएटर.
- आईएसओ-9001 मान्यता के साथ गहन देखभाल इकाइयाँ (शल्य चिकित्सा और चिकित्सा)।