हैदराबाद, भारत में लेजर बवासीर उपचार | लागत और लाभ
PACE Hospitals, हैदराबाद, भारत में बवासीर के लिए रक्तहीन और दर्द रहित प्रक्रियाओं की पेशकश करते हुए, बवासीर के लिए अपनी उत्कृष्टता के लिए प्रसिद्ध है। अत्याधुनिक नवीनतम लेजर तकनीक और अत्यधिक कुशल सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट / प्रॉक्टोलॉजिस्ट की एक टीम से सुसज्जित। हमारे उपचार विकल्पों में दवा और आहार परिवर्तन जैसी गैर-सर्जिकल विधियों से लेकर लेजर सर्जरी और रबर बैंड लिगेशन जैसी न्यूनतम आक्रामक प्रक्रियाएं शामिल हैं। हम सभी उम्र के रोगियों के लिए व्यक्तिगत उपचार योजनाएँ बनाते हैं, जिससे बवासीर या बवासीर से व्यापक देखभाल और शीघ्र स्वस्थ होना सुनिश्चित होता है।
अपॉइंटमेंट के लिए अनुरोध करेंबवासीर का उपचार
बवासीर उपचार नियुक्ति
हमें क्यों चुनें?

82,000 रोगियों का बवासीर या अर्श से इलाज किया गया
सर्वश्रेष्ठ सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट की टीम
99.9% सफलता दर के साथ सटीक उपचार
सभी बीमा नो-कॉस्ट EMI विकल्प के साथ स्वीकार्य हैं
पेस हॉस्पिटल्स को व्यापक रूप से मान्यता प्राप्त है हैदराबाद, भारत में बवासीर के इलाज के लिए सर्वश्रेष्ठ अस्पताल, प्रत्येक रोगी की ज़रूरतों के अनुसार उन्नत और दयालु देखभाल प्रदान करता है। अनुभवी प्रॉक्टोलॉजिस्ट, जनरल सर्जन और सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट की एक टीम के साथ, अस्पताल हैदराबाद में बवासीर के लिए सबसे अच्छा उपचार प्रदान करता है, जिसमें प्रभावी और दर्द रहित रिकवरी के लिए न्यूनतम इनवेसिव सर्जरी, लेजर उपचार और अन्य आधुनिक प्रक्रियाओं जैसी अत्याधुनिक तकनीकों का उपयोग किया जाता है।
अपने रोगी-केंद्रित दृष्टिकोण के लिए जाना जाने वाला, PACE Hospitals सटीक निदान, व्यक्तिगत उपचार योजनाएँ और समर्पित उपचार-पश्चात सहायता सुनिश्चित करता है। अत्याधुनिक बुनियादी ढाँचे, लेज़र और 3D HD लेप्रोस्कोपिक तकनीक को किफ़ायती देखभाल के साथ मिलाकर, अस्पताल ने असाधारण परिणाम देने और रोगियों के जीवन की गुणवत्ता में सुधार करने के लिए प्रतिष्ठा अर्जित की है। चाहे आप हैदराबाद में बवासीर के लिए सर्वोत्तम उपचार हैदराबाद में सर्वश्रेष्ठ बवासीर उपचार अस्पताल की तलाश में, पेस हॉस्पिटल पसंदीदा विकल्प के रूप में उभरता है, जो एक आरामदायक और सफल रिकवरी यात्रा सुनिश्चित करता है।
बवासीर या अर्श का निदान
आमतौर पर, बवासीर का निदान रोगी की शारीरिक जांच से शुरू होता है, जिसके बाद आगे की प्रक्रियाएं की जाती हैं।
बवासीर/अर्श के निदान की प्रक्रिया
- गैस्ट्रोइंटेस्टाइनल सर्जन / सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट प्रारंभ में रोगी के लक्षणों का इतिहास, व्यक्तिगत इतिहास, चिकित्सा-दवा इतिहास और बवासीर के पारिवारिक इतिहास की जानकारी लेता है।
- डॉक्टर गुदा के माध्यम से उंगली को मलाशय में डालने से पहले आंतरिक और बाहरी गुदा क्षेत्र का सावधानीपूर्वक निरीक्षण करने के लिए दस्ताने और चिकनाई पहनते हैं।
- आमतौर पर, यह प्रक्रिया एक उपकरण एनोस्कोप का उपयोग करके की जाती है जो बवासीर के ऊतक को देखने में मदद करती है; इस प्रक्रिया को डिजिटल रेक्टल परीक्षा के रूप में जाना जाता है।
- गैस्ट्रोइंटेस्टाइनल सर्जन को बृहदान्त्र के बारे में अतिरिक्त जानकारी की आवश्यकता होती है ताकि रक्तस्राव, कैंसर या पॉलीप्स के कारणों का पता लगाया जा सके। आमतौर पर सिग्मोयडोस्कोपी (सिग्मोयड बृहदान्त्र की जांच करने के लिए) या कोलोनोस्कोपी (पूरे बृहदान्त्र की जांच करने के लिए) द्वारा किया जाता है।
चिकित्सक/परामर्शदाता सर्जन द्वारा शरीर का शारीरिक निरीक्षण
डॉक्टर गुदा के आस-पास के क्षेत्र का आकलन करेंगे -
- त्वचा में खराश
- त्वचा टैग या सेन्टिनल पाइल - थक्का घुलने या टूटने के बाद बची हुई अतिरिक्त त्वचा।
- गुदा विदर - गुदा/गुदा क्षेत्र में एक छोटा सा फटना या घाव जो दर्द, खुजली या रक्तस्राव का कारण बन सकता है।
- गांठ या सूजन
- गुदा द्वार से निकलने वाली आंतरिक बवासीर को प्रोलैप्स बवासीर (उभरी हुई बवासीर) कहा जाता है।
- शिरा में थक्का जमने के साथ होने वाली बाह्य बवासीर, जिसे थ्रोम्बस बवासीर कहा जाता है
- रक्त के साथ मल या बलगम का रिसाव
बवासीर/अर्श के लिए नैदानिक परीक्षण
एनोस्कोपी: डॉक्टर गुदा में उंगली के आकार का उपकरण (शॉर्ट स्कोप) डालकर एनोस्कोपी प्रक्रिया करते हैं, ताकि असामान्यताओं को दूर करने के लिए मलाशय और गुदा के ऊतकों को देखा जा सके।
प्रॉक्टोस्कोपी: प्रोक्टोस्कोपी को अक्सर प्रोक्टोसिग्मोइडोस्कोपी या रिजिड सिग्मोइडोस्कोपी कहा जाता है। इस प्रक्रिया में मलाशय और गुदा के अंदरूनी हिस्से को देखने के लिए प्रोक्टोस्कोप का उपयोग किया जाता है। प्रोक्टोस्कोप लगभग 10 इंच लंबा होता है, जिसमें बृहदान्त्र और मलाशय के अंदर असामान्यताओं को देखने के लिए कैमरे को प्रकाश के साथ पकड़ा जाता है।
प्रॉक्टोस्कोपी निम्नलिखित की जांच के लिए की जाती है:
- बवासीर की उपस्थिति.
- पॉलीप्स या ट्यूमर जो रक्तस्राव और सूजन का कारण बन सकते हैं।
- दस्त और कब्ज के कारण.
- ट्यूमर का सटीक स्थान और अन्य संकेत
कोलोनोस्कोपी:बवासीर के लिए कोलोनोस्कोपी प्रक्रिया पूरी बड़ी आंत, कोलन की जांच करती है। इस प्रक्रिया में कोलोनोस्कोप नामक एक उपकरण का उपयोग किया जाता है जिसमें कोलन में असामान्यताओं को देखने के लिए एक लंबी ट्यूब के अंत में एक कैमरा लगा होता है।
कोलोनोस्कोपी निम्नलिखित जानने के लिए की जाती है:
- बृहदान्त्र के ऊतकों में सूजन
- रक्तस्राव के कारण
- कैंसर
- अल्सर
✅बवासीर/अर्श का विभेदक निदान
विभेदक निदान को दो श्रेणियों से स्पष्ट किया जा सकता है
- लक्षणों के आधार पर विभेदक निदान
- नैदानिक प्रस्तुति के आधार पर विभेदक निदान
लक्षणों के आधार पर विभेदक निदान
गुदा से रक्तस्राव से संबंधित विभेदक निदान:
- गुदा दरार: गुदा विदर वह स्थिति है जहां गुदा नली फट जाती है या टूट जाती है।
- क्रोनिक इरिटेंट एक्जिमा: विषैले रसायनों के कारण होने वाली खुजली या एक्जिमा (एलर्जिक) प्रतिक्रिया, जिसके कारण सूजन और रक्तस्राव होता है।
- गुदा कैंसर: गुदा कैंसर एक दुर्लभ कैंसर है जो गुदा नलिका में होता है। इसके लक्षणों में गुदा या मलाशय में रक्तस्राव या गुदा के पास गांठ बनना शामिल है।
- मलाशय कैंसर: मलाशय कैंसर के मामले में मलाशय के ऊतकों में घातक (कैंसर) कोशिकाएँ विकसित होती हैं। मल में खून आना या मल त्याग की आदतों में बदलाव मलाशय कैंसर के दो संकेत हैं।
- प्रोक्टाइटिस: प्रोक्टाइटिस मलाशय की सूजन की स्थिति है।
खुजली से संबंधित विभेदक निदान:
- गुदा एक्जिमा: प्रुरिटस एनी, जिसे अक्सर नीचे की ओर खुजली के रूप में जाना जाता है, गुदा के आसपास के क्षेत्र में खुजली की तीव्र प्रवृत्ति से संकेतित होता है।
- क्रोनिक एनल फिशर: गुदा में दरारें या फटे होने को एनल फिशर कहते हैं। बवासीर और दरारें कभी-कभी एक दूसरे से भ्रमित हो सकती हैं। ये सूजी हुई रक्त वाहिकाएँ होती हैं जो गुदा के अंदर या उसके करीब होती हैं। दरारें और बवासीर अक्सर सख्त मल त्याग के कारण होती हैं।
दर्द से संबंधित विभेदक निदान:
- पेरिएनल शिरा घनास्त्रता: गुदा की नसों में या उसके आस-पास के रक्तगुल्म को पेरिएनल शिरा घनास्त्रता कहा जाता है। इसे कभी-कभी गलती से बाहरी बवासीर कहा जाता है।
- तीव्र गुदा विदर: दांतेदार रेखा से दूर एक सतही त्वचा का फटना गुदा विदर के रूप में जाना जाता है। गुदा विदर उन लोगों में अक्सर होता है जिनका आघात, कम फाइबर वाला आहार, कब्ज, पहले गुदा सर्जरी या कठोर मल का इतिहास रहा हो। छह सप्ताह से कम समय तक चलने वाली गुदा विदर को अक्सर तीव्र गुदा विदर कहा जाता है।
- फोड़ा: त्वचा का फोड़ा त्वचा पर एक पीड़ादायक, मवाद से भरा उभार होता है।
ट्यूमर से संबंधित विभेदक निदान:
- पेरी एनल शिरा घनास्त्रता
- फोड़ा
- सौम्य ट्यूमर (गैर-कैंसरयुक्त ट्यूमर)
- कोन्डिलोमा एक्यूमिनटा: यह मानव पेपिलोमावायरस (एचपीवी) के कारण गुदा के आसपास त्वचा की वृद्धि के कारण होने वाली स्थिति है।
- हाइपरट्रॉफ़िक गुदा पपीली: त्वचा टैग जो दांतेदार रेखा से बाहर निकलते हैं, या त्वचा और गुदा उपकला अस्तर के प्रतिच्छेदन को हाइपरट्रॉफ़िड गुदा पपीली के रूप में जाना जाता है।
- गुदा कैंसर
नैदानिक प्रस्तुति के आधार पर विभेदक निदान
- गुदा या मलाशय का आगे को बढ़ाव: जब मलाशय गुदा से नीचे उतरता है, तो इसे मलाशय का आगे को बढ़ाव कहते हैं। पूर्ण मलाशय आगे को बढ़ाव में मलाशय की पूरी दीवार गुदा से होकर गुजरती है। आंशिक मलाशय आगे को बढ़ाव में केवल मलाशय की परत ही गुदा से होकर नीचे उतरती है।
- हाइपरट्रॉफिक गुदा पैपिला
- कोन्डीलोमा एक्युमिनाटा
- गुदा शिरा घनास्त्रता
- गुदा विदर
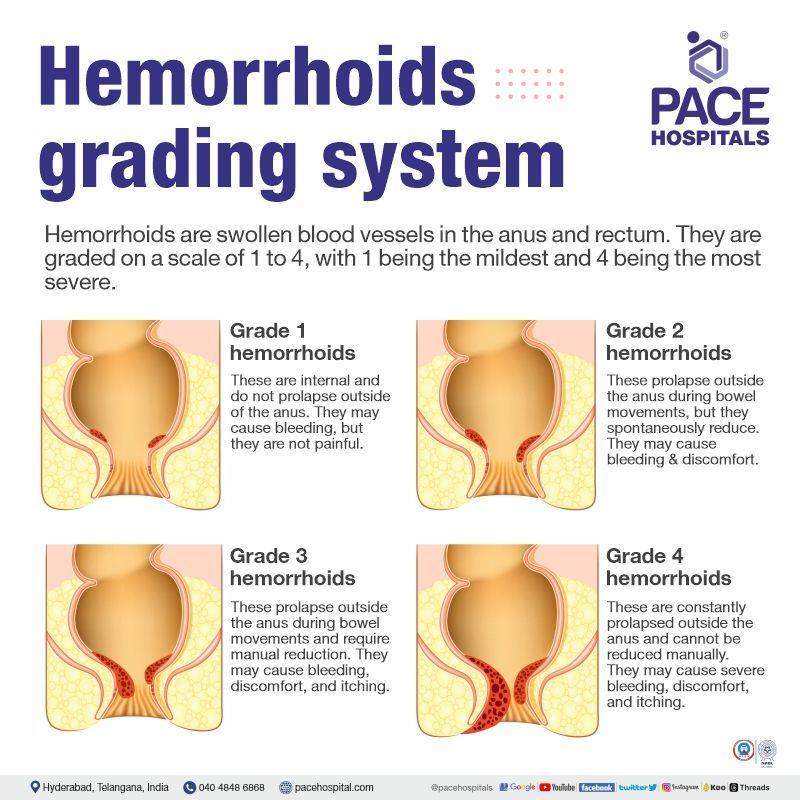
✅बवासीर का मंचन
गंभीरता और शारीरिक रचना के आधार पर बवासीर को निम्नलिखित श्रेणियों में वर्गीकृत किया जाता है:
- ग्रेड - 1: आंतरिक गुदा नलिका अस्तर पर छोटे, सूजे हुए क्षेत्र पीछे के चैनल (गुदा) के छिद्र के बाहर से दिखाई देते हैं। वे दिखाई नहीं देते या बोधगम्य नहीं होते। ग्रेड-1 बवासीर अधिक आम है और कुछ लोगों में यह बड़ा हो जाता है, ग्रेड 2 या उससे अधिक तक पहुँच जाता है।
- ग्रेड - 2: ये बड़े होते हैं और जब रोगी गुदा क्षेत्र को पोंछता है या शौचालय का उपयोग करता है तो ये आंशिक रूप से गुदा से बाहर खींचे जा सकते हैं, लेकिन जैसे ही रोगी जोर लगाना बंद कर देता है, ये पुनः अंदर आ जाते हैं।
- ग्रेड - 3: ग्रेड - 3 के मरीजों को शौचालय का उपयोग करते समय गुदा से बाहर निकलने का अनुभव होता है। उनमें से एक या अधिक छोटे, उछलते हुए उभारों की तरह महसूस हो सकते हैं जो गुदा से लटकते हैं। उंगली से, मरीज उन्हें गुदा में वापस धकेल सकता है।
- ग्रेड - 4: इस अवस्था में बवासीर गुदा से लगातार नीचे गिरती रहती है (प्रोलैप्स) और वापस अंदर नहीं जा पाती। कभी-कभी ये काफी बड़ी हो जाती हैं।
बवासीर का उपचार
बवासीर के प्रबंधन में निम्नलिखित शामिल हैं:
- गैर-औषधीय बवासीर या बवासीर का उपचार
- औषधीय बवासीर या बवासीर का उपचार
गैर-औषधीय बवासीर या बवासीर का उपचार
आहार
- बवासीर के लिए उच्च फाइबर वाले खाद्य पदार्थ, जैसे कि साबुत अनाज की रोटी, अनाज, फल और सब्जियां खाने से मल को अधिक आसानी से बाहर निकलने में मदद मिलती है।
- पर्याप्त मात्रा में पानी पीने से रोगियों को आसानी से मुलायम मल त्यागने में मदद मिलती है।
- इस्पघुला, मिथाइलसेलुलोज, चोकर या स्टर्क्युलिया जैसे फाइबर सप्लीमेंट्स लेने से कब्ज की रोकथाम की जा सकती है।
- शराब और कैफीन का सेवन सीमित करें।
अमेरिकी आहार दिशानिर्देश, 2020-2025, ने प्रति 1,000 कैलोरी पर 14 ग्राम आहार फाइबर लेने का सुझाव दिया है। उदाहरण के लिए, बवासीर के लिए 2,000 कैलोरी आहार के लिए अनुशंसित दैनिक फाइबर सेवन 28 ग्राम है।
बवासीर में इन 5 खाद्य पदार्थों से बचें:
- तैयार खाद्य पदार्थ (जमे हुए और नाश्ते वाले खाद्य पदार्थ)
- प्रसंस्कृत खाद्य पदार्थ (माइक्रोवेव योग्य भोजन)
- पनीर
- फास्ट फूड
- मांस
5 बवासीर उच्च फाइबर आहार में शामिल हैं:
- अनाज
- जई
- भूरे रंग के चावल
- फलियाँ
- दाल
दवाएं
- मरीज़ों को दर्दनिवारक दवाओं से बचना चाहिए जिनसे कब्ज की समस्या हो सकती है।
आदतें
- शौचालय या शौचालय में अधिक समय बिताने से बचें।
- स्वस्थ वजन का रखरखाव.
- मल त्याग पर किसी भी प्रकार का दबाव डालने से बचें।
- नियमित व्यायाम से कब्ज में मदद मिल सकती है।
- भारी सामान उठाने से बचें.
- दर्द से राहत पाने के लिए सिट्ज़ या टब स्नान लें।
सिट्ज़ बाथ: यह बवासीर के लिए सबसे अच्छे घरेलू उपचारों में से एक है। यह एक प्रकार की थेरेपी है जिसमें रोगी खुजली, दर्द के लक्षणों को कम करने के लिए गर्म या ठंडे पानी में बैठता है और गुदा और जननांग क्षेत्रों में सुखदायक प्रभाव देता है।
✅बवासीर या बवासीर के लिए चिकित्सा और शल्य चिकित्सा उपचार
दवाएं
बवासीर के लिए मरहम, बवासीर क्रीम, बवासीर की गोलियां और कॉर्टिकोस्टेरॉइड्स (दर्द और सूजन को कम करता है), सुखदायक एजेंट (शीतलन और चिकनी प्रभाव देता है), कसैले (बवासीर की दवा जो रक्तस्राव बवासीर और अन्य घर्षण को कम करती है) और एंटीबायोटिक्स (संक्रमण का इलाज करने के लिए) युक्त सपोसिटरी।
उपरोक्त दवाएं ओटीसी (ओवर-टू-द-काउंटर) और प्रिस्क्रिप्शन के रूप में दी जाती हैं।
यदि तीव्र दर्द और रक्तस्राव हो तो बवासीर विशेषज्ञ डॉक्टर दर्द से राहत के लिए डॉक्टर कॉर्टिकोस्टेरॉइड्स और सुन्नता पैदा करने वाली दवाएं लिख सकते हैं।
गैर-शल्य चिकित्सा प्रक्रियाएं
रबर बैंड बंधन (बैंडिंग उपचार)
आमतौर पर, यह प्रक्रिया ग्रेड 1 बवासीर, ग्रेड-2 और 3 बवासीर वाले रोगियों के लिए की जाएगी। यह एक आउटपेशेंट प्रक्रिया है और इसमें बवासीर के आधार के चारों ओर एक रबर या इलास्टिक बैंड लगाया जाता है। रबर बैंड लगाने पर, बवासीर में रक्त की आपूर्ति बंद हो जाती है, जिससे बवासीर मर जाती है और अपने आप गिर जाती है।
रबर बैंड लिगेशन आमतौर पर दर्द रहित होता है। इसमें सबसे अच्छी इलाज दर है (10 मामलों में से, 8 मामले ठीक हो जाएंगे)। बवासीर की पुनरावृत्ति कब्ज के दौरान तनाव पर आधारित है। अन्य तकनीकों की तुलना में रबर बैंड लिगेशन के साथ आंतरिक बवासीर का उपचार गैर-शल्य चिकित्सा द्वारा प्रभावी ढंग से किया जा सकता है। कुल मिलाकर, यह एक सुरक्षित तरीका है।
लिगेशन प्रक्रिया के बाद कुछ रोगियों में रक्तस्राव, संक्रमण और अल्सर जैसी छोटी-मोटी जटिलताएं उत्पन्न होती हैं।
इंजेक्शन स्केलेरोथेरेपी
रक्तस्रावी आंतरिक बवासीर के कुछ मामलों में, स्क्लेरोसेंट के साथ एम्बुलेटरी उपचार इंजेक्ट किया जाता है, जिसके परिणामस्वरूप रक्तस्रावी ऊतकों में रक्त वाहिकाओं में निशान और सिकुड़न होती है। स्क्लेरोसेंट उपचार शुरू करने से पहले, एक एंडोस्कोपिक जांच की जाती है। यह उपचार पद्धति मलाशय से रक्तस्राव को काफी कम करती है और शायद ही कभी स्थानीय या व्यापक मुद्दों, जैसे निशान, का परिणाम देती है। यह केवल इंजेक्शन की एक या दो श्रृंखला के लिए संकेतित है।
यह भी एक आउटपेशेंट प्रक्रिया है और इसमें छोटे सत्र शामिल हैं। यह प्रक्रिया उन रोगियों के लिए वर्जित है जो रक्त पतला करने वाली दवाएँ ले रहे हैं।
इन्फ्रारेड फोटोकोएगुलेशन
यह उपकरण आंतरिक बवासीर पर अवरक्त किरणों को निर्देशित करने के लिए गर्मी का उपयोग करता है। अवरक्त प्रकाश द्वारा उत्पन्न गर्मी निशान ऊतक का कारण बनती है, जो रक्त की आपूर्ति को काट देती है और बवासीर को सिकोड़ देती है।
electrocoagulation
यह उपकरण आंतरिक बवासीर पर विद्युत प्रवाह का उपयोग करता है और निशान ऊतक का निर्माण करता है, जो रक्त की आपूर्ति को काट देता है और बवासीर को सिकोड़ देता है।
बवासीर के लिए कुछ लेज़र उपचार हैं जिनमें शामिल हैं:
बवासीर लेजर प्रक्रिया (HeLP)
'हेल्प' की आवश्यकता उन रोगियों में होती है, जिन्हें लक्षणात्मक बवासीर होती है, जहाँ रूढ़िवादी उपचार विफल हो जाता है और जब म्यूकोसल प्रोलैप्स दुर्लभ होता है या लक्षणात्मक नहीं होता है। इस तकनीक में डायोड लेजर प्लेटफ़ॉर्म द्वारा उत्पन्न लेजर शॉट्स के माध्यम से डेंटेट लाइन से लगभग 2-3 सेमी ऊपर सुपीरियर रेक्टल धमनी की टर्मिनल शाखाओं को बंद करना शामिल है।
मरीज़ लेजर बीम को अच्छी तरह सहन कर लेते हैं। इस कारण से, ज़्यादातर स्थितियों में एनेस्थेटिक की ज़रूरत नहीं होती है, और ऑपरेशन से मरीज़ जल्दी से अपनी नियमित गतिविधियों पर वापस आ सकता है।
बवासीर लेजर प्रक्रिया म्यूकोपेक्सी (हेल्पेक्स)
जब म्यूकोसल प्रोलैप्स एक कारण होता है, तो लेजर उपचार में म्यूकोपेक्सी (हेल्पेक्स) को शामिल करने से लक्षणों के समग्र उपचार में योगदान मिलता है।
लेजर हेमोरोइडोप्लास्टी (एलएचपी)
एलएचपी एक न्यूनतम इनवेसिव आउटपेशेंट प्रक्रिया है जिसमें कम असुविधा और रिकवरी का समय लगता है। बवासीर के नोड्स के साथ लेजर को जमने के लिए, इस उपचार में एक लेजर हेमरोइडोप्लास्टी किट का उपयोग किया जाता है। लेजर ऊर्जा के नियंत्रित उत्सर्जन के कारण सूजन वाले बवासीर कम हो जाएंगे। इस विधि से प्रोलैप्स को रोकना सिद्ध हो चुका है। इस प्रकार की लेजर सर्जरी के लिए शरीर के भीतर क्लैंप या अन्य विदेशी वस्तुओं का उपयोग करना अनावश्यक है।
चूंकि हेमोराहॉइडोप्लास्टी के दौरान कोई टांके या चीरे का उपयोग नहीं किया जाता है, इसलिए इसके उपचार के बेहतरीन परिणाम हैं। इस प्रक्रिया में, हेमोराहॉइडल ऊतक तक पहुंच/प्रवेश पाने के लिए एक छोटे पेरिएनल पोर्ट का उपयोग किया जाता है। इस प्रक्रिया के बाद, रोगी कुछ घंटों के भीतर सामान्य दैनिक गतिविधियों को फिर से शुरू कर सकता है।
लक्षणात्मक बवासीर रोग के उपचार में, लेजर हेमोराहाइडोप्लास्टी उच्च रोगी संतुष्टि, हल्के पश्चात के लक्षण, कुछ जटिलताओं और तेजी से संचालित होने वाली गतिविधियों के साथ आशाजनक और प्रभावी गैर-उत्तेजक सर्जिकल दृष्टिकोण प्रतीत होता है।
शल्य चिकित्सा प्रक्रियाएं
सर्जिकल बवासीर
सर्जिकल बवासीर उच्छेदन (पारंपरिक बवासीर सर्जरी) को तीसरी और चौथी डिग्री के बवासीर के उपचार के लिए संकेत दिया जाता है, जैसे कि चिकित्सा प्रबंधन की विफलता, बड़े घटक का बाहर निकलना, उन्नत रोग, रक्तस्राव के साथ कोगुलोपेथिक रोगी और आंतरिक बवासीर के उपचार के लिए।
यह प्रक्रिया सामान्य एनेस्थीसिया के तहत की जाने वाली एक इनपेशेंट प्रक्रिया है। हालांकि, सर्जरी के बाद कुछ दिनों तक दर्द हो सकता है। अन्य मतभेदों के अलावा, हेमोराहाइडेक्टोमी भी रेक्टोसील से पीड़ित रोगियों में निषिद्ध है जो एनेस्थीसिया से नहीं गुजर सकते हैं।
स्टेपल्ड हेमोराहाइडोपेक्सी
इस प्रक्रिया में, बवासीर के ऊपर गुदा नलिका अस्तर के गोलाकार भाग को काटने के लिए स्टेपलिंग गन का उपयोग किया जाता है। यह प्रक्रिया बवासीर को पीछे के मार्ग में खींचती है और बवासीर में रक्त की आपूर्ति कम कर देती है, जिससे सिकुड़न होती है।
पारंपरिक सर्जरी की तुलना में यह कम दर्दनाक प्रक्रिया है।
बवासीर धमनी बंधाव
बवासीर को रक्त की आपूर्ति करने वाली धमनियों को बांध दिया जाता है, जिससे बवासीर सिकुड़ जाती है।
✅लेजर बवासीर उपचार के लाभ
लेजर बवासीर उपचार पारंपरिक शल्य चिकित्सा पद्धतियों की तुलना में कई लाभ प्रदान करता है:
न्यूनतम आक्रमण
- कोई चीरा या टाँके नहीं, जिससे संक्रमण और निशान पड़ने का जोखिम कम हो जाता है।
- कम दर्द, न्यूनतम एनेस्थीसिया की आवश्यकता।
- तेजी से सुधार; मरीज कुछ ही दिनों में दैनिक गतिविधियां फिर से शुरू कर सकते हैं।
परिशुद्धता और दक्षता
- लक्षित लेजर बीम उपचार, स्वस्थ ऊतकों को होने वाली क्षति को न्यूनतम करता है।
- प्रक्रिया के दौरान न्यूनतम रक्तस्राव।
- प्रक्रिया का समय छोटा.
दीर्घकालिक लाभ
- सटीक उपचार के कारण बवासीर की पुनरावृत्ति का जोखिम कम होता है।
- शीघ्र स्वास्थ्य लाभ और न्यूनतम असुविधा के साथ जीवन की गुणवत्ता में सुधार।
अतिरिक्त लाभ
- आमतौर पर यह एक बाह्य रोगी प्रक्रिया है, जिसमें अस्पताल में रुकने की आवश्यकता नहीं होती।
- न्यूनतम आक्रामक प्रकृति के कारण संक्रमण का जोखिम कम हो जाता है।
- चीरों के अभाव के कारण न्यूनतम या कोई निशान नहीं पड़ता।
बवासीर या अर्श पर अक्सर पूछे जाने वाले प्रश्न (एफएक्यू)
बवासीर क्या है?
बवासीर, जिसे अक्सर बवासीर के रूप में जाना जाता है, आमतौर पर गुदा नलिका के अंदर और आसपास विकसित होता है। छोटी रक्त वाहिकाओं का एक जटिल नेटवर्क गुदा नलिका की सतह पर स्थित होता है। कभी-कभी, इन नसों में रक्त बढ़ जाता है और उन्हें उभार देता है। बढ़ी हुई नसों के ऊपर के ऊतक मिलकर एक या अधिक बवासीर बना सकते हैं।
बवासीर या पाइल्स का क्या कारण है?
बवासीर या बवासीर के संभावित कारणों में मल त्याग के दौरान जोर लगाना, पुरानी कब्ज या दस्त, असामान्य मल त्याग की आदतें जैसे कि लंबे समय तक शौचालय में रहना, गर्भावस्था के कारण पेट में दबाव बढ़ना, भारी वजन उठाना, मसालेदार भोजन खाना और पानी की कमी (निर्जलीकरण) शामिल हैं।
बवासीर कैसी दिखती है?
बवासीर छोटे उभार या गांठ (मांसल और सूजन वाली) जैसी संरचनाएं होती हैं और मटर से लेकर अंगूर के आकार तक की होती हैं। ये आमतौर पर गुदा नलिका (गुदा) के ऊपर, नीचे या आसपास होती हैं और गुलाबी या बैंगनी रंग की दिखाई देती हैं।
बवासीर के लिए कौन सा जूस अच्छा है?
केवल विशिष्ट जूस ही नहीं, बल्कि पानी और फलों के रस और साफ सूप जैसे तरल पदार्थ पीने से रोगी को बवासीर से राहत मिलती है।
बवासीर का इलाज कौन सा डॉक्टर करता है?
प्रारंभ में, चिकित्सक/सामान्य चिकित्सक बवासीर की पुष्टि करेंगे, और बवासीर या बवासीर के लिए शल्य चिकित्सा प्रक्रियाएं और उपचार एक गैस्ट्रोइंटेस्टाइनल सर्जन/सर्जिकल गैस्ट्रोएंटेरोलॉजिस्ट द्वारा किया जाएगा।
बवासीर किस उम्र में शुरू होती है?
बवासीर किसी भी उम्र में हो सकता है। हालांकि, अध्ययनों से पता चला है कि बवासीर आम तौर पर 45-65 की उम्र के बीच होता है। लगभग आधे लोग 50 की उम्र तक बवासीर या बवासीर से प्रभावित हो जाते हैं।
क्या बवासीर मासिक धर्म को प्रभावित करता है?
अभी तक, पीरियड्स और बवासीर के संबंध के बारे में कोई सिद्ध अध्ययन मौजूद नहीं है।
बवासीर को कैसे रोकें?
बवासीर को बहुत सारा पानी और तरल पदार्थ पीने, फाइबर युक्त आहार लेने, शौचालय और कठोर सतहों पर लगातार बैठने से बचने, स्वस्थ वजन बनाए रखने, फाइबर की खुराक लेने और बवासीर (कब्ज से राहत) के लिए व्यायाम करने से रोका जा सकता है।
बवासीर का दर्द कैसे कम करें?
दर्द को कम करने के लिए उपयोग किये जाने वाले कारक हैं:
- पर्याप्त मात्रा में तरल पदार्थ और फाइबर का सेवन करके मल को नरम बनाए रखें।
- नम टॉयलेट पेपर से नीचे की सफाई करें।
- बवासीर के दर्द और परेशानी से राहत पाने के लिए गर्म या ठंडा सिट्ज़ बाथ लें (टब)।
- ओटीसी दर्दनाशक दवाओं के सेवन से बवासीर के प्रारंभिक चरण में दर्द से राहत मिलती है।
- दर्द से राहत पाने के लिए तौलिये में बर्फ का पैक रखें।
- धीरे से ढेर को अंदर धकेलें।
- तल को सूखा और स्वच्छ बनाए रखें।
क्या अंडा बवासीर के लिए अच्छा है?
बवासीर और अंडे के सेवन के बीच कोई महत्वपूर्ण संबंध नहीं है। हालांकि, कुछ अध्ययनों से पता चला है कि अंडे के घटक जैसे फॉस्फोलिपिड्स, कोलेस्ट्रॉल, ल्यूटिन, ज़ेक्सैंथिन और प्रोटीन एंटी-इंफ्लेमेटरी एडीपोकाइन, एडीपोनेक्टिन के स्तर को प्रसारित करने में महत्वपूर्ण भूमिका निभाते हैं और अप्रत्यक्ष रूप से सूजन को कम करते हैं।
48 घंटे में बाहरी बवासीर से कैसे छुटकारा पाएं?
बाहरी बवासीर को 48 घंटों में हटाने की कोई प्राकृतिक प्रक्रिया नहीं है, न ही सर्जरी के अलावा 3 दिनों में बवासीर ठीक हो जाती है।
पुरुषों में बवासीर के लक्षण और महिलाओं में बवासीर के लक्षणों में क्या अंतर है?
पुरुषों और महिलाओं में बवासीर के लक्षणों में कोई अंतर नहीं है। हालाँकि, यह समझा गया कि पुरुषों में बवासीर की शिकायत अधिक होती है क्योंकि पुरुषों में महिलाओं की तुलना में बवासीर की शिकायत अधिक होती है। फिर भी, बवासीर का कारण आमतौर पर दोनों लिंगों में एक ही रहता है।
हैदराबाद, तेलंगाना में बवासीर लेजर उपचार की लागत क्या है?
औसत हैदराबाद में बवासीर के लेजर उपचार की लागत ₹65,000 से लेकर ₹1,20,000 तक होती है (पैंसठ हजार से एक लाख बीस हजार रुपये)। हालांकि, हैदराबाद में बवासीर या पाइल्स के उपचार की लागत कई कारकों पर निर्भर करती है जैसे कि रोगी की आयु, स्थिति की गंभीरता (बवासीर की श्रेणी), चिकित्सा उपचार, प्री-ऑपरेटिव परीक्षण, सर्जरी का प्रकार (हेमोराइडेक्टोमी, रबर बैंड लिगेशन, स्केलेरोथेरेपी और लेजर सर्जरी), दवा, पोस्ट-ऑपरेटिव देखभाल और कैशलेस सुविधा के लिए बीमा या कॉर्पोरेट अनुमोदन।


